Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE RESULTS OF PUNCTURE OF GALLBLADDER UNDER THE ULTRASOUND CONTROL IN PATIENTS WITH ACUTE OBTURATION CALCULUS CHOLECYSTITIS
Введение. Среди пациентов, находящихся на лечении в хирургическом стационаре, острый калькулезный холецистит встречается в 8–13,4% случаев [1, 2]. Данная патология отмечается в большинстве случаев среди людей старшей возрастной группы. Латентное течение желчнокаменной болезни преобладает у пациентов молодого возраста, у 1–4% человек данной возрастной группы формируется болевой симптомокомплекс. У данной категории пациентов при отсутствии своевременной консервативной терапии есть 20%-ная вероятность развития клиники острого холецистита [3]. В таких случаях преобладают осложненные формы острого холецистита, с развитием гангрены желчного пузыря и последующей перфорацией ввиду молниеносного течения заболевания [4]. Основная причина гангрены желчного пузыря – высокое внутрипузырное давление. Количество осложненных форм острого холецистита чаще встречается у пациентов старших возрастных групп, что приводит к росту летальности. У пожилых людей преобладает осложненный острый холецистит по сравнению с пациентами в более молодых возрастных группах [5]. Ввиду этого большую роль играют адекватно проведенные лабораторные и инструментальные методы исследования на амбулаторном и стационарном этапах лечения пациентов, что впоследствии помогает грамотно выбрать тактику лечения пациентов и снизить послеоперационную летальность.
Пункция желчного пузыря под контролем ультразвукового исследования (УЗИ) является вариантом безоперативного метода лечения пациентов с острым холециститом при наличии конкремента, вклиненного в шейку желчного пузыря. Согласно данным из разных источников, данный вид лечения можно использовать при наличии очагов формирования некроза стенки желчного пузыря. У пациентов с тяжелой сопутствующей патологией снижение внутрипузырного давления играет роль предоперационной подготовки как двухэтапный метод лечения для стабилизации гемодинамических показателей больных. У большого процента пациентов чрескожная чреспеченочная пункция желчного пузыря под контролем УЗИ является причиной купирования острого воспалительного процесса, что позволяет выполнить холецистэктомию в плановом порядке, через 2–3 месяца от момента выписки пациента из стационара, что уменьшает количество интраоперационных и послеоперационных осложнений, а также способствует снижению летальности до 3,7% [6, 7, 8]. Данная манипуляция не всегда является эффективной, может приводить к некрозу с перфорацией стенки желчного пузыря, как итог – к перитониту, а также к рецидиву острого холецистита еще до момента поступления в стационар на плановое оперативное лечение.
Вследствие этого необходимо грамотно выставлять показания к выполнению данного вида лечения, так как методика может применяться разнопланово – в качестве терапии патологии, а также для дальнейшего установления показаний к холецистэктомии.
Цель исследования. Анализ эффективности применения чрескожных чреспеченочных пункций желчного пузыря под контролем УЗИ у пациентов с острым обтурационным калькулезным холециститом.
Материалы и методы исследования. В рамках исследования были оценены результаты консервативного и оперативного лечения 284 пациентов с желчнокаменной болезнью с акцентом на тех, у кого был диагностирован острый обтурационный калькулезный холецистит. Пациенты находились на лечении в ГБУЗ ЯО «Клиническая больница им. Н.А. Семашко», данные оценивались кафедрой хирургических болезней с курсом эндокринной хирургии им. Н.П. Пампутиса ФГБОУ ВО «ЯГМУ» МЗ РФ г.Ярославля, временной промежуток составил с 2005 по 2023 годы.
Пациенты были распределены по таким критериям, как пол и возраст, из них преобладали женщины 219 (77,1%), мужчин было 65 (22,9%), средний возраст составил 64,6±12,0 лет.
В качестве основного инструментального метода диагностики было выбрано ультразвуковое исследование брюшной полости, признанное золотым стандартом и обязательное для всех пациентов. Во время исследования особое внимание уделялось размеру конкрементов в шейке желчного пузыря. Конкременты размером 7 мм и более в диаметре считались крупными. С учетом размеров конкрементов больные подразделялись на две группы: группа I – 144 (51,4%) человека с мелкими конкрементами, группа II – 140 (48,6%) – с крупными. При отсутствии положительной динамики от консервативной терапии через 8–12 часов от момента госпитализации в стационар всем пациентам выполнялась пункция желчного пузыря под контролем УЗИ. Пункция проводилась с целью уменьшения внутрипузырного давления, а также для выставления показаний к холецистэктомии и выбора ее вида. На основании проведенной чрескожной чреспеченочной пункции желчного пузыря (ЧЧПЖП) оценивался характер полученной желчи путем ее микроскопии, уделялось внимание количеству лейкоцитов, слизи, эпителия и наличию эритроцитов. После выполнения пункции желчного пузыря пациентам продолжалось проведение консервативной терапии. В большинстве случаев на фоне ЧЧПЖП болевой симптомокомплекс купировался ввиду декомпрессии желчного пузыря. Несмотря на проводимую консервативную терапию, вновь наступала отрицательная динамика в каждой из групп, рецидивировал болевой синдром с разным временным интервалом, определяющую роль играл состав желчи, который оценивался после ЧЧПЖП.
Для формализации анализа болевого симптомокомплекса авторы ввели специальную шкалу (рис. 1).
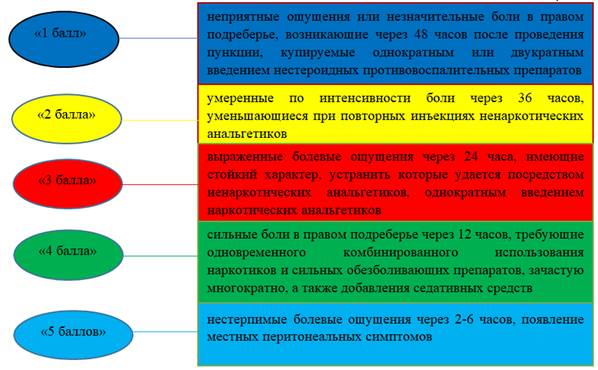
Рис. 1. Шкала оценки болевого синдрома
Источник: составлено авторами
Анализ результатов, полученных в ходе исследования, проводили с помощью компьютеризированной поддержки в программах Statistica v 10, Microsoft Excel 2013. Различия были статистически значимыми при p<0,05.
Результаты исследования и их обсуждение. При оценке макроскопического состава желчи авторами были выделены подгруппы пациентов, представленные в виде рисунка 2.
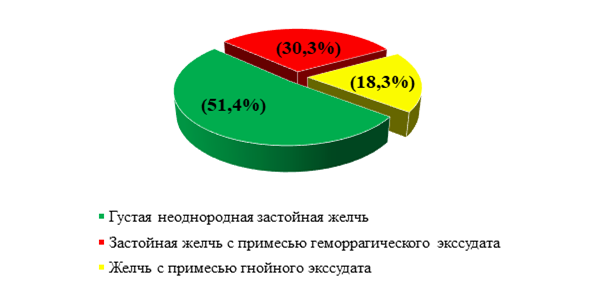
Рис. 2. Состав желчи
Источник: составлено авторами
Оценка состава желчи посредством микроскопии представлена в виде рисунка 3 в каждой из подгрупп.
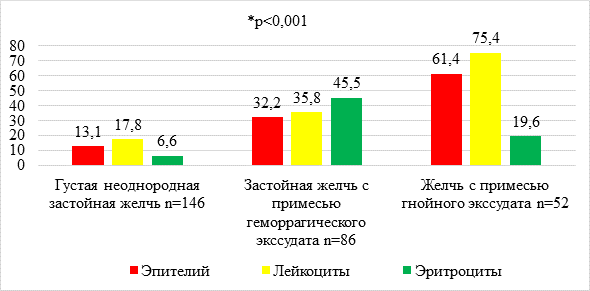
Рис. 3. Микроскопия желчи
Источник: составлено авторами
Выявлены статистически значимые различия в микроскопическом составе желчи в трех образцах на основании непараметрического метода Краскела–Уоллиса (p<0,001). На диаграмме указаны средние значения полученных данных. Количество слизи во всех трех видах пунктатов было одинаково – сплошь. Макроскопическая оценка желчи, полученной при ЧЧПЖП в каждой из групп пациентов, представлена в виде рисунка 4.
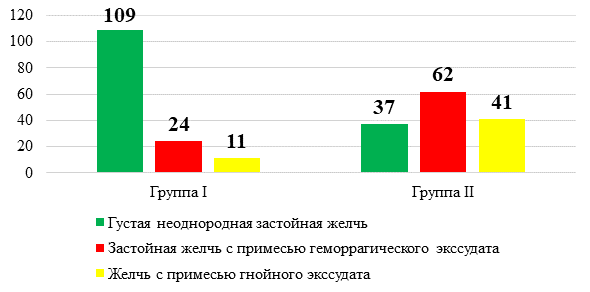
Рис. 4. Характер желчи, полученной при пункции
Источник: составлено авторами
С помощью метода ранговой корреляции Спирмена получена прямая корреляция размера конкрементов в шейке желчного пузыря и макроскопического состава желчи, который оценивался после ЧЧПЖП (r=0,43, p<0,001).
Данные о степени выраженности болевого синдрома в зависимости от состава желчи в каждой из групп представлены в виде диаграммы (рис. 5).
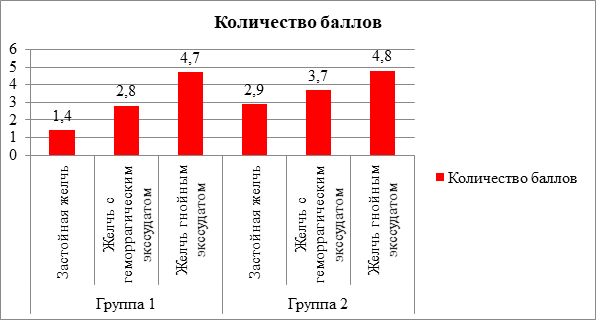
Рис. 5. Характер желчи, полученной при пункции
Источник: составлено авторами
Выявлена прямая зависимость выраженности боли от макроскопического состава желчи, аспирированной при пункции (r=0,80, p<0,001), а также времени возобновления болевого симптомокомплекса после ЧЧПЖП от диаметра камня, ставшего причиной нарушения оттока желчи (r=0,61, p<0,001). В основном рецидив боли после снижения внутрипузырного давления возникает через 2–12 часов у больных с желчью с примесью гнойного экссудата. Как правило, если в результате ЧЧПЖП у пациентов выявлено наличие крови в желчи или застойной густой желчи и конкрементов размерами более 7 мм в шейке желчного пузыря, отмечается болевой синдром в 3–4 балла согласно шкале. Если у пациента в результате пункции получено застойное неоднородное содержимое и по данным УЗИ имеются мелкие конкременты в шейке желчного пузыря, как правило, незначительный болевой синдром возникает через 36–48 часов.
У 109 (75,7%) пациентов в I группе сочетание ЧЧПЖП и консервативной терапии дало положительную динамику с полным купированием воспаления, холецистэктомию у данных пациентов выполняли в плановом порядке. Плановая холецистэктомия была проведена через 2–3 месяца от момента выписка пациента из стационара. Однако у 35 (24,3%) больных I группы холецистэктомия выполнена в срочном порядке за время пребывания в стационаре ввиду отрицательной динамики заболевания. Холецистэктомия доступом по Кохеру выполнена в 9 (25,7%) случаях, в 12 (34,3%) – эндоскопически, в 14 (40%) случаях – холецистэктомия из мини-доступа с помощью набора «Мини-ассистент».
Чрескожная чреспеченочная пункция желчного пузыря совместно с консервативным лечением имела положительный эффект у 11 (7,8%) пациентов II группы, больным при выписке из стационара было рекомендовано оперативное лечение в плановом порядке. Во II группе холецистэктомия в срочном порядке выполнялась в 3,8 раза чаще, чем в группе I, – у 129 (92,1%) пациентов. Холецистэктомия была выполнена с использованием различных подходов: у 48 (37,2%) пациентов операция проводилась по Кохеру, у 22 (17,1%) – лапароскопически, а у 59 (45,7%) – с использованием набора «Мини-ассистент» М.И. Прудкова. В целом, из 284 случаев в 164 (57,7%) операция была проведена экстренно, в то время как у 120 (42,3%) пациентов наблюдался положительный эффект от ЧЧПЖП на фоне консервативной терапии.
При сочетании у пациента конкремента диаметром более 7 мм в шейке желчного пузыря и застойной желчи с примесью крови или гноя, а также сильных болей в 3–5 баллов согласно шкале была необходима холецистэктомия. Данную категорию больных составили 103 человека из II группы. Интраоперационно отмечено вклинение камня в шейку желчного пузыря, такая находка во время операции встретилась у 129 (92,3%) пациентов II группы, вследствие чего ЧЧПЖП была без положительной динамики. Вклинение в шейку конкрементов размерами менее 7 мм было относительно нечасто, в данном случае преобладала локализация конкрементов в пузырном протоке в 35 (24,3%) случаях (p<0,001).
На фоне проведенной консервативной терапии в сочетании с декомпрессией желчного пузыря осложнений и летальных исходов не выявлено.
Выводы
1. Пункционный метод лечения был успешен у 75,7% пациентов с размерами конкрементов менее 7 мм в диаметре в шейке желчного пузыря, наличием густого неоднородного застойного отделяемого и болевым симптомокомплексом в 1–2 балла. Такой эффект достигнут у 109 пациентов I группы (p<0,001). Большие конкременты в шейке желчного пузыря отмечены в 92,1% случаев.
2. На основании проведенного анализа пункция желчного пузыря у пациентов с мелкими конкрементами имеет положительный эффект и может использоваться независимо.
3. В I группе больных выявлена взаимосвязь между диаметром камней в шейке желчного пузыря, составом желчи, полученной при пункции, и возобновлением болевого синдрома на фоне ЧЧПЖП. У пациентов с густой неоднородной застойной желчью и болью 3 балла и ниже отсутствовал некроз стенки желчного пузыря, в итоге отмечалось стойкое подавление инфекции.
4. При обнаружении во время диагностического исследования конкрементов размерами более 7 мм совместно с примесью в желчи крови или гноя, болью в 4–5 баллов согласно шкале показана холецистэктомия в срочном порядке.
Заключение. Снижение внутрипузырного давления с помощью пункции желчного пузыря применяется с положительной динамикой у больных с конкрементами диаметром менее 7 мм в шейке желчного пузыря (p<0,001). ЧЧПЖП приводит к декомпрессии, стиханию воспалительного процесса, восстановлению моторики желчного пузыря без оперативного вмешательства в 75,7% случаев.
Малоинвазивное оперативное лечение у пациентов с острым обтурационным калькулезным холециститом сопровождается меньшим количеством осложнений и гораздо эффективнее после выполнения пункционного метода лечения.
Библиографическая ссылка
Абрамова А.Г., Пампутис С.Н., Александров Ю.К., Староверов И.Н., Рыбачков В.В., Червяков Ю.В., Завьялов Д.В. РЕЗУЛЬТАТЫ ПУНКЦИИ ЖЕЛЧНОГО ПУЗЫРЯ ПОД КОНТРОЛЕМ УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ У ПАЦИЕНТОВ С ОСТРЫМ ОБТУРАЦИОННЫМ КАЛЬКУЛЕЗНЫМ ХОЛЕЦИСТИТОМ // Современные проблемы науки и образования. 2024. № 6. ;URL: https://science-education.ru/en/article/view?id=33867 (дата обращения: 10.05.2026).
DOI: https://doi.org/10.17513/spno.33867



