Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
FEATURES OF NODULAR MELANOMA: ANALYSIS OF A CASE
Введение
На меланому кожи приходится примерно 5% всех случаев злокачественных новообразований кожи, но на нее приходится примерно три четверти всех смертей, связанных с дерматоонкологией [1]. Исследования патогенеза меланомы кожи подтвердило возникновение мутаций, вызванных ультрафиолетовым излучением, то есть молекулярный профиль канцерогенности сильно варьируется в зависимости от подтипа меланомы, прогноза. Показано, что при узловой форме меланомы чаще наблюдаются мутации онкогена NRAS, чем BRAF [2; 3].Установлено, что при узловых формах меланомы чаще определяются соматические мутации в промоторной области гена TERT – теломеразной обратной транскриптазы (теломеразы), что приводит к повышению активности фермента, обеспечивающего удлинение концевых фрагментов хромосом, что, в свою очередь, повышает выживаемость опухолевых клеток [4; 5]. Нодулярная меланома является одной из клиническо-гистологических форм опухоли и характеризуется появлением узла с быстрым ростом – в течение нескольких недель или месяцев [6].У пациентов с этой формой опухоли, локализующейся на открытых участках тела, отмечается большое число доброкачественных меланоцитарных новообразований.При своем развитии опухоль пронизывает все слои кожи в течение нескольких месяцев с момента формирования – de novo на непораженной коже или при переходе в вертикальную фазу роста поверхностно распространяющейся меланомы.Узловая меланома характеризуется более высоким риском формирования регионарных и отдаленных метастазов даже на ранних стадиях, а также повышенным риском развития рецидивов.Метастазы чаще всего поражают кожу и подкожные лимфатические узлы (59%), за ними следуют легкие (36%), головной мозг (20%), печень (20%), кости (17%) и другие (12%) [7]. Количество и локализация метастазов полезны для оценки стадии заболевания и ответа на терапию.У пациентов с кожными, узловыми метастазами медиана выживаемости составляет 12,5 месяцев.У пациентов с легочными метастазами медиана выживаемости составляет 8,3 месяца; а у пациентов с метастазами в печень, головной мозг или кости медиана выживаемости составляет 4,4 месяца.Медиана выживаемости составляет 7 месяцев у пациентов с одним метастатическим очагом, 4 месяца - с двумя органами и 2 месяца - с тремя или более метастатическими очагами.Аналогично, 12-месячная выживаемость составляет 36% при одном метастатическом очаге, 13% при двух органах и 0% при трех или более метастатических очагах [8]. Узловая меланома обычно регистрируется в области открытых участков лица и тела.У пациентов с этой формой опухоли отмечается большое число доброкачественных меланоцитарных новообразований [9; 10].Помимо этого, известно, что вероятность развития узловой меланомы повышается с возрастом.
Цель исследования: изучить данные литературы, касающиеся проблемы скрининга и клинико-морфологических особенностей развития узловой формы меланомы, и представить собственное клиническое наблюдение.
Материалы и методы исследования
Для данной статьи использовалась база данных Pubmed (2019-2024). Было проанализировано 50 статей по обсуждаемой теме, в ходе анализа 27 из них было указано в списке литературы.
Автором данной статьи представлен клинический случай узловой меланомы у пациентки женского пола (54 года), обратившейся в клинику центральной научно-исследовательской лаборатории ФГБОУ ВО «Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого» Министерства здравоохранения РФ. Выполнен анализ жалоб пациента, собран анамнез, осуществлен клинический осмотр кожных покровов.
Пациентку С., обратившуюся к врачу-дерматовенерологу, беспокоило увеличение в размерах новообразования в виде узла около 3 см в диаметре. Месяц назад это было единичное пигментное новообразование, имеющее двухуровневую структуру, заключающуюся в наличии пятна коричневого цвета, на фоне которого определяется одна папула правильной формы, коричневого цвета. Через месяц пациентка стала отмечать, что неоплазма на правом предплечье увеличилась в размерах и стал более плотной, легко травмировалась и кровоточила. Из данных анамнеза известно, что около 2 месяцев назад в течение 12 дней пациентка находилась на отдыхе в Таиланде. Ранее кожные заболевания, онкологические заболевания отрицает. У родственников онкологический анамнез не отягощен.
Результаты исследования и их обсуждение
Средняя продолжительность освещенности солнечными лучами в Красноярске - 1833 часа в год. Порядка 90% проживающих в регионе - лица европеоидного происхождения. Как и во многих регионах, наблюдается рост числа лиц, посещающих страны с высокой инсоляцией с целью рекреационного туризма. Объективно: пациентка имеет светлые кожные покровы, цвет волос – светло-русый, цвет глаз – голубой, что соответствует II фототипу по Фицпатрику [11]. На кожных покровах туловища и конечностей определяется 18 пигментных новообразований кожи темно-коричневого цвета в виде папулезно-пятнистых элементов, некоторые из них характеризуются неровной поверхностью. Новообразования однотипные, имеют симметричные границы, без признаков атрофии, эритемы, размер новообразований – от 3 до 9 мм в диаметре, границы четкие [12].
На момент обращения на коже правого предплечья имеется опухолевидное плотное образование диаметром 4 см с неровными краями, с изъявлениями и периодически кровоточившее. Опухоль представлена единичным бугристым узлом, выступающим над кожей на 1-1,5 см, с неровной поверхностью, неравномерной окраской багрово-коричневого цвета (рис., верхняя стрелочка - 1). Узел имеет кровоизлияния, изъязвлен. Язва на узле неправильной формы, кровоточит, с мокнутием, местами – с фибринозным налетом (рис., стрелочка 2). В основании узла имеется инфильтрация, представленная пальпируемым уплотнением синюшного цвета, проникающим глубоко в кожу (рис., стрелочка 3).
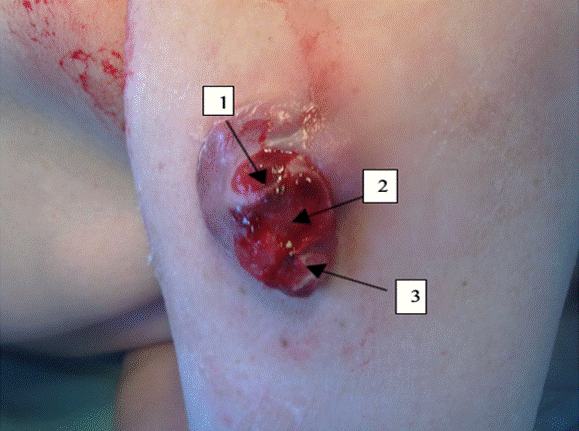
Узловая меланома, с изъязвлениями и кровотечением
Верификация диагноза узловой меланомы кожи основывалась на данных осмотра, результатах инструментальных исследований и патоморфологическом заключении.
Первоочередным был физикальный осмотр, причем правило ABCDE для узловой меланомы не работает, так как формирующийся узел на первых порах может быть симметричным, с ровными границами, гомогенного черного или сине-черного цвета, диаметр может быть любым, реже не иметь пигментации. Как видно на рисунке 1, пигментация на узле отсутствует. Была проведена тщательная пальпация лимфатических узлов. В связи с высокой вероятностью быстрого метастазирования применялись многоуровневые методы диагностики, включая дерматоскопию для всех пигментных новообразований кожи темно-коричневого цвета в виде папулезно-пятнистых элементов, с целью дифференциальной диагностики [13; 14].
Из инструментальных методов исследования для своевременного обследования проводилась рентгенография органов грудной клетки в прямой и боковой проекциях, компьютерная томография (КТ) органов грудной полости; КТ органов брюшной полости, магнитно-резонансная томография (МРТ) головного мозга с внутривенным контрастированием, ультразвуковое исследование (УЗИ) периферических лимфоузлов, органов брюшной полости, забрюшинного пространства и малого таза. Метастазы узловой меланомы не были выявлены. Инструментальная диагностика была проведена в оптимальные сроки в течение 4 недель. Результаты рутинных лабораторных исследований крови и мочи были нормальными, за исключением скорости оседания эритроцитов до 20 мм/ч. Уровень лактатдегидрогеназы (ЛДГ) составил 345 ЕД/л, что соответствовало норме и было относительно благоприятным прогнозом. Определение высокого уровня ЛДГ может быть предиктором плохого прогноза у пациентов с меланомой при высоких рисках метастазов. Второй этап диагностики меланомы - биопсия органов, в которых обнаружены подозрительные очаги. При повторном обращении пациентка предоставила результаты гистологического исследования: морфологическое подтверждение диагноза включало определение максимальной толщины опухоли до 7 мм по Бреслоу, уровень инвазии по Кларку 5, а также указание о наличии множественных изъязвлений первичной опухоли.
Морфологическая картина более всего соответствует узловой изъязвленной меланоме. Патоморфологическое исследование БСЛУ (биопсия сигнального правого подмышечного лимфоузла) без метастазов. После консультации хирургом-онкологом больной было рекомендовано лечение в условиях онкологического диспансера.
Узловая меланома является одной из клинико-гистологических форм опухоли и характеризуется появлением узла с быстрым ростом – в течение нескольких недель или месяцев. При своем развитии опухоль пронизывает все слои кожи в течение нескольких месяцев с момента формирования – de novo на непораженной коже или при переходе в вертикальную фазу роста поверхностно распространяющейся меланомы. Узловая меланома характеризуется более высоким риском формирования регионарных и отдаленных метастазов, а также повышенным риском развития рецидивов [15]. Авторам статьи представлен случай пациентки, у которой была диагностирована узловая меланома на 1-й стадии. Для подтверждения диагноза была проведена биопсия, результаты которой показали наличие узловой меланомы, метастазы в лимфатических узлах не выявлены. Продолжительность поражения до постановки диагноза относительно невелика - около 2 месяцев. Наиболее распространенными локализациями являются туловище у мужчин и ноги у женщин. До сих пор остается непонятным, почему терапия узловой формы меланомы менее эффективна, чем поверхностно распространяющейся формы, в равной степени как и худший прогноз для пациентов с данной формой новообразования [16; 17].
Узловая меланома обычно регистрируется в области открытых участков лица и тела. Известно, что ультрафиолетовый свет индуцирует фотопродукты дезоксирибонуклеиновой кислоты (ДНК), чаще всего димеры тимидина, которые, если их не восстанавливать путем эксцизионной репарации нуклеотидов, вызывают ошибки в репликации ДНК, последующие мутации в клеточных сигнальных молекулах и в конечном итоге канцерогенез [18; 19]. У пациентов с этой формой опухоли отмечается большое число доброкачественных меланоцитарных новообразований. Помимо этого, известно, что вероятность развития узловой меланомы повышается с возрастом.
При дифференциальной диагностике узловой формы меланомы следует учитывать размер новообразования, превышающий 6 мм, частое наличие изъязвления и кровоточивости образования. Зачастую опухоль представлена симметричным образованием, плотной консистенции, темного или, наоборот, красноватого цвета или цвета непораженной кожи пациента [20]. Особенностью узловой меланомы у нашей пациентки было отсутствие на поверхности пигментации, постоянная травматизация изъязвления по краям и кровотечение. Дифференциальная диагностика узловой формы меланомы включает исключение пигментной формы базально-клеточной карциномы, пиогенной гранулемы, себорейной кератомы, доброкачественных меланоцитарных новообразований [21; 22]. При узловой меланоме кожи определяется положительная корреляция с гистологическими предикторами неблагоприятного течения заболевания: уровнем инвазии по Кларку, толщиной по Бреслоу, уровнем митозов, наличием изъязвления [23]. Наряду с поверхностно распространяющейся формой опухоли. Данный случай подчеркивает важность ранней диагностики и своевременного вмешательства для пациентки с узловой меланомой кожи. В дальнейшем больной было рекомендовано хирургическое лечение, адъювантная терапия с последующим мониторингом.
Активное использование соляриев и пляжный отдых во время отпусков создают нагрузку на чувствительную к ультрафиолетовому излучению кожу, приводя к повреждению ДНК и развитию опухолей. Не существует единого этиологического фактора для развития меланомы. Самым значимым фактором риска спорадических (ненаследственных) форм меланомы кожи следует считать воздействие на кожу ультрафиолетового излучения типа B (длина волны 290–320 нм) и типа A (длина волны 320–400 нм). Острые фотоиндуцированные реакции, такие как солнечные ожоги, вызванные чрезмерным ультрафиолетовым (УФ)-излучением, и, следовательно, кумулятивно высокие дозы УФ приводят к фотостарению кожи и могут в итоге приводить к повреждениям ДНК, повышая риск развития как меланомы кожи, так и других видов онкологических заболеваний кожи. Хорошо доказана способность ультрафиолетового излучения индуцировать развитие повреждений ДНК. Это приводит к альтерации клеток, нарушению их метаболизма, конформации рецепторов к факторам роста и патологической реакции иммунного ответа ультрафиолетового излучения. Результатом мутаций является чрезмерная активация различных клеточных сигнальных путей, что и приводит к неконтролируемой пролиферации, дифференцировке и иммортализации клеток кожи [24].
Основываясь на результатах метаанализа, опубликованного в 2021 году, установлено, что из 63942 новых случаев меланомы кожи, диагностируемых ежегодно в Западной Европе, 3438 (5,4%) могут быть вызваны использованием солярия. На женщин приходится большая часть этих случаев: по оценкам, 2341 случай (6,9% всех случаев меланомы у женщин) вызван использованием солярия; в то время как у мужчин этот показатель составлял 1096 случаев в год (3,7% всех случаев у мужчин). Если принять соотношение заболеваемости меланомой к смертности 3,7 для европейских мужчин и 4,7 для европейских женщин в 15 странах Европейский союза, то примерно 498 женщин и 296 мужчин ежегодно умирают от меланомы, вызванной искусственным ультрафиолетовым облучением [25]. Таким образом, посещение соляриев является еще одним фактором риска развития меланомы.
Узловая меланома является злокачественным новообразованием с малопрогнозируемым, агрессивным течением. Было обнаружено, что воздействие солнца и фенотипические характеристики положительно связаны со всеми основными гистологическими подтипами меланомы. Однако было обнаружено, что узловая меланома не всегда связана с солнечными ожогами, в отличие от других подтипов меланом. Узловая меланома характеризуется первично вертикальным ростом и считается самым неблагоприятным в плане прогноза типом опухоли из-за отсутствия фазы радиального роста, раннего отдаленного метастазирования и значительного объема опухоли. При меланоме, так же как при других видах злокачественных новообразований, высока вероятность метастатического поражения регионарных лимфатических узлов и других органов. Некоторые исследователи ранее считали, что биопсия при меланоме как метод диагностики и дифференциальной диагностики не имеет права на существование из-за высокой опасности провокации метастазирования, в том числе имплантационного. В настоящее время благодаря исследованиям, проведённым в Австралии и Соединённых Штатах Америки, взгляд на эту проблему пересмотрен. Доказано, что биопсия с последующим лечением меланомы не влияет на 5- и 10-летнюю выживаемость пациентов [26]. Для верификации диагноза меланомы кожи диагностически сложных случаев более достоверными и современными считаются молекулярно-диагностические тесты, которые включают сравнительную геномную гибридизацию (CGH), флуоресцентную гибридизацию in situ (FISH), профилирование экспрессии генов (GEP) [27]. Выводы автора статьи подчеркивают необходимость активного скрининга и мониторинга состояния пациентов, узловой формы меланомы, что может существенно улучшить результаты лечения и повысить качество жизни пациентов в долгосрочной перспективе.
Заключение
Дальнейшие исследования патологических механизмов, лежащих в основе различных клинико-морфологических форм меланомы кожи, могут позволить разработать более целенаправленный подход в диагностике для раннего выявления новообразования. К сожалению, на сегодняшний день не выявлено специфичных факторов, определяющих развитие узловой меланомы. Снижение воздействия ультрафиолетового излучения может рассматриваться как один из критически важных подходов для уменьшения уровня заболеваемости меланомой кожи.
Библиографическая ссылка
Селицкая О.В. ОСОБЕННОСТИ УЗЛОВОЙ МЕЛАНОМЫ: АНАЛИЗ КЛИНИЧЕСКОГО СЛУЧАЯ // Современные проблемы науки и образования. 2024. № 5. ;URL: https://science-education.ru/en/article/view?id=33661 (дата обращения: 01.06.2026).
DOI: https://doi.org/10.17513/spno.33661



