Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ASSESSMENT OF THE FORECAST OF PERINATAL RISK OF THE PREGNANCY WHICH WAS CAUSED APPLICATION OF AUXILIARY REPRODUCTIVE TECHNOLOGIES AT PIPE AND PERITONEALNY INFERTILITY
В настоящее время экстракорпоральное оплодотворение (ЭКО) рассматривается в качестве наиболее эффективного метода лечения как мужского, так и женского бесплодия. Хорошо известно, что беременность после ЭКО протекает сложнее, чем после спонтанного зачатия. Но до сих пор открытым остается вопрос о том, что в большей степени влияет на формирование акушерских осложнений в данной ситуации – особенности зачатия или фоновая патология, обусловившая нарушение репродуктивной функции [5, 6]. Для решения этого вопроса может быть полезным изучение динамики балльной оценки перинатального риска у беременных женщин, перенесших ЭКО. Дифференцированный подход к оценке течения беременности после ЭКО в свете выделения причины, вызвавшей необходимость применения вспомогательных репродуктивных технологий, позволит уточнить особенности диспансерного наблюдения во время беременности и оптимального выбора метода родоразрешения женщин, зачавших в результате ЭКО. Так как трубно-перитонеальное бесплодие является ведущей причиной нарушения репродуктивной функции у женщин и показанием к выполнению выполнения ЭКО [2], оценка прогноза состояния плода и новорожденного при этой патологии представляет несомненный научный и практический интерес.
Цель исследования. Определение эффективности прогнозирования перинатального риска у женщин, перенесших процедуру ЭКО по поводу трубно-перитонеального бесплодия.
Материалы и методы. Проведена сравнительная балльная оценка наиболее значимых факторов риска течения одноплодной беременности у женщин после ЭКО (50 человек, основная группа) и у соматически здоровых женщин после спонтанного зачатия (35 человек, контрольная группа). В основной группе вспомогательные репродуктивные технологии (ВРТ) использовались для преодоления трубно-перитонеального бесплодия (применялась базовая программа экстракорпорального оплодотворения). Одним из основных критериев включения пациентов в основную группу явилось отсутствие у них суб- и декомпенсированной экстрагенитальной патологии. Для оценки прогностически неблагоприятных факторов риска использовалась шкала В.Е. Радзинского с соавт. (2011). В каждом триместре беременности (11-12, 18-20 и 28-32 недели) в обеих группах оценивались социально-биологические условия, акушерско-гинекологический анамнез, осложнения данной беременности, результаты гормонального скрининга и комплексной оценки состояния плода. В зависимости от суммы баллов пациентки распределялись по группам риска (низкий риск соответствовал суммарной оценке до 15 баллов, средний – 15-24 балла и высокий – 25 баллов и более). В ходе проспективного наблюдения за течением беременности у пациенток обеих групп фиксировались гестационные осложнения, оценивались результаты динамической сонографии, допплерометрии и кардиотокографии [3], а также массо-ростовые показатели новорожденного. Статистическая обработка полученных данных проводилась посредством вычисления критерия Стьюдента с поправкой Бонферрони. Полученные данные представлены в виде М ± m, где М – среднее значение, а m – ошибка средней. Различия считались существенными при доверительной вероятности (р) менее 5 %.
Результаты исследования и их обсуждение. Установлено, что в первом триместре беременности средняя суммарная оценка факторов перинатального риска после ЭКО была в 3,14 раза выше таковой у женщин со спонтанным зачатием (10,12±0,9 и 3,22±0,52 баллов соответственно; р < 0,001). Основной причиной этого явился неблагоприятный акушерско-гинекологический анамнез: бесплодие (в течение 2-4 лет у 74% обследованных женщин и в течение 5 и более лет – у 26%), хронические воспалительные процессы придатков матки (у 36% женщин) и случаи внематочной беременности (у 12%). В контрольной группе основными факторами риска явились избыточная масса тела (у 20% обследованных), высокий паритет беременности и родов (у 8 женщин – 22,85%), искусственное прерывание предыдущих беременностей (21 случай) и наличие рубца на матке (у 17,1% женщин). В возрастном аспекте группа пациенток со спонтанным зачатием серьезно отличалась от группы после ВРТ: 27, 52 ± 0,05 и 33,02 ± 0,6 лет (р < 0,05). Были отмечены и существенные различия и в массо-ростовых параметрах наблюдаемых обеих групп. Средняя величина индекса массы тела у женщин со спонтанно наступившей беременностью была равна 22, 27 ± 0,04, а в сравниваемой группе – 24,11 ± 0,06 (р < 0,05). Вынашивали первую беременность 29 (58%) женщин из основной группы и 14 (38,88%) – из контрольной. Различия в паритете предстоящих родов между группами были признаны существенными (р < 0,001).
Согласно суммарной оценке пренатального риска [4], в первом триместре беременности 80% женщин из основной группы находились в группе низкого перинатального риска, а 20% - в группе со средним риском осложнений. В контрольной группе все женщины оказались в группе с низким риском (р<0,05).
Во II триместре беременности средний балл суммарной оценки риска в основной группе составил 13,52±1,4 и так же был гораздо выше, чем в группе контроля (4,62±0,71 балла). Однако прирост среднего балла оценки между I и II триместрами в обеих группах был практически одинаковым (после ЭКО – 33,5%, после спонтанного зачатия – 43,5%). На этом сроке из основной группы низкую степень риска имели уже только 64% беременных, 24% – среднюю степенью риска и 12% – высокую. В контрольной группе 97,1% женщин осталось в группе низкого риска и 2,85% беременных вошло в группу среднего риска (р < 0,05). Основным гестационным осложнением, приведшим к увеличению оценки пренатального риска, во втором триместре беременности оказалась угроза невынашивания. Это осложнение регистрировалось в обеих группах с одинаковой частотой: в основной – в 32 % случаев и в контрольной – в 28, 57 %. Во втором триместре беременности у 1 женщины после ВРТ имел место поздний самопроизвольный выкидыш, у 2 диагностирована истмико-цервикальная недостаточность, корригированная введением акушерского пессария. Средние показатели длины шейки матки, измеренные при проведении ультразвукового скрининга ΙΙ триместра беременности, в группе после ВРТ значительно отличались от показателя у здоровых женщин: 36,51 ± 0,2 и 40,0 ± 0,05 мм соответственно (р < 0,05). Все случаи угрожающего и состоявшегося прерывания беременности произошли у женщин с исходно низким пренатальным риском.
В III триместре разница в баллах между группами несколько сократилась: в группе после ЭКО средний балл составил 19,68±2,24, а в контрольной группе – 10,14±1,08 (разница составила 1,94 раза). За счет формирования осложнений беременности в контрольной группе произошло резкое увеличение средней балльной оценки факторов риска на 219,4%, а в основной группе рост был более плавным и составил только 45,6% (р < 0,05). Динамика балльной оценки пренатального риска в сравниваемых группах представлена на рисунке 1.
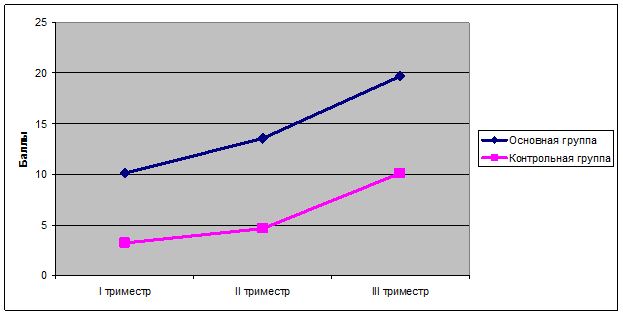
Рис. 1. Сравнение изменения суммарной оценки перинатального риска при беременности, наступившей после ЭКО, и после спонтанного зачатия
В третьем триместре беременности 48% женщин основной группы и 77% контрольной были отнесены в группу низкого риска, 20% женщин из основной и 22,85% контрольной – в группу среднего риска и 32% основной группы попало в группу высокого риска (р < 0,05). У 8 женщин после ВРТ (16%) и у 6 женщин контрольной группы (17,14%) в ΙΙΙ триместре беременности возникла необходимость лечения угрожающих преждевременных родов. В одном случае в группе после ЭКО проводимое токолитическое лечение оказалось неэффективным, ребенок родился в 33 недели беременности и имел недостаточные относительно гестационного срока массо-ростовые показатели. Ещё у двух пациенток в 32 и 35 недель гестации была диагностирована декомпенсированная плацентарная недостаточность, потребовавшая экстренного родоразрешения путем кесарева сечения. Удельный вес преждевременных родов (сочетающихся с выраженной плацентарной дисфункцией) у пациенток после экстракорпорального оплодотворения составил 8 %. Показатель числа случаев госпитализации в акушерские стационары женщин после ВРТ (исключая плановую дородовую госпитализацию) был равен 52 на 100 человек.
В III триместре гестации женщин со спонтанным зачатием в группе высокого риска не оказалось. Основными осложнениями беременности в контрольной группе (помимо угрозы преждевременных родов) явились отеки, вызванные беременностью (4 случая), сенсибилизация по системе резус (2 случая), преходящая внутриутробная гипоксия (у 8 человек), гестационный пиелонефрит (у 4 человек) и многоводие (у 7 человек).
В интервале 30-32 недель гестации патологические значения допплерометрии в средней мозговой артерии плода имели 4 % женщин из основной группы и 5% - из контрольной. Патологические значения СДО в артерии пуповины в эти сроки отсутствовали при спонтанном зачатии и были зарегистрированы у 4 (9,09 %) женщин после ЭКО (р < 0,05).
Общее число акушерских осложнений в основной группе было равно 174 на 100 человек, а в контрольной – 159,67 на 100 человек. Распределение удельного веса гестационных осложнений представлено в таблице 1.
Таблица 1.
Акушерские осложнения, определяемые у женщин с трубно-перитонеальным бесплодием, перенесших ЭКО, и у женщин со спонтанным зачатием, %
|
Акушерское осложнение (код МКБ-Х) |
Группы беременных |
Уровень значимости различий |
|
|
после ЭКО |
спонтанное зачатие |
||
|
О20.0 Угрожающий аборт во ΙΙ триместре |
32 |
28,57 |
> 0,05 |
|
О12.0 Вызванные беременностью отеки |
20 |
11,42 |
> 0,05 |
|
014.0 Преэклампсия средней тяжести |
0 |
8,57 |
> 0,05 |
|
О60 Преждевременные роды |
8 |
2,85 |
> 0,05 |
|
О40 Многоводие |
0 |
20,0 |
< 0,01 |
|
О36.0 Резус-иммунизация, требующая предоставления медицинской помощи матери |
12 |
5,71 |
> 0,05 |
|
О41.0 Олигогидрамнион |
0 |
2,85 |
> 0,05 |
|
036.3 Признаки внутриутробной гипоксии плода, требующие предоставления медицинской помощи матери |
12 |
22,85 |
> 0,05 |
|
О36.5 Недостаточный рост плода, требующий предоставления медицинской помощи матери (на 29-32 неделе беременности) |
20 |
0 |
< 0,01 |
|
043 Плацентарные нарушения (патологические показатели допплерографии в 30-32 недели беременности) |
18 |
5 |
> 0,05 |
|
О23 Инфекции мочевых путей при беременности |
11, 42 |
0 |
< 0,05 |
Несмотря на то, что средние показатели массы доношенных новорожденных во всех группах были сопоставимы (3.484,69 ± 542,71 г после ЭКО и 3.387,17 ±93,29 г после спонтанного зачатия), распределение детей с недостаточной и избыточной массой тела при рождении относительно гестационного возраста в сравниваемых группах существенно различался. Так, в контрольной группе избыточную массу тела при рождении имели 8,57 % детей, а в основной – 18%, а недостаточную – соответственно 2,85 % и 12 %. Случаев перинатальной и ранней неонатальной смертности в обеих группах зафиксировано не было.
Выводы. Проведенное исследование свидетельствует о том, что использование системы суммарной балльной оценки перинатального риска является простым, доступным и эффективным методом прогноза течения беременности, наступившей не только после спонтанного зачатия, но и в результате применения экстракорпорального оплодотворения. В прогностическом плане важным является как учет суммарной балльной оценки имеющихся факторов риска, так и темпы её роста во время беременности. Состояние детей, родившихся после ЭКО у женщин с трубно-перитонеальным бесплодием, существенно не отличается от такового после спонтанного зачатия. Это достаточно наглядно ретроспективно подтверждено динамикой суммарной балльной оценки факторов пренатального риска в сравниваемых группах и отнесением используемой прогностической системой почти 70 % пациенток после ЭКО к группе среднего и низкого перинатального риска. Принадлежность женщин, перенесших ЭКО по поводу трубно-перитонеального бесплодия, к группе высокого перинатального риска, в основном, обусловлена неблагоприятным анамнестическим фоном вынашивания беременности, а не развитием акушерских осложнений.
Удельный вес осложненного течения периода гестации, протекающего после применения ЭКО вследствие трубно-перитонеального бесплодия, не отличается от аналогичного показателя у здоровых женщин. Но структура гестационных осложнений, развивающихся после ЭКО, имеет определенные различия с таковой после спонтанного зачатия. Низкий удельный вес инфекционных и гипертензивных осложнений в основной группе (р < 0,001) может быть объяснен проведением тщательного обследования пациенток перед применением вспомогательных репродуктивных технологий и предваряющей процедуру ЭКО коррекцией обнаруженной соматической и инфекционной патологии.
Несмотря на то, что у перенесших ЭКО пациенток частота осложнений беременности значительно не отличался от средних показателей в Российской Федерации [1], удельный вес осложнений, вызываемых плацентарной дисфункцией (преждевременные роды, задержка внутриутробного роста плода, резус-иммунизация, нарушение маточно-плацентарного и плодово-плацентарного кровотока) в основной группе был намного выше (р < 0,001), чем в контрольной (соответственно 92 и 36,41 случаев на 100 человек). Это свидетельствует о том, что процедура ЭКО может стать причиной вторичной плацентарной недостаточности и делает особенно необходимым составление индивидуальной программы медицинского наблюдения во время беременности и родов за пациентками данной группы.
Библиографическая ссылка
Михеенко Г.А., Михеенко Г.А., Агаркова Л.А., Махмутходжаев А.Ш., Короткова Ю.Ю. ОЦЕНКА ПРОГНОЗА ПЕРИНАТАЛЬНОГО РИСКА БЕРЕМЕННОСТИ, НАСТУПИВШЕЙ В РЕЗУЛЬТАТЕ ПРИМЕНЕНИЯ ВСПОМОГАТЕЛЬНЫХ РЕПРОДУКТИВНЫХ ТЕХНОЛОГИЙ ПРИ ТРУБНО-ПЕРИТОНЕАЛЬНОМ БЕСПЛОДИИ // Современные проблемы науки и образования. 2015. № 6. ;URL: https://science-education.ru/en/article/view?id=23880 (дата обращения: 16.05.2026).



