Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
POLYMORBIDITY IN THE PRESENCE OF HEPATOCARCINOMA AND CANCER OF COLON. COMPARATIVE ANALYSIS
Заболеваемость раком печени в России 2013 году (оба пола) составила 4,73 на 100 000 населения, тогда как при раке толстой кишки динамика показателей заболеваемости составила 24,24 на 100 000 населения [4].
Коморбидность (лат. morbus - болезнь) представлена как сосуществование двух и/или более синдромов или заболеваний, патогенетически взаимосвязанных между собой или совпадающих по времени у одного пациента вне зависимости от активности каждого из них. Сложились различные представления о количестве сопутствующих заболеваний (коморбидность, мультиморбидность, полиморбидность) и их роли в канцерогенезе опухолей тех или иных «органов-мишеней» [1; 8].
Особое значение приобретает возможное влияние сопутствующих соматических процессов и заболеваний не только на изменения течения и исходов злокачественных поражений, но и на их возникновение, инициацию злокачественного роста. Считается, что внеорганные неопухолевые поражения изменяют иммунный фон пациента, тогда как локальные дегенеративно-воспалительные процессы служат факторами, вызывающими генную альтерацию и последующее возникновение рака [2].
Роль коморбидных процессов в процессе канцерогенеза недостаточно изучена. Так, в последние годы особое внимание в этиопатогенезе рака отводится метаболическому синдрому, сахарному диабету, ожирению. Данные литературы свидетельствуют о возможной вовлеченности этих изменений в опухолевый процесс [10].
Цель исследования. Выявить частоту, характер и провести сравнительный анализ некоторых общих и локальных коморбидных процессов при раке печени и толстой кишки.
Материалы и методы исследования. Настоящая работа основана на ретроспективном анализе клинических данных больных с первичными злокачественными поражениями печени (ГЦР) – 80 человек и с первичными злокачественными поражениями толстой кишки (РТК) – 124 человека, находившихся на обследовании и оперативном лечении в отделении превентивной онкологии, лапароскопической и общей хирургии Ростовского научно-исследовательского онкологического института за период с 01.01.1999 г. по 01.05.2011 г.
Для решения поставленных задач нами была разработана карта сбора данных больных, в которой учитывались: возраст; пол; основной диагноз; осложнения; общие и локальные сопутствующие заболевания. Изучались заболевания: системы кровообращения; органов дыхания; крови и кроветворной системы; эндокринной системы; почек, органов мочевыделительной системы; печени; желчного пузыря; желудка и 12-п. кишки; толстой кишки; поджелудочной железы; определялся индекс массы тела (ИМТ), выявлялись как системные, так и органные поражения. Всем пациентам выполнялась фиброгастроскопия и фиброколоноскопия. Исследовалось наличие или отсутствие H. pylori в слизистой оболочке желудка. Характер изменений в печени вне опухолевых очагов изучался морфологически.
Больные ГЦР и РТК распределялись по стадиям согласно классификации TNM (7-е издание) [6]. В соответствии с этой классификацией больные ГЦР распределились следующим образом: 1 стадия – 1,3%; 2 стадия – 2,5%; 3 стадия – 17,5%; 4 стадия – 78,8%. Мужчины составляли 62,5%, женщины - 37,5%, в возрасте старше 60 лет было 51,2%.
Среди больных РТК: 1 стадия – 3,2%; 2 стадия – 20,9%; 3 стадия – 34,7%; 4 стадия – 41,1%. Мужчины составляли 41,9%, женщины - 58,1%, в возрасте старше 60 лет было 49,2%.
Для определения метаболического синдрома использовались критерии IDF – International Diabetes Federation (2006) [9]. В данной классификации под метаболическим синдромом понимается один обязательный критерий, два и/или более дополнительных из ниже перечисленных.
Под метаболическим синдромом понимается: один обязательный критерий - индекс массы тела > 30 кг/м2; два или более дополнительных показателя: триглицериды ≥ 1,7 mmol/L; ЛПВП (липопротеиды высокой плотности) < 1,03 mmol/L; А/Д систол. ≥ 130 mmHg или диастол. ≥ 85 mmHg или лечение гипертонической болезни ранее; уровень глюкозы крови ≥ 5,6 mmol/L или установленный диагноз диабета II типа.
Весомость влияния различных факторов на риск возникновения гепатокарциномы и рака толстой кишки определялась вычислением относительного риска (OР) [5]. Для результатов статистического анализа рассчитывали достигнутый уровень значимости (р), при этом критический уровень ее принимался равным 0,05.
Результаты. Сравнительные данные общих коморбидных процессов при ГЦР и РТК представлены в таблице 1 и рисунке 1.
Таблица 1
Органосистемные неопухолевые сопутствующие заболевания при раке печени и раке толстой кишки
|
Группы
Заболевания |
ГЦР N 80 (%) |
РТК N124 (%) |
OР
|
t-критерий |
|
Общие процессы 1. Заболевания системы кровообращения |
74 (92,5%) |
123(99,2%) |
1,1 |
t=2,1; P<0,05 |
|
Гипертоническая болезнь |
42 (52,5%) |
72 (58,1%) |
1,1 |
t=0,7; P>0,05 |
|
ИБС, постинфарктный кардиосклероз |
9 (11,3%) |
7 (5,7%) |
1,9 |
t=1,4; P>0,05 |
|
ИБС, стенокардия напряжения |
1 (1,2%) |
4 (3,3%) |
2,7 |
t=0,9; P>0,05 |
|
Миокардиодистрофия |
8 (10,0%) |
21 (17,0%) |
1,7 |
t=1,5; P>0,05 |
|
Миокардиосклероз |
1 (1,2%) |
19 (15,4%) |
6,4 |
t=4,1; P<0,05 |
|
2. Заболевания органов дыхания Хронический необструктивный бронхит |
7 (8,7%) |
4 (3,3%)
|
2,6 |
t=2,5; P<0,05 |
|
3. Заболевания крови и кроветворной системы (анемический синдром) |
21 (26,2%) |
46 (37,1%) |
1,4 |
t=1,6; P>0,05 |
|
легкой степени |
19 (23,7%) |
41 (33,1%) |
1,4 |
t=1,4; P>0,05 |
|
средней степени |
2 (2,5%) |
3 (2,5%) |
1,0 |
t=0,1; P>0,05 |
|
тяжелой степени |
- |
2 (1,6%) |
- |
t=1,4; P>0,05 |
|
4. Заболевания эндокринной системы |
72 (90,0%) |
121 (97,6%) |
1,0 |
t=2,1;P<0,05 |
|
Сахарный диабет 2 типа |
11 (13,7%) |
27 (21,8%) |
1,5 |
t=1,5; P>0,05 |
|
Гипералиментация ИМТ>25 |
41 (51,2%) |
63 (50,8%) |
1,0 |
t=0,1; P>0,05 |
|
Метаболический синдром |
19 (23,7%) |
27 (21,8%) |
1,1 |
t=0,3; P>0,05 |
|
Гипотрофия |
5 (6,2%) |
4 (3,3%) |
1,9 |
t=0,9; P>0,05 |
|
5. Заболевания почек, органов мочевыделительной системы |
15 (18,7%) |
29 (23,4%) |
1,2 |
t=0,8; P>0,05 |
|
Мочекаменная болезнь |
11 (13,7%) |
18 (14,6%) |
1,1 |
t=0,1; P>0,05 |
|
Кисты почек (непаразитарные) |
4 (5,0%) |
4 (3,3%) |
1,5 |
t=0,6; P>0,05 |
|
Хронический пиелонефрит |
- |
2 (1,6%) |
- |
t=1,4; P>0,05 |
|
Доброкачественные опухоли почек |
- |
5 (4,1%) |
- |
t=2,2; P<0,05 |
|
6. Заболевания желудка и 12-п. кишки (хр. гастриты различной этиологии, язвенная болезнь 12-п. кишки или желудка) |
78 (97,5%) |
123(98,6%) |
1,1 |
t=0,8; P>0,05 |
|
7. Заболевания поджелудочной железы Хронический панкреатит |
13 (16,2%) |
16 (12,9%) |
1,3 |
t=0,6; P>0,05 |
|
8. Заболевания желчевыводящих путей |
41 (51,2%) |
57 (46,0%) |
1,1 |
t=0,7; P>0,05 |
|
9. Индекс муж/жен |
1,58 |
0,7 |
2,3 |
|
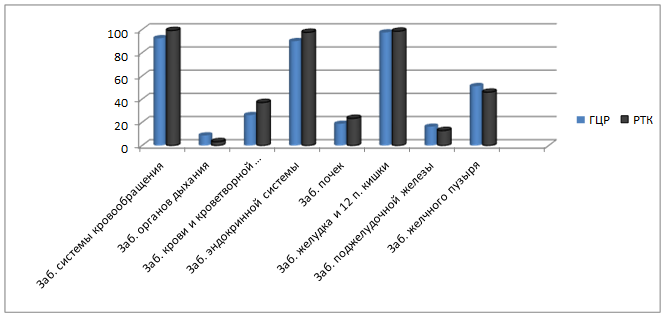
Рис. 1. Общая структура сопутствующих заболеваний при раке печени и толстой кишки
(ГЦР – гепатоцеллюлярный рак; РТК – рак толстой кишки)
Как следует из таблицы 1 и рисунка 1, отмечается незначительное увеличение больных РТК с заболеваниями системы кровообращения - 99,2% по сравнению с ГЦР - 92,5 (OR 1,1; t=2,1; P<0,05). При раке печени оказалось увеличено количество больных с хроническим необструктивным бронхитом - 8,7% (OR 2,6;t=2,5; P<0,05), что обусловлено большим числом курящих мужчин в группе с ГЦР. Метаболический синдром имеет высокую частоту в обеих группах (23,7 при ГЦР и 21,8% при РТК).
Как при гепатокарциноме, так и при раке толстой кишки значительной разницы в наличии заболеваний сердечно-сосудистой системы не отмечалось. Обращает на себя внимание отсутствие существенных отличий в частоте эндокринно-обменных изменений среди пациентов обеих групп, что также подтверждает их одинаковую вовлеченность в канцерогенез.
Анемический синдром выявлялся чаще в группе больных раком толстой кишки (37,1%), чем с ГЦР - 26,2%.
Как видно, частота системно-органных неопухолевых процессов при раках обеих локализаций существенно не отличается – они являются фоновыми. Часть из них следует отнести к «спутникам-нейтралам», независимым процессам, тогда как другие могут являться косвенными индукторами рака.
Нами также изучен характер локальных заболеваний печени и толстой кишки, выявленных при их злокачественном поражении.
Сводные данные представлены в таблице 2.
Таблица 2
Локальные органные сопутствующие заболевания при раке печени и толстой кишки
|
Группы Заболевания |
ГЦР N 80 |
РТК N 124 |
OР |
t-критерий |
|
Циррозы печени различной этиологии (критерии child-pugh) |
16 (20,0%) |
3 (2,4%) |
8,3 |
t=3,76; Р<0,05 |
|
Хронические вирусные гепатиты В и С |
123 (28,7%) |
3 (2,4%) |
11,9 |
t=5,02; Р<0,05 |
|
Алкогольный гепатит |
8 (10,0%) |
- |
- |
t=2,98; Р<0,05 |
|
Стеатогепатоз |
15 (18,7%) |
14 (11,3%) |
1,6 |
t=1,43; Р>0,05 |
|
Хронический калькулезный холецистит |
18 (22,5%) |
34 (27,4%) |
1,2 |
t=0,80; Р>0,05 |
|
Полипы толстой кишки |
3 (8,9%) |
23 (18,6%) |
2,1 |
t=3,62; Р<0,05 |
|
Хронический поверхностный колит |
32 (40,0%) |
53 (42,7%) |
1,1 |
t=0,39; Р>0,05 |
Как видно, имеются очевидные существенные различия. Так, при ГЦР превалируют циррозы печени - 20,0%, вирусные гепатиты - 28,7%, алкогольные гепатиты - 10,0%, гепатостеатоз - 18,7%, тогда как при РТК большую часть пациентов составляли больные с полипами толстой кишки - 18,6% (из них рак из полипа составил 8,1%).
Отдельного рассмотрения заслуживают данные о частоте выявления желчнокаменной болезни (ЖКБ). Несомненно, ее развитие имеет прямую связь с общими метаболическими расстройствами в организме (дислипидемия, гипералиментация, сахарный диабет) и не имеет органной привязки к раку толстой кишки. Однако среди больных желчекаменной болезнью нами была выявлена и группа пациентов, ранее подвергшихся холецистэктомии. Они составили 12 человек (21,1%), среди всех больных ЖКБ.
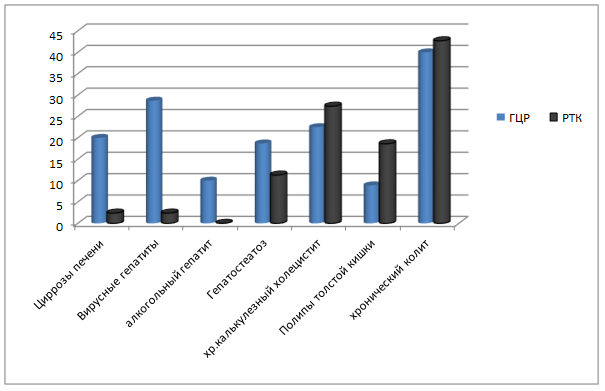
Рис. 2. Локальные органные сопутствующие заболевания при раке печени и толстой кишки
(ГЦР – гепатоцеллюлярный рак; РТК – рак толстой кишки)
В литературе имеются данные об увеличении частоты РТК после этих вмешательств, что объясняется постоянным поступлением желчи в кишечник с ускоренной пролиферацией эпителия толстой кишки [3; 7]. Было также определено «накопление» сопутствующих заболеваний в изучаемых группах (таблица 3, рисунок 3).
Таблица 3
Общее количество сопутствующих заболеваний при раке печени и толстой кишки
|
Количество заболеваний
Группы |
1 сопутств. заб. Абс.ч. (%) |
2 сопутств. заб. Абс.ч. (%) |
3 сопутств. заб. Абс.ч. (%) |
4 и >сопутств. заб. Абс.ч. (%) |
|
ГЦР (n=80) |
- |
8 (10,0%) |
12 (15,0%) |
60 (75,0%) |
|
РТК (n=124) |
2 (1,7%) |
11 (8,8%) |
18 (14,5%) |
93 (75,0%) |
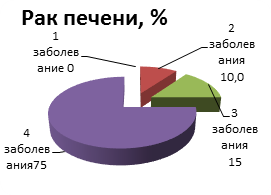
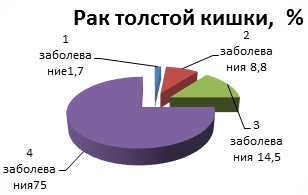
Рис. 3. Общее количество сопутствующих заболеваний при раке печени и толстой кишки
Как видно, подавляющее число больных имеет более 4 сопутствующих процессов и при раке печени и при раке толстой кишки, что говорит об общем негативном фоне возникновения злокачественного роста.
Заключение. Сопоставительный анализ общих системно-метаболических заболеваний и локальных воспалительно-дегенеративных процессов в органах-мишенях при гепатокарциноме и раке толстой кишки выявил существенные различия, их частоты, особенно непосредственно в органах поражения.
Следует полагать, что метаболические нарушения служат фоновыми процессами, индуцирующими опосредованно злокачественный рост, тогда как органные заболевания печени и толстой кишки, естественно различаясь, вместе с тем являются индукторами и предикторами рака для каждой локализации. Выявленные общие и локальные полиморбидные процессы должны учитываться при определении риска возникновения рака печени и толстой кишки и составления онкопревентивных многолетних программ.
Рецензент:
Розенко Л.Я., д.м.н., профессор отделения радиологии, ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава России, г. Ростов-на-Дону;
Геворкян Ю.А., д.м.н., профессор, зав. отделением абдоминальной онкологии № 2, ФГБУ «Ростовский научно-исследовательский онкологический институт» Минздрава России, г. Ростов-на-Дону.
Библиографическая ссылка
Шапошников А.В., Владимирова Л.Ю., Рядинская Л.А. ПОЛИМОРБИДНОСТЬ ПРИ ГЕПАТОКАРЦИНОМЕ И РАКЕ ТОЛСТОЙ КИШКИ. СОПОСТАВИТЕЛЬНЫЙ АНАЛИЗ // Современные проблемы науки и образования. 2015. № 5. ;URL: https://science-education.ru/en/article/view?id=21573 (дата обращения: 12.05.2026).



