Введение
Воспалительные заболевания пародонта являются одной из наиболее актуальных проблем современной стоматологии и занимают второе место по частоте и распространенности среди всех стоматологических заболеваний.
Согласно исследованиям ВОЗ за 1994 г., в 28 европейских странах выявлено, что среди лиц в возрасте 45-54 лет 68% имеют поражения пародонта. Масштабное исследование, проводимое на протяжении 2000 года в России, выявило, что распространенность заболеваний пародонта в возрастной группе старше 45 лет составляет 90,2% [1; 7].
Воспаления в полости рта и тканях пародонта чаще всего носят хронический характер и могут бессимптомно развиваться в течение многих лет при отсутствии надлежащего лечения. Современные данные о роли нелеченого пародонтита как фактора риска для общего состояния здоровья подтверждены целым рядом исследований, являются дополнительным основанием для того, чтобы уделять контролю и лечению воспалительных заболеваний пародонта повышенное внимание.
Лечение пародонтита основывается на индивидуальном подходе к каждому пациенту с учетом данных общего состояния здоровья и стоматологического статуса. В связи с этим лечение всегда носит комплексный характер, а именно использование местной и общей терапии. Таким образом, необходимо использовать лечение, воздействующие как на ткани пародонта, так и на общее состояние организма [1; 3].
При объективном рассмотрении данной проблемы становится очевидным, что большинство из методов лечения, наряду с положительными клиническими эффектами, обладают отрицательными свойствами. И с этой целью необходима разработка новых методов и лекарственных средств для восстановления поврежденной костной ткани.
Одним из наиболее перспективных методов восстановления поврежденной костной ткани является направленная регенерации. Она стала активно входить в практику как метод терапии с середины 50-х годов XX века [4-6].
Метод направленной регенерации костной ткани основан на принципе фактического отделения патологического участка для улучшения заживления костной ткани с использованием механического барьера. Применение барьерных мембран в данном методе позволяет организму использовать его естественный потенциал заживления и способствует регенерации тканей.
Существующий на сегодняшний день арсенал множества мембран, отличающихся по структуре и назначению, или не эффективны в инфицированных тканях, или технически сложны, или экономически малодоступны, или предполагают оперативные вмешательства по их извлечению.
В настоящее время существует необходимость в разработке резорбируемой мембраны, отвечающей всем требованиям, предъявляемым к средствам направленной тканевой регенерации, и, что немаловажно, экономически доступной для пациентов и лечебных учреждений.
Цель исследования
Экспериментально изучить возможность применения ксеноперикардиальной пластины «Кардиоплант» в качестве резорбируемой мембраны при использовании метода направленной регенерации костной ткани и оценить эффективность применения у пациентов с генерализованным пародонтитом.
Материалы и методы
Объектом экспериментального исследования послужили 45 половозрелых кроликов породы шиншилла. Всем кроликам воспроизводился пародонтит с использованием лигатурного метода. После развития пародонтита всех экспериментальных животных разделили на 3 группы по 15 кроликов, у которых в зоне смоделированного пародонтита, под общей анестезией (препараты: ксилан 0,2 мл в/м, золитил 0,1 мл в/м), проводились следующие вмешательства:
1 группа – отрицательный контроль - ведение костной раны под кровяным сгустком;
2 группа – использование мембраны «Кардиоплант» для изоляции костного дефекта;
3 группа – использование остеопластического материала «Бол-хитал» для заполнения костного дефекта в композиции с резорбируемой мембраной «Кардиоплант» для изоляции костного дефекта.
В дальнейшем из каждой группы выводились из эксперимента по 3 кролика на 14, 21, 28 и 56-е сутки.
Полученные фрагменты нижней челюсти, содержащие дефекты, фиксировали в 7%-ном формалине в течение 10 суток, а далее декальцинировали в 6,5%-ной азотной кислоте. После декальцинации образцы отмывали в дистиллированной воде, с последующей стандартной дегидратацией и заливкой в парафин. С полученных блоков делали парафиновые срезы толщиной 7 мкм, с последующей окраской гематоксилином и эозином, пикрофуксином по Ван-Гизону. Для микроморфометрии производили микросъёмку 10 репрезентативных полей зрения при увеличении х200 и х400 на микроскопе Leica DM-1000 при помощи фотокамеры Nikon разрешением 7 мегапикселей. Изучение микроскопического строения производили с помощью персонального компьютера с использованием специализированных программ: «Image Tool v.3.0», «Digimizer v2.2.0.1» и «WCIF ImageJ».
Результаты исследования и их обсуждение
При гистологическом исследовании фрагментов нижней челюсти экспериментальных животных, для лечения которых использовался метод ведения костной раны под кровяным сгустком, были выявлены следующие изменения.
На 14-е сутки в исследуемых препаратах отмечается уменьшение признаков дистрофии в области дефектов костной ткани. Также отмечается уменьшение лимфогистиоцитарной инфильтрации. Грубоволокнистая соединительная ткань формируется в большем объеме, при окраске по Ван-Гизону имеются фуксинофильные коллагеновые волокна. В более глубоких отделах начинает формироваться новообразованная костная ткань, причем зрелость костной ткани увеличивается по мере удаления от дефекта. В тканях пародонта отмечается уменьшение инфильтрации и, как следствие, уменьшение воспалительных процессов.
На 21-е сутки в области костного дефекта начинает формироваться первичная костная мозоль, состоящая из грубоволокнистой соединительной ткани и новообразованной костной ткани. Она состоит преимущественно из беспорядочно переплетенных коллагеновых волокон и большого количества фибробластов – коллаген продуцирующих клеток. В толще соединительнотканной мозоли можно обнаружить единичные хрящевые клетки - хондроциты, начинают образовываться изогенные группы, и появляется хрящевой матрикс. В тканях пародонта, так же как и в костной ткани, явления воспалительного процесса практически отсутствуют.
На 28-е сутки видно, что в области дефекта продолжает развиваться первичная костная мозоль, состоящая из грубоволокнистой соединительной ткани. В толще соединительнотканной мозоли обнаруживаются хрящевые клетки - хондроциты. Следует отметить, что образование соединительнотканной мозоли идет преимущественно эндостальным путем. Образующиеся костные пластинки имеют незрелый характер: беспорядочно ориентированы, на их поверхности находится большое количество фибробластов. В толще новообразованных костных трабекул содержится много остеобластов и некоторое количество остеоцитов. Между костными трабекулами в ячейках ретикулярной ткани располагаются кроветворные островки.
На 56-е сутки от начала эксперимента наблюдается дальнейшее созревание и формирование костной мозоли. Соединительнотканная мозоль превращается в костно-хрящевую, начинаются процессы ее ремоделирования. Однако в отдельных участках мозоли отмечаются поля гиалинового хряща. В новообразованных костных балках большое количество остеобластов и остеокластов, что говорит об активных процессах перестройки костной ткани.
В пространстве между костными балками большое количество ретикулярной ткани, а в ее ячейках – кроветворных клеток. В зоне бывшего дефекта выявляются молодые сосудистые элементы.
Таким образом, можно сказать, что к 56-м суткам эксперимента дефект кости в контрольной группе полностью закрывается. Однако процессы приспособления новой ткани к направлению и силе нагрузок только начинаются. Хотя сопутствующие элементы – сосуды и гемопоэтическая ткань уже сформированы и выполняют свою функцию.
При терапии с использованием резорбируемой мембраны «Кардиоплант» для изоляции костного дефекта было выявлено, что на 14-е сутки в исследуемых образцах отмечается уменьшение признаков дистрофии в области дефектов костной ткани. Также отмечается уменьшение лимфогистиоцитарной инфильтрации в ксеноперикарде и её биоинтеграция. Грубоволокнистая соединительная ткань формируется в большем объеме. В более глубоких отделах начинает формироваться новообразованная костная ткань, причем зрелость костной ткани увеличивается по мере удаления от дефекта. В тканях пародонта отмечается уменьшение инфильтрации и уменьшение воспалительных процессов.
На 21-е сутки более интенсивно идет развитие периостальной соединительнотканной мозоли. Новообразованная соединительная ткань прилежит к ксеноперикарду, и ее коллагеновые волокна и клеточные элементы постепенно врастают между волокнами ксеноперикардиальной пластины. Местами в соединительной ткани можно обнаружить изогенные группы хондроцитов и образованный ими хрящевой матрикс.
На 28-е сутки новообразованные костные пластины располагаются более упорядоченно. Общее направление их роста - вдоль ксеноперикардиальной пластины. Они также имеют на своей поверхности большое количество фибробластов и фиброцитов, а также единичные остеокласты. В толще их видны скопления остеобластов и остеоцитов. Часть трабекул представляет собой участки незавершенного остеогенеза – виден переход от хрящевой структуры к костной. Пространство между трабекулами также заполнено гемопоэтическим компонентом.
На 56-е сутки вблизи ксеноперикардиальной пластины и между ее волокнами наблюдается большое количество фибробластов. Они активно синтезируют коллагеновые и эластические волокна. Происходит прорастание соединительной ткани и сосудов надкостницы в ксеноперикард.
В самих костных пластинках можно обнаружить участки, имеющие строение гиалинового хряща. Кроме того, в костных балках содержится большое количество остеобластов и остеокластов. Все это говорит о том, что процесс образования кости продолжается.
Также наблюдается активное заселение костных лакун кроветворными элементами и усиленный рост молодых сосудов, питающих надкостницу и кость (рис. 1).
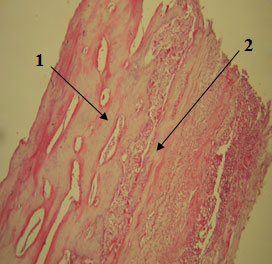
Рисунок 1. 56-е сутки. Упорядоченное расположение костных балок (1) под пластиной ксеноперикарда (2). Окраска гематоксилином и эозином, х100.
Таким образом, отличительным признаком закрытия дефекта ксеноперикардиальной пластиной является более упорядоченное расположение новообразованных костных балок. Это говорит о том, что приспособление к нагрузке здесь идет более быстрыми темпами.
При использовании остеопластического материала «Бол-хитал» для заполнения костного дефекта в композиции с использованием резорбируемой мембраны «Кардиоплант» для изоляции костного дефекта на 14-е сутки в исследуемых образцах отмечается уменьшение лимфогистиоцитарной инфильтрации в ксеноперикарде и её активная интеграция. Грубоволокнистая соединительная ткань формируется в большем объеме, при окраске по Ван-Гизону имеются фуксинофильные коллагеновые волокна. В более глубоких отделах начинает формироваться новообразованная костная ткань, причем зрелость костной ткани увеличивается по мере удаления от дефекта. В тканях пародонта отмечается уменьшение инфильтрации и, как следствие, уменьшение воспалительных процессов.
На 21-е сутки происходит интенсивное образование костной мозоли всех трех вариантов – эндостальной, периостальной и интермедиальной. Новообразованная соединительная ткань активно проникает между волокнами ксеноперикардиальной пластины, плотно срастаясь с ней.
Также бурно происходит замещение образовавшейся хрящевой ткани на костную. Видно, как происходит постепенная минерализация хрящевого матрикса и заселение пластинки костными клетками - остеобластами и остеоцитами. Только в центре трабекулы можно еще обнаружить изогенную группу хондроцитов. Отмечается высокая степень зрелости костной ткани, однако кроме высокой степени зрелости она еще и более упорядоченно расположена - параллельно длиннику кости. Таким образом, образующиеся на разных сторонах дефекта трабекулы стремятся друг к другу.
На 28-е сутки процессы остеогенеза также активны, отмечается высокая степень дифференцировки костной ткани.
На 56-е сутки наблюдается хорошее развитие костной ткани, в которой практически отсутствуют элементы хряща. Костные пластинки еще подвергаются процессам ремоделирования. Остеобласты и остеокласты, выполняющие функции антагонистов в процессах перестройки костной структуры, содержатся в количестве, незначительно превышающем их содержание в материнской кости (рис. 2).
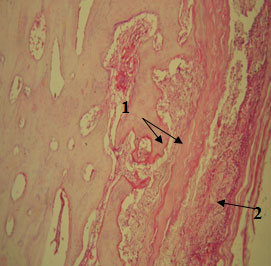
Рисунок 2. 56-е сутки. Костная ткань, покрытая ксеноперикардом (1) и собственной соединительной тканью (2). Окраска гематоксилином и эозином, х100.
Соединительная ткань надкостницы активно прорастает в ксеноперикардиальную пластину, покрывающую полость дефекта. Этому способствует большое количество фибробластов, активно продуцирующих коллагеновые и эластические волокна.
Кроветворные элементы полностью заселяют образовавшиеся костные лакуны. Развитие молодых сосудистых элементов также идет высокими темпами. Наличие тонкостенных сосудов обнаруживается уже не только вблизи ксеноперикардиальной пластины, но и в ее толще.
Заключение
Таким образом, нами было отмечено, что во всех 3 экспериментальных группах к 56-м суткам происходит заполнение костного дефекта. Но наиболее важным аспектом является степень зрелости костной ткани, заполнившей данный дефект. Наилучшие результаты были получены при совместном применении остеопластического материала «Бол-хитал» и ксеноперикардиальной пластины «Кардиоплант», при применении которых отмечалось полное закрытие дефекта костной тканью высокой степенью зрелости. При применении только ксеноперикардиальной пластины в качестве резорбируемой мембраны результат был несколько хуже, в отличие от комплексного лечения. Но тем не менее здесь наблюдается более упорядоченное расположение костных балок, свидетельствующее о большей зрелости костной ткани в отличие от ведения костного дефекта под кровяным сгустком. Полученные нами результаты исследования позволяют нам утверждать, что ксеноперикардиальные пластины «Кардиоплант» по своей эффективности вплотную приближаются к такому материалу «золотого стандарта» лечения, как Bio-Gide. Существенными преимуществами ксеноперикардиальной пластины «Кардиоплант» являются её экономическая доступность и хорошая клиническая эффективность применения, что позволяет широко применять её в практической медицине.
Рецензенты:
Ефимов Ю.В., д.м.н., доцент кафедры хирургической стоматологии и челюстно-лицевой хирургии ГБОУ ВПО «Волгоградский государственный медицинский университет», г. Волгоград.
Коннов В.В., д.м.н., заведующий кафедрой ортопедической стоматологии СГМУ им. Разумовского Минздрава России, г. Саратов.
Библиографическая ссылка
Иванов П.В., Булкина Н.В., Никишин Д.В., Капралова Г.А. ГИСТОЛОГИЧЕСКАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ КСЕНОПЕ-РИКАРДИАЛЬНОЙ ПЛАСТИНЫ «КАРДИОПЛАНТ» В КАЧЕСТВЕ РЕЗОРБИРУЕМОЙ МЕМБРАНЫ, ПРИ ЛЕЧЕНИИ ХРОНИЧЕСКОГО ГЕНЕРАЛИЗОВАННОГО ПАРОДОНТИТА // Современные проблемы науки и образования. 2013. № 3. ;URL: https://science-education.ru/ru/article/view?id=9419 (дата обращения: 16.05.2026).



