Введение
Из-за роста показателей заболеваемости и смертности рак легкого остается актуальной проблемой онкологии, опередив в 2022 году злокачественные новообразования других локализаций [1]. Для ранних стадий немелкоклеточного рака легкого (НМРЛ) хирургический метод лечения является наиболее эффективным, и сегодня все чаще онкологи сталкиваются с необходимостью выполнения хирургического вмешательства у пациентов, перенесших COVID-19. В литературе описаны более высокие риски послеоперационных осложнений со стороны легких, таких как пневмония, тромбоэмболия легочной артерии (ТЭЛА) и дыхательная недостаточность, особенно в ранние сроки после перенесенной коронавирусной пневмонии (до 2 месяцев) [2, 3].
В декабре 2019 года стало известно о новом, стремительно распространяющемся коронавирусе: SARS-CoV-2, который впоследствии повлечет за собой миллионы летальных исходов, а также отсроченных патоморфологических изменений, таких как интерстициальный пневмофиброз, микрососудистое повреждение [4].
По мере развития вирусной пандемии, появления новых вакцин и методов лечения важным для клиницистов становится понимание отсроченных осложнений у онкологических пациентов, перенесших COVID-19. В связи с необходимостью искусственной вентиляции легких, терапии кортикостероидами у пациентов с тяжелым течением заболевания растет вероятность развития отдаленных легочных осложнений, прежде всего пневмофиброза, рентгенологические признаки которого отмечаются у 65% пациентов с постковидным синдромом [5, 6].
Вероятно, имеет место появление новой категории пациентов, требующих оценки выраженности проявлений постковидного синдрома на догоспитальном этапе, проведения определенной предоперационной подготовки, а также имеющих повышенные риски специфических послеоперационных осложнений (длительная утечка воздуха из ткани оперированного легкого) [7, 8]. При невозможности выполнения органосохраняющего вмешательства у таких пациентов, высоких рисках послеоперационных осложнений, а также в случае выраженного снижения функциональных показателей целесообразно отказаться от оперативного пособия в пользу химиолучевого лечения [9, 10]. Однако информации о влиянии COVID-19 на выживаемость больных раком легкого и возможность безопасного проведения радикального хирургического лечения по-прежнему недостаточно и исследования в данной области представляются актуальными.
Целью исследования было дать оценку хирургических и онкологических результатов лечения НМРЛ у пациентов, ранее перенесших COVID-19 различной степени тяжести.
Материалы и методы исследования. В рамках данного ретроспективного исследования проанализированы истории болезни 90 больных с НМРЛ (табл. 1), которым первым этапом противоопухолевого лечения было показано хирургическое вмешательство в период с 2020 по 2021 годы. Все пациенты были оперированы в Федеральном государственном бюджетном учреждении «Национальный медицинский исследовательский центр онкологии» Министерства здравоохранения Российской Федерации (ФГБУ «НМИЦ онкологии»), г. Ростов-на-Дону.
Операции выполнялись как открытым, так и торакоскопическим (ТС) доступом, в том числе с бронхо- и ангиопластическим компонентом (табл. 2).
Таблица 1
Клинические характеристики пациентов данного исследования
|
Клинические характеристики |
Основная группа |
Контрольная группа |
|
Абс. (%) |
Абс. (%) |
|
|
Мужской пол |
30 (70%) |
32 (68,1%) |
|
Женский пол |
13 (30%) |
15 (31,9%) |
|
Возраст (средний) |
64 |
61,7 |
|
Т1a |
3 (7,0%) |
4 (8,5%) |
|
T1b |
1 (2,3%) |
4 (8,5%) |
|
Tс |
0 |
1 (2,1%) |
|
T2a |
26 (60,5%) |
22 (46,8%) |
|
T2b |
4 (9,3%) |
4 (8,5%) |
|
T3a |
6 (14,0%) |
10 (21,3%) |
|
T4 |
3 (7,0%) |
2 (4,3%) |
|
N0 |
16 (37.0%) |
36 (76,6%) |
|
N+ |
27 (63.0%) |
11 (23,4%) |
|
St Ia |
4 (9%) |
8 (17,0%) |
|
St Ib |
16 (37,2%) |
16 (34,0%) |
|
St IIa |
5 (11,6%) |
6 (12,8%) |
|
St IIb |
3 (7,0%) |
7 (14,9%) |
|
stIIIa |
13 (30,2%) |
7 (14,9%) |
|
stIIIb |
2 (5,29%) |
3 (6,4%) |
В основную группу (ОГ) включены 43 пациента (средний возраст – 64 года), имеющих в анамнезе подтвержденный факт перенесенной коронавирусной инфекции; 14 из них, перенесших COVID-19 в тяжелой форме, были выделены в отдельную подгруппу. Критерием включения пациентов в подгруппу перенесших тяжелую форму коронавирусной инфекции являлась совокупность факторов: стационарное лечение COVID-19, рентгенологические признаки пневмофиброза как исхода пневмонии, необходимость кислородотерапии или ИВЛ.
Анамнестические данные были собраны на основе предоставленной медицинской документации о проведенном лечении и разработанных индивидуальных опросников.
Таблица 2
Объемы выполненных оперативных вмешательств
|
Объем выполненного вмешательства |
Основная группа |
Контрольная группа |
|
Абс. (%) |
Абс. (%) |
|
|
Пневмонэктомия |
3 (7,0%) |
3 (6,4%) |
|
Лобэктомия |
35 (81,4%) |
42 (89,4%) |
|
Билобэктомия |
4 (9,3%) |
2 (4,3%) |
|
Сегментэктомия |
1 (2,3%) |
0 |
Отдельное внимание следует уделить такой характеристике, как срок после перенесенной коронавирусной инфекции на момент выполнения хирургического пособия (табл. 3), что коррелирует с риском послеоперационных осложнений, по данным литературы [11].
Исследование построено по типу «случай-контроль». В контрольную группу (КГ) вошли 47 пациентов со сходными показателями возраста, сопутствующей патологии, распространенности онкозаболевания и объема выполненной операции, которые ранее не болели коронавирусной инфекцией.
Таблица 3
Срок после перенесенной коронавирусной инфекции на момент выполнения хирургического пособия
|
Срок после перенесенной коронавирусной инфекции на момент выполнения вмешательства, месяцев |
Количество пациентов основной группы |
Количество пациентов в подгруппе перенесших тяжелый COVID-19 |
|
1 |
2 |
|
|
2 |
10 |
3 |
|
3 |
6 |
1 |
|
4 |
7 |
4 |
|
5 |
9 |
4 |
|
6 |
2 |
|
|
7 |
1 |
|
|
10 |
1 |
|
|
12 |
2 |
1 |
|
13 |
1 |
|
|
17 |
2 |
1 |
Результаты исследования и их обсуждение
Наиболее частой жалобой пациентов ОГ на момент госпитализации, по данным опросников, являлась одышка – 52% опрошенных (22 пациента), у пациентов КГ данный симптом отмечался в 34% случаев (16 пациентов). Отмечены клинические особенности проведения оперативного пособия у двух пациентов, перенесших тяжелый COVID-19 и имеющих рентгенологические признаки пневмофиброза (рис. 1). Явления пневмофиброза подтвердили как интраоперационная ревизия легкого, так и плановое гистологическое заключение ткани легкого вне зоны опухолевого роста (рис. 2). Особенностью выполнения операции и анестезиологического пособия у этих пациентов явилась необходимость искусственной вентиляции обоих легких в течение всего периода вмешательства. При попытке перехода на однолегочную вентиляцию (традиционный вариант пособия) в обоих случаях развивались признаки дыхательной недостаточности, снижение сатурации (Sp02) до 80%. В одном из этих клинических случаев, несмотря на выраженные технические трудности, данные особенности потребовали изменения планируемого объема операции – отказа от выполнения пневмонэктомии в пользу бронхо-ангиопластической органосохраняющей операции в режиме искусственной вентиляции обоих легких.
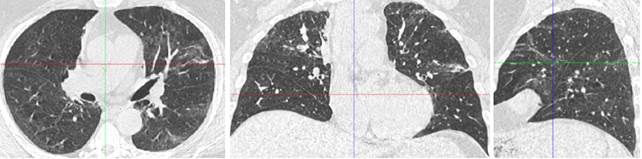
Рис. 1. Рентгенологические признаки постковидного пневмофиброза у пациента, оперированного по поводу НМРЛ
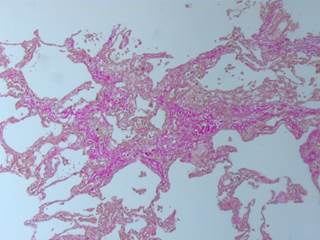
Рис. 2. Микроскопические признаки постковидного пневмофиброза у пациента, оперированного по поводу НМРЛ (фиолетовым цветом на гистологическом препарате окрашены зоны замещения соединительной тканью). Окраска по Ван Гизону
При анализе показателя послеоперационных осложнений использовалась классификация по Clavien–Dindo. Было выявлено, что в ОГ осложнения класса III–IV развились у 4 пациентов (9,3%) против 2 случаев в КГ (4,26%), умер 1 пациент (2,33%) от ТЭЛА, как и в контрольной группе (2,13%). Осложнения класса I–II по Clavien–Dindo развились у 17 пациентов (39,53%) ОГ против 13 (27,66%) представителей КГ (табл. 4).
Таблица 4
Структура послеоперационных осложнений по группам
|
Характер осложнений |
Группа перенесших ранее COVID-19 количество, % |
Группа без COVID-19 в анамнезе количество, % |
|
Летальный исход |
1 (2,33%) |
1 (2,13%) |
|
ТЭЛА |
1 (2,33%) |
1 (2,13%) |
|
Нарушение ритма сердца |
9 (20,93%) |
9 (19,15%) |
|
Делирий |
1 (2,33%) |
0 |
|
Нейропатия |
1 (2,33%) |
0 |
|
Гнойный эндобронхит |
3 (4,65%) |
1 (2,13%) |
|
Длительная утечка воздуха |
6 (13,95%) |
4 (8,51%) |
При оценке отдаленных результатов лечения установлено, что сам факт перенесенной ранее коронавирусной инфекции статистически значимо не влиял на показатель общей выживаемости, но тяжелый COVID-19 в анамнезе является фактором, негативно влияющим на общую выживаемость, медиана которой в данной подгруппе составила 12 месяцев (р<000,1) (рис. 3).
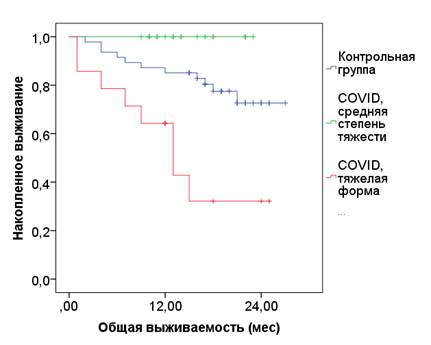
Рис. 3. 2-летняя общая выживаемость больных НМРЛ после радикального хирургического лечения, перенесших инфекцию SARS-CoV-2 средней тяжести и в тяжелой форме, в сравнении с не болевшими COVID-19 (р=0,001)
Статистически значимых различий показателей послеоперационной летальности и осложнений не выявлено. Однако несколько чаще отмечались гнойный эндобронхит и длительная утечка воздуха по плевральному дренажу у пациентов ОГ, что остается актуальной проблемой хирургического лечения НМЛР у пациентов с хронической патологией легочной ткани [12]. В основе патогенеза данного осложнения, вероятно, лежит явление пневмофиброза как исхода пневмонии, ассоциированной с COVID-19. С фиброзом легких, вероятно, связана и такая особенность анестезиологического пособия, как необходимость вентиляции обоих легких в процессе операции, что накладывает существенные ограничения в использовании торакоскопического доступа. Более серьезные ограничения для хирургического лечения данная особенность вносит в случае необходимости выполнения пневмонэктомии. Данный объем операции является крайне нежелательным у таких пациентов, и, по мнению коллектива авторов данного исследования, в ряде случаев целесообразен отказ от хирургического лечения в пользу химиолучевого метода при невозможности выполнения органосохраняющего вмешательства путем бронхо- и ангиопластики. Неврологические послеоперационные расстройства также являются специфическими послеоперационными осложнениями и встречались лишь у пациентов ОГ. Данные проявления постковидного синдрома были описаны в научных публикациях и могут объясняться прямым повреждающим действием вируса COVID-19 на нервную ткань, а также последствиями тяжелого системного воспаления, микрососудистого тромбоза и нейродегенерации [13–15].
Статистически значимо худший показатель общей выживаемости (р<000,1) продемонстрировали пациенты, перенесшие COVID-19 в тяжелой форме (от 1 до 4 месяцев до операции). Исследования, посвященные постковидному синдрому, выявили повышенный риск отсроченной полиорганной дисфункции у пациентов, ранее перенесших COVID-19. Так, в 2021 году было опубликовано ретроспективное когортное исследование из Великобритании, анализ данных 47 780 человек (средний возраст 65 лет, 55% из них мужчины), в котором описана восьмикратно более высокая смертность пациентов после выписки из стационара по поводу лечения COVID-19 в период наблюдения до 140 дней по сравнению с пациентами контрольной группы, не болевшими COVID-19 [15].
Заключение
Существенных различий в непосредственных результатах хирургического лечения рака легкого у пациентов, ранее переболевших COVID-19, по сравнению с пациентами КГ не выявлено. Однако в ряде случаев имеет место особенность как в структуре послеоперационных осложнений, так в анестезиологическом пособии хирургического вмешательства, такая как необходимость искусственной вентиляции обоих легких.
Отмечено, что больные, перенесшие коронавирусную инфекцию в тяжелой форме, демонстрируют худшие результаты по показателю общей выживаемости. В рамках персонифицированного подхода к хирургическому лечению рака легкого особое внимание следует уделять пациентам с явлениями постковидного пневмофиброза. Сочетание у пациента постковидного синдрома и рака легкого, требующего хирургического лечения, его отдаленные онкологические результаты, анализ структуры смертности требуют дальнейших исследований для выявления факторов риска и предикторов развития осложнений.
Библиографическая ссылка
Милакин А.Г., Харагезов Д.А., Мирзоян Э.А., Айрапетова Т.Г., Статешный О.Н., Лейман И.А., Иозефи К.Д., Антонян А.А., Алексеев Э.К., Хомидов М.А., Маслов А.А. РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НЕМЕЛКОКЛЕТОЧНОГО РАКА ЛЕГКОГО У ПАЦИЕНТОВ, ПЕРЕНЕСШИХ COVID-19 // Современные проблемы науки и образования. 2024. № 4. ;URL: https://science-education.ru/ru/article/view?id=33550 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.33550



