По данным таблицы Ланда–Броудера площадь поверхности шеи в любом возрасте составляет 2% от всей площади кожного покрова. Небольшая площадь и сложная анатомическая форма шеи часто являются причинами отказа от раннего хирургического лечения глубоких ожогов данной области [1]. Этапное лечение служит самым популярным методом восстановления кожных покровов шеи в период острой ожоговой травмы [2]. Исходом глубоких ожогов шеи являются послеожоговые рубцы. Послеожоговые рубцовые контрактуры шеи могут приводить не только к ограничению движений в шейном отделе позвоночника, но и к затруднению глотания, натяжению и деформации мягких тканей нижней части лица [3, 4]. В последние годы публикуется большое количество работ, посвященных устранению тяжелых послеожоговых рубцовых деформаций шеи, что свидетельствует о нерешенности проблемы лечения глубоких ожогов данной области [5, 6, 7]. Исследования, направленные на анализ функциональных результатов различных методов хирургического лечения глубоких ожогов шеи у детей, ограничены и практически не освещаются ни в отечественной, ни в зарубежной литературе [8].
Цель исследования. Проанализировать функциональные результаты различных методов лечения глубоких ожогов шеи у детей.
Материалы и методы исследования. Проведено исследование «случай – контроль». Дизайн исследования представлен на рисунке.
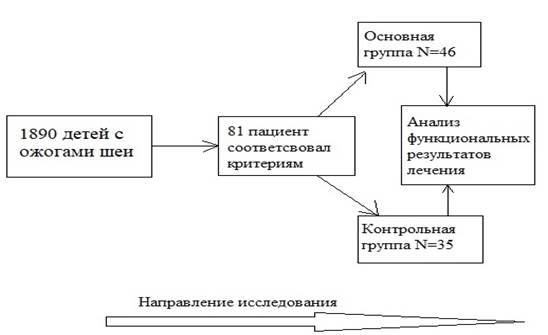 |
Дизайн исследования
С 2003 по 2018 гг. в ожоговом отделении СПБ ГБУЗ «Детский городской многопрофильный клинический специализированный центр высоких медицинских технологий» были пролечены 1890 детей с ожогами шеи. Были определены следующие критерии включения в исследование:
1) возраст от 0 до 17 лет (включительно);
2) наличие глубокого ожога шеи, требующего хирургического лечения;
3) состояние средней степени тяжести или тяжелое стабильное состояние;
4) наличие донорских ресурсов для проведения аутодермопластики шеи;
5) отсутствие заболеваний, являющихся противопоказаниями к хирургическому лечению;
6) согласие родителя или законного представителя пациента на оперативное лечение.
Итого критериям включения в исследование соответствовал 81 ребенок с глубоким ожогом шеи. Пациенты были распределены по группам в зависимости от метода хирургического лечения глубокого ожога шеи в периоде острой ожоговой травмы.
Основную группу составили 46 (57%) детей, оперированных методом раннего хирургического лечения. В свою очередь, в зависимости от типа некрэктомии и аутодермопластики основная группа была разделена на 3 подгруппы. В подгруппу «а» (тангенциальная некрэктомия с первичной свободной кожной аутопластикой) вошли 20 (25%) детей. Методика оперативного лечения заключалась в послойном иссечении некротических тканей электродерматомом (Aesculap GA630 и 3Ti, Aesculap Inc.-a B. Braun company, США) или ножом Века (Weck blade, Rica surgical products Inc, CША). Сразу после иссечения струпа образовавшаяся раневая поверхность закрывалась сплошным тонким расщепленным кожным аутотрансплантатом. В подгруппу «б» (радикальная некрэктомия с первичной свободной кожной аутопластикой) вошли 16 (20%) детей. Методика оперативного лечения заключалась в одномоментном иссечении некротизированных тканей электродерматомом и скальпелем, что приводило к полному удалению кожного покрова. Образовавшиеся раневые поверхности в таком случае закрывались тоже сплошными тонкими расщепленными кожными аутотрансплантатами. В подгруппу «в» были включены 10 (12%) пациентов, оперированных методом некрэктомии с отсроченной аутодермопластикой. В отличие от подгрупп «а» и «б», раневые поверхности после некрэктомии закрывались искусственным раневым покрытием Syspur-Derm® (Hartmann, Германия), а аутодермопластика выполнялась отсроченно, через 9–14 (12,00±0,75) суток.
В контрольную группу были включены 35 (43%) детей, получавших лечение классическим этапным методом. Подготовка ран к пластическому закрытию занимала 18–30 (27,17±0,80) суток и включала перевязки с мазями на основе сульфадиазина серебра, гидроколлоидными раневыми покрытиями. Раневая поверхность этапно очищалась от некротических тканей металлическим дебридером (Norsen debrieder, Belmed inc., CША), губкой Debrisoft® (Lohmann & Raushcer, Австрия) и гидрохирургическим аппаратом Versajet® (Smith & Nephew, Великобритания). Аутодермопластика в данном случае проводилась на гранулирующую рану.
Принципы распределения по группам: в подгруппу «а» основной группы вошли дети, большая часть которых была с глубокими дермальными ожогами IIIАБ cтепени, иссечение струпа проводилось послойно электродерматомом. В подгруппу «б» вошли дети с глубокими ожогами IIIБ cтепени, где иссечение струпа было возможно только радикальным методом, так как клинически отмечалось поражение всех слоев кожи до подкожно-жировой клетчатки. В подгруппу «в» были включены дети с наибольшей общей площадью ожогового поражения, так как после проведенной некрэктомии выполнение первичной аутодермопластики было невозможно в связи с риском ухудшения состояния, поэтому аутодермопластика выполнялась отсроченно. В контрольную группу были включены дети, у которых на ранних сроках отмечалось отсутствие четких макроскопических границ между глубоким и поверхностным ожогом, а также поступившие с выраженными воспалительными изменениями в ожоговых ранах.
Распределение пациентов по группам продемонстрировано в таблице 1.
Таблица 1
Распределение пациентов по группам
|
Всего пациентов, n=81 (100%) |
Основная группа |
Контрольная группа n=35 (43%) |
||
|
Подгруппа «а» n=20 (25%) |
Подгруппа «б» n=16 (20%) |
Подгруппа «в» n=10 (12%) |
||
|
Возраст, годы |
(10 месяцев – 8 лет) 2,5±1,43 года |
(10 месяцев – 12 лет) 5,3±4,07 года |
(12 месяцев – 13 лет) 4,7±2,14 года |
(10 месяцев – 15 лет) 4,1±0,71 года |
|
Пол |
|
|||
|
М, n=52 (100%) |
13 (25%) |
9 (17%) |
6 (12%) |
24 (46%) |
|
Ж, n=29 (100%) |
7 (24%) |
7 (24%) |
4 (14%) |
11 (38%) |
|
Глубина |
|
|||
|
IIIАБ, n=58 (100%) |
18 (31%) |
6 (10%) |
6 (10%) |
28 (49%) |
|
IIIБ, n=23 (100%) |
2 (9%) |
10 (43%) |
4 (18%) |
7 (30%) |
|
Общая площадь ран, % |
(1–15%) 9,1%±2,27
|
(0,5–65%) 15,3%±5,12
|
(7–55%) 28,2%±7,32
|
(1–33%) 3,8%±2,13 |
Определение глубины ожоговых ран осуществлялось клиническим методом на основе цвета и сухости поврежденной кожи. Кодирование степени ожогового повреждения проводилось с применением классификации по Вишневскому в связи с тем, что большая часть массива данных была получена до 2017 г. Таким образом, в подгруппе «а» основной группы у пациентов в 18 случаях отмечались ожоги IIIАБ cтепени, в 2 – IIIБ cтепени. В подгруппе «б» в 6 случаях отмечались ожоги IIIАБ cтепени, в 10 – IIIБ cтепени. В подгруппе «в» в 6 случаях глубина ожоговых ран шеи была IIIАБ cтепени, в 4 – IIIБ cтепени. В контрольной группе 28 пациентов были с ожогами IIIАБ степени в области шеи и 7 пациентов – с ожогами IIIБ cтепени.
Определение площади ожоговых ран проводилось по таблице Ланда–Броудера. После выписки из стационара все дети (n=81 (100%)) в течение 2 лет, 1 раз в 3 месяца, осматривались врачом-комбустиологом в поликлиническом отделении стационара. В подгруппе «а» основной группы средняя площадь ожоговых ран составляла 9,1%±2,27, в подгруппе «б» – 15,3%±5,12 и в подгруппе «в» – 28,2%±7,32. В контрольной группе средняя общая площадь ожоговых ран составляла 3,8%±2,13.
Проводилась оценка функциональных результатов лечения. Оценивались наличие или отсутствие послеожоговой рубцовой контрактуры в течение 2 лет после выписки из стационара и тяжесть сформировавшихся рубцовых деформаций шеи по классификации Повстяного. Повстяной выделяет 4 степени рубцовых контрактур шеи: к I степени относят отдельные тяжи, которые обусловливают у больных лишь эстетические дефекты; ко II — рубцы, ограничивающие движения головы менее чем наполовину, но не деформирующие ткани лица; к III степени — незначительное приведение подбородка к грудине, ограничение движений головы более чем наполовину, опущение угла рта, выворот нижней губы; к IV степени — полное приведение подбородка к грудине или срастание его с надплечьем, отсутствие движений в шейном отделе позвоночника.
Анализ функциональных результатов заключался в сравнении показателей, полученных в основной группе, с данными, полученными в группе контроля. Накопление информации осуществлялось в электронных таблицах Microsoft Office Excel 2016.
Статистический анализ проводился с использованием программы STATISTICA 13.3 (разработчик StatSoft.Inc.). Количественные показатели оценивались на предмет соответствия нормальному распределению по критерию Шапиро–Уилка. Уровень значимости различий между выборками оценивался с помощью непараметрического критерия Манна–Уитни и параметрического t-критерия Стьюдента. Сравнение номинальных данных проводилось при помощи критерия χ2Пирсона. Вероятность p<0,05 считали достаточной для вывода о статистической значимости различий данных, полученных в исследовании.
Результаты исследования и их обсуждение
Из 81 (100%) ребенка, оперированного по поводу глубоких ожогов шеи и наблюдавшихся в поликлиническом отделении, отсутствие контрактуры отмечалось у 20 (57%) человек из контрольной группы и 12 (23%) детей из основной группы. В дальнейших корригирующих вмешательствах нуждались 15 (43%) детей из контрольной группы, в основной группе – 34 (74%) ребенка (табл. 3). В основной группе: подгруппа «а» – 15 (33%), подгруппа «б» – 12 (26%), подгруппа «в» – 7 (15%) детей не потребовали хирургического лечения послеожоговых рубцовых деформаций. И 5 (11%), 4 (9%), 3 (6%) пациентов из основной группы потребовали дальнейших хирургических вмешательств.
Таблица 2
Количество детей, у которых сформировалась и не сформировалась послеожоговая рубцовая контрактура шеи, и их распределение по группам
|
|
Основная n=46 (100%) |
Контроль n=35 (100%)
|
||
|
|
Подгруппа «а»* n=18 |
Подгруппа «б» * n=16 |
Подгруппа «в» n=10 |
15 (43%) |
|
Контрактура сформировалась |
15 (33%) |
12 (26%) |
7 (15%) |
|
|
Контрактура не сформировалась |
5 (11%) |
4 (9%) |
3 (6%) |
20 (57%)
|
· – уровень статистической значимости p<0,05
При статистической обработке показателей выявлена статистическая значимая разница между количеством оперативных вмешательств в подгруппах «а» и «б» основной группы по сравнению с показателями группы контроля (p=0,02 и 0,033 соответственно). При сравнении показателей подгруппы «в» и контрольной группы статистически значимой разницы выявлено не было (p=0,130). При расчете отношения шансов получены следующие данные: ОШ 0,25, 95% ДИ: 0,074–0,841 и ОШ 0,25, 95% ДИ: 0,067–0,931. Таким образом, при раннем хирургическом лечении глубоких ожогов шеи у детей методом тангенциальной или радикальной некрэктомии с первичной cвободной кожной аутопластикой частота формирования контрактур в 4 раза ниже, чем при этапном лечении. При некрэктомии с отсроченной аутодермопластикой результат непредсказуем.
В таблице 3 представлено распределение пациентов по степени тяжести сформировавшейся послеожоговой рубцовой контрактуры шеи. Таким образом, в основной группе формирование послеожоговых контрактур отмечалось в 17 случаях, из них: в подгруппе «а» – 5 контрактур I степени и 1 контрактура II степени, в подгруппе «б» – 3 контрактуры I степени, 2 контрактуры II степени, в подгруппе «в» – 1 контрактура I степени, 2 – II степени, 3 контрактуры III степени. В контрольной группе формирование контрактур отмечалось в 39 случаях: 6 контрактур I степени, 15 – II степени, 18 – III степени.
Таблица 3
Тяжесть контрактур шеи по Повстяному и распределение по группам
|
|
Основная n=17 (100%) |
Контроль n=39 (100%) |
||
|
Контрактура (степень) |
Подгруппа «а» 6 (35%) |
Подгруппа «б» 5 (30%) |
Подгруппа «в» 6 (35%) |
|
|
I степень |
5 (33%) |
3 (20%) |
1 (7%) |
6 (40%) |
|
II степень |
1 (5%) |
2 (10%) |
2 (10%) |
15 (75%) |
|
III степень |
0 |
0 |
3 (14%) |
18 (86%) |
|
IV степень |
0 |
0 |
0 |
0 |
|
p |
0,002 |
0,037 |
0,972 |
|
При анализе данной таблицы выявлена статистически значимая разница по тяжести сформировавшихся контрактур в подгруппе «а» и подгруппе «б» по сравнению с контрольной группой (p=0,002, p=0,037), тогда как статистически значимой разницы в полученных результатах между показателями подгруппы «в» и контрольной группы выявлено не было. Это свидетельствует, что в случае лечения глубоких ожогов шеи методами тангенциальной или радикальной некрэктомии с одномоментной свободной кожной аутопластикой, в основном, отмечается формирование контрактур I cтепени, тогда как в случае лечения методом некрэктомии с отсроченной свободной кожной аутопластикой и в случае этапного лечения тяжесть формирующихся контрактур остается непредсказуемой.
Несмотря на то что шея является высокофункциональной зоной, у детей активно применяется этапное лечение глубоких ожогов данной области, используются перфорированные трансплантаты даже в случаях отсутствия недостатка в донорских ресурсах [2, 9]. Известно, что частота формирования послеожоговых рубцовых деформаций шеи (без уточнения возраста пострадавших, а также метода восстановления кожных покровов) составляет до 69% [10]. Нам удалось установить, что у детей в случае этапного лечения частота встречаемости послеожоговых рубцовых деформаций шеи составляет 57%, а в случае раннего хирургического вмешательства – 26%. Отечественные авторы указывают на формирование контрактур I степени у детей в случае раннего хирургического лечения [8]. Мы подтвердили данную гипотезу, а также уточнили методы раннего хирургического лечения: тангенциальная или радикальная некрэктомия с первичной свободной кожной аутопластикой. Также впервые удалось определить вероятность формирования рубцовых деформаций шеи после различных вариантов восстановления кожных покровов в период острой ожоговой травмы, что поможет специалистам, занимающимся лечением термической травмы у детей, с перспективой оценивать возможные функциональные последствия.
Выводы
1. Частота формирования послеожоговых рубцовых деформаций шеи в случае применения методов раннего хирургического лечения (тангенциальная или радикальная некрэктомия с первичной свободной кожной аутопластикой) в 4 раза ниже, чем после этапного лечения.
2. Для методов раннего хирургического лечения глубоких ожогов шеи у детей (тангенциальная или радикальная некрэктомия с первичной свободной кожной аутопластикой) характерно формирование послеожоговых рубцовых контрактур I степени, тогда как в случае некрэктомии с отсроченной кожной аутопластикой и в случае этапного лечения тяжесть формирующихся контрактур непредсказуема.
Библиографическая ссылка
Гнипов П.А., Подкаменев А.В., Баиндурашвили А.Г., Бразоль М.А., Митрофанова Е.В., Мельников М.Р. АНАЛИЗ ФУНКЦИОНАЛЬНЫХ РЕЗУЛЬТАТОВ РАЗЛИЧНЫХ МЕТОДОВ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛУБОКИХ ОЖОГОВ ШЕИ У ДЕТЕЙ // Современные проблемы науки и образования. 2022. № 2. ;URL: https://science-education.ru/ru/article/view?id=31654 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.31654



