Охрана здоровья матери и ребенка продолжает оставаться одним из приоритетных направлений современного здравоохранения. Несмотря на достигнутые успехи в снижении показателей материнской и младенческой смертности, многочисленными исследованиями отмечена тенденция к росту экстрагенитальных заболеваний у беременных, что непосредственно отражается на течении и исходах гестации [1; 2]. При этом второе место в структуре соматической патологии при беременности принадлежит острому гестационному пиелонефриту (ГП), частота которого, по данным литературы, возросла за последние годы с 12,2 до 38,8% [3-5]. Известно, что ГП представляет собой неспецифический инфекционно-воспалительный процесс, возникающий во время беременности и поражающий преимущественно интерстициальную ткань и канальцы почек. Увеличение частоты ГП связывают с возрастающей ролью условно-патогенных возбудителей на фоне изменений иммунного и гормонального статусов при беременности [6-8]. Возникновение данной патологии у каждой третьей беременной осложняется гнойно-воспалительными процессами в почках, у 40% – нарушениями функции мочевыделительной системы, а у 10,3% – может развиться септический шок [9; 10]. Летальность при сочетании беременности с пиелонефритом достигает 10% [11]. Кроме того, при ГП невынашивание беременности диагностируется в 5 раз чаще, чем у здоровых беременных [12]. Согласно существующим публикациям, инфекционные патогены при ГП могут проникать в плаценту, вызывая ее воспалительную трансформацию и способствуя возникновению нарушений маточно-плацентарного кровотока, преэклампсии, а также задержке развития, гипоксии плода вплоть до его антенатальной гибели [6; 8]. В работе А.В. Хардикова и соавт. (2016) была установлена корреляционная связь плацентарно-плодового кровотока с ядерным индексом интоксикации даже при неосложненном пиелонефрите у беременных, что трансформировалось, по мнению ученых, в различные осложнения беременности и родов [12].
Цель исследования: выделить факторы риска острого гестационного пиелонефрита и оценить его влияние на течение и исход беременности.
Материал и методы исследования: проведен ретроспективный анализ историй болезни беременных, находившихся на лечении в урологических отделениях ГУЗ «Саратовская городская клиническая больница № 8» за 2017 г., с диагнозом острый ГП (основная группа – n=61). Контрольную группу (n=35) составили беременные аналогичных сроков гестации без выраженной соматической. Все пациентки обследованы в соответствии с приказом № 572н. Статистическая обработка данных проводилась с использованием пакета программы Microsoft Excel 2010.
Результаты исследования. Возраст беременных в обеих группах варьировал от 18 до 44 лет. В основной группе распределение пациенток по возрасту произошло следующим образом: в возрасте до 20 лет – 11 (18%) беременных, 21-25 лет – 17 (27,9%), 26-30 лет – 18 (29,5%), 31-35 лет –12 (19,7%), 36 лет и более – 3 (4,9%). В контрольной группе подавляющее число беременных находились в возрастном промежутке 26-30 лет (n=12; 34,3%). При этом средний возраст беременных с ГП не превышал 23,5±7,1 года и не имел значимых различий с параметром контрольной группы (таблица). Полученные данные согласуются с мнением многих исследователей о превалировании урологической патологии среди беременных молодого возраста [3; 4].
Общая характеристика обследованных женщин
|
Исследуемый показатель |
Основная группа (n=61) |
Группа сравнения (n=35) |
||
|
n |
% |
n |
% |
|
|
Возраст, лет |
23,5±7,1 |
25,3±6,8 |
||
|
Акушерско-гинекологический анамнез |
||||
|
Роды |
16 |
26,2±0,31* |
16 |
45,7±0,53 |
|
Аборты |
10 |
16,4±0,22* |
2 |
5,7±0,03 |
|
Самопроизвольный выкидыш/ неразвивающаяся беременность |
33 |
54,1±0,53 |
0 |
0 |
|
Хронический сальпингоофорит, эндометрит |
42 |
68,9±0,67* |
1 |
2,9±0,02 |
|
Миома матки |
11 |
18,0±0,24 |
0 |
0 |
|
Генитальный эндометриоз |
2 |
3,3±0,02 |
0 |
0 |
|
Экстрагенитальные заболевания |
||||
|
Хроническая артериальная гипертензия |
26 |
42,6±0,53 |
0 |
0,0 |
|
Хронический гастрит |
37 |
60,7±0,61 |
3 |
8,6±0,06 |
|
Хронический фарингит |
12 |
19,7±0,28 |
2 |
5,7±0,03 |
|
Хронический тонзиллит |
21 |
34,4±0,45* |
1 |
2,9±0,02 |
|
Хронический гайморит |
2 |
3,3±0,02 |
0 |
0 |
|
Сахарный диабет |
9 |
14,0±0,19* |
0 |
0 |
|
Диффузное увеличение щитовидной железы |
15 |
24,6±0,30* |
2 |
5,7±0,03 |
*Р - достоверность различий с контрольной группой, Р<0,05.
Среди беременных с ГП 45 женщин (73,8%) были первородящими, из них только 18 (29,5%) оказались первобеременными. В контрольной группе удельный вес первородящих составил 54,3% (n=19), а первобеременных – 48,6%.
Детальный анализ анамнестических данных позволил установить, что подавляющее число пациенток основной группы (72,1%) имели отягощенный акушерско-гинекологический анамнез. Из перенесенных гинекологических заболеваний у беременных с ГП в 24 раза чаще прослеживались хронические воспалительные процессы матки и придатков, что можно отнести к значимым факторам риска заболевания (таблица). Лечение по поводу миомы матки и эндометриоза до наступления настоящей беременности проводилось только в основной группе. Удельный вес артифициальных абортов в анамнезе женщин основной группы в 3 раза превышал данные контрольной группы, а частота самопроизвольных выкидышей и неразвивающейся беременности в основной группе составила 54,1±0,53%.
Обращает также на себя внимание снижение индекса соматического здоровья беременных основной группы. Из экстрагенитальных заболеваний в этой группе превалировали хронический гастрит, хроническая артериальная гипертензия, хронический тонзиллит и диффузное увеличение щитовидной железы (таблица). Следует подчеркнуть, что частота сопутствующих очагов хронической инфекции у пациенток основной группы достоверно превышала аналогичные параметры контрольной группы, а эндокринопатии при ГП выявлялись в 7 раз чаще в сравнении с контролем.
По данным литературы, сочетание беременности с экстрагенитальной патологией и отягощенным акушерско-гинекологическим анамнезом значительно увеличивает риск развития плацентарной дисфункции и гипоксии плода, что непосредственно отражается на течении и исходах гестации [1; 2; 13].
Результаты изучения особенностей возникновения и течения ГП показали, что чаще всего заболевание развивается во втором триместре беременности (n=35; 57,4%). Тогда как в первом триместре острый ГП был диагностирован у 3 беременных (4,9%), а в третьем триместре – у 23 (37,7%). В работе С.Н. Стяжкиной и соавт. (2017) были определены критические сроки развития пиелонефрита – 23-28 недель гестации, что не противоречит данным нашего исследования [4].
Из клинических симптомов ГП превалировали гипертермия (n=31; 50,8%) и болевой синдром (n=47; 77,0%). И лишь у 4 больных (6,6%) диагноз ГП был выставлен только на основании результатов лабораторно-инструментального обследования.
Во всех случаях беременным с ГП назначалась спазмолитическая, антибактериальная и инфузионная терапия. Антимикробная терапия одним препаратом проводилась у 44 женщин (72,1%), комбинированную терапию получали 17 больных (27,9%). В качестве антибактериальных препаратов были использованы антибиотики группы цефалоспоринов (n=37; 60,74%) и пенициллинов (n=18; 29,5%). Макролиды применялись в единичных наблюдениях (n=6; 9,8%). Для восстановления пассажа мочи у 17 беременных (27,9%) выполнялось стентирование почки. Продолжительность лечения в стационаре при ГП варьировала от 4 до 10 суток. По данным современной литературы, до настоящего времени лечение беременных с ГП представляет для практикующих врачей определенные трудности [7; 11; 14]. В работе Ю.В. Козак и соавт. (2012) высказано предположение, что недостаточная эффективность стандартных лечебных мероприятий у беременных с пиелонефритом связана не только с особенностями течения заболевания, но и с высокой частотой осложнений лекарственной терапии до 10-40% [15]. В то же время, по результатам исследования В.А. Мельникова и соавт. (2016), при лечении беременных с ГП установлены выраженные нарушения микробиоценоза влагалища с преобладанием условно-патогенной группы возбудителей, что необходимо учитывать при проведении антибактериальной терапии [3].
При дальнейшем динамическом наблюдении за беременными мы отметили высокую частоту осложнений гестации в основной группе (рис. 1). Отеки, вызванные беременностью, определялись в 1,6 раза чаще у женщин после перенесенного ГП, в сравнении с контрольной группой. В 40,9% наблюдений в основной группе (n=25) беременность осложнилась развитием гестационной артериальной гипертензии, тогда как в контрольной группе данная патология зафиксирована лишь в 2 наблюдениях. Удельный вес тяжелой преэклампсии после ГП составил 11,5% (n=7) при отсутствии данного осложнения гестации в контрольной группе.
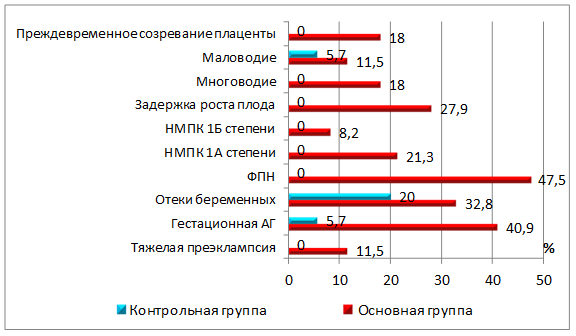
Рис. 1. Сравнительный анализ особенностей течения беременности в группах
Фетоплацентарная недостаточность (ФПН), по данным УЗИ и доплерометрии, выявлена почти у половины беременных, перенесших ГП (n=29; 47,5%), при этом нарушения маточно-плацентарного кровотока (НМПК) 1А степени зарегистрированы у 13 женщин, 1Б степени – у 5, преждевременное созревание плаценты – у 11 (рис. 1). Кроме того, у 7 беременных основной группы диагностировано маловодие, многоводие – у 11. А задержка роста плода была констатирована почти у каждой третьей беременной после ГП (n=17; 27,9%).
Преждевременными родами в основной группе закончилась беременность в 9 случаях (14,8%) (рис. 2). В остальных наблюдениях в группе с перенесенным ГП и в контрольной группе зафиксировано родоразрешение при доношенном сроке гестации. Из особенностей течения родового акта мы обратили внимание на достаточно высокую частоту преждевременного разрыва плодных оболочек (ПРПО) в основной группе, что в 4,3 раза превышало значение аналогичного параметра контрольной группы (рис. 2). При этом, если в контрольной группе во всех случаях ПРПО зарегистрирован при срочных родах, то в основной группе удельный вес данного осложнения гестации при доношенной и недоношенной беременности был практически одинаковый. Кроме того, в группе женщин после перенесенного ГП частота оперативного родоразрешения достигала 32,8% (n=20), что было выше контрольных показателей в 3,8 раза. Среди основных показаний к операции кесарева сечения в основной группе были отмечены: длительная ФПН в стадии суб- и декомпенсации, тяжелая преэклампсия, острый дисстресс-синдром плода, нарушения сократительной деятельности матки.
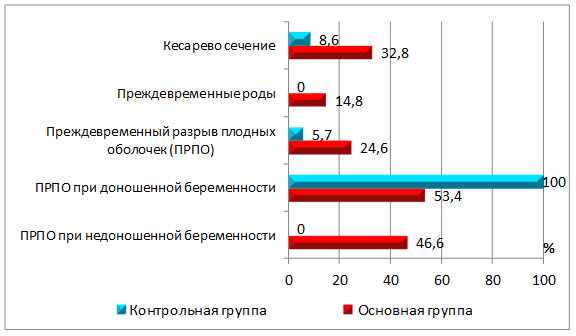
Рис. 2. Исход беременности и особенности течения родового акта в группах
Полученные нами данные согласуются с мнением отечественных и зарубежных ученых, которые связывают развитие ГП с высоким риском осложненного течения беременности и родов, что непосредственно отражается на показателях перинатальной заболеваемости и смертности и является основанием для дальнейшего изучения вопросов оптимизации комплексного лечения беременных с урологической патологией для профилактики акушерских осложнений [6; 8; 11].
Заключение. Результаты проведённого анализа показали, что к факторам риска острого гестационного пиелонефрита следует отнести: первородящих женщин (73,8%) во II половине беременности, с отягощенным акушерско-гинекологическим анамнезом (72,1%) и наличием экстрагенитальных заболеваний с превалированием очагов хронической инфекции. Возникновение гестационного пиелонефрита увеличивает риск развития фетоплацентарной недостаточности до 47,5%, патологии околоплодной среды – до 29,5%, задержки роста плода – до 27,9%, гестационной артериальной гипертензии – до 40,9%, а тяжелой преэклампсии – до 11,5%. Кроме того, после перенесенного острого гестационного пиелонефрита повышается вероятность преждевременных родов до 14,8%, а частота оперативного родоразрешения увеличивается до 32,8%.
Библиографическая ссылка
Плеханов А.А., Хворостухина Н.Ф., Степанова Н.Н., Сатуева Э.Я., Мамедова М.М. ВЛИЯНИЕ ГЕСТАЦИОННОГО ПИЕЛОНЕФРИТА НА ТЕЧЕНИЕ И ИСХОД БЕРЕМЕННОСТИ // Современные проблемы науки и образования. 2018. № 4. ;URL: https://science-education.ru/ru/article/view?id=27734 (дата обращения: 25.04.2026).



