В настоящее время в условиях активного выведения на фармацевтический рынок новых лекарственных препаратов (ЛП) с высокой фармакологической активностью, появления большого количества дженериков и одновременного увеличения числа нежелательных побочных явлений при нерациональных комбинациях лекарств отмечается постоянный рост стоимости фармакотерапии. Это приводит к серьезному удорожанию систем здравоохранения, которые становятся непомерной нагрузкой на бюджеты даже самых богатых стран. Помочь в поиске путей оптимизации потребления ЛП может клинико-экономический (фармакоэкономический) анализ – относительно новая сфера исследований, необходимость в которой определяется:
1. Быстрыми темпами роста стоимости лечения наиболее распространенных заболеваний и общим удорожанием медицинских услуг;
2. Появлением альтернативных методов лечения (но не излечения) одного и того же заболевания, при выборе которых приходится учитывать не только их клиническую эффективность, но и стоимость;
3. Существующим во всех странах отставанием возможностей финансирования высокотехнологичных и дорогостоящих методов лечения от темпов их создания.
Такой анализ позволяет провести оценку клинической эффективности лечения в плоскости стоимости лечения для общества, учреждений здравоохранения, в разрезе отделений клиники и отдельных пациентов. Клинико-экономический анализ концентрирует внимание на решении вопроса, во что обходится пациенту, медицинской организации и (или) обществу желаемый результат лечения.
Цель исследования. С помощью клинико-экономического анализа обосновать алгоритм принятия решения о включении или исключении из перечня лекарственных препаратов, закупаемых медицинскими организациями.
Материалы и методы. Материалами исследования являлись нормативные правовые акты РФ в сфере закупочной деятельности медицинских организаций, труды отечественных и зарубежных авторов по фармакоэкономике. В работе использованы методы ситуационного, логического, сравнительного и контент-анализа, метод аналогии.
Результаты и обсуждение. В настоящее время при проведении клинико-экономических исследований применяется несколько основных методов: анализ стоимости болезни, анализ «минимизации затрат», анализ «затраты - эффективность», анализ «затраты - полезность», анализ «затраты – выгода», анализ «влияние на бюджет» и анализ «порога готовности платить». Для более полной клинико-экономической оценки новых методов лечения на этапе их внедрения наиболее значимым становится совместное использование методов анализа «затраты – эффективность» и «влияние на бюджет» [1, 2, 3, 5].
Анализ стоимости болезни. Сущность метода заключается в расчете затрат, связанных с тем или иным заболеванием без соотнесения с результатами лечения. В Российской Федерации не всегда известна истинная стоимость лечения, профилактики, реабилитации конкретного заболевания и, зачастую не подсчитывается размер экономического ущерба в связи с заболеваемостью и смертностью, в виду сложности сбора данных, поэтому выполненные исследования этим методом анализа представляют собой интерес для организаторов здравоохранения и общества в целом. При этом полученные данные, могут служить основой для дальнейшего углубленного клинико-экономического анализа. Методология анализа стоимости болезни используется ВОЗ при расчете стоимости "бремени болезней" для общества через DALY (годы жизни с поправкой на нетрудоспособность). Если подсчитать стоимость всех расходов, связанных со случаем заболевания от момента его возникновения до окончательного разрешения (выздоровления или смерти) или на конкретный момент времени, независимо от того, на какой стадии находится болезнь у пациента, то полученные данные можно рассматривать как самостоятельный метод анализа. Хотя анализ стоимости болезни и не относится в чистом виде к клинико-экономическим методам, этот метод позволяет более эффективно планировать расходные мероприятия на ту или иную нозологию.
Анализ минимизации затрат. Анализ минимизации затрат - определение предпочтения по стоимости различных схем лечения с точки зрения плательщика. Обязательным условием, которое неукоснительно должно при этом соблюдаться, это одинаковая эффективность сравниваемых альтернатив. Критерии оценки эффективности могут быть различны: либо в виде непосредственных клинических параметров (уровень АД, % излечения, объем диуреза и т.д.), так и в виде показателя «лет сохраненной жизни». На практике такие вмешательства оцениваются абсолютно одинаково как с точки зрения эффективности, так и безопасности встречаются редко. Результаты выражаются в денежном эквиваленте, рассчитанному на всех пациентов или на одного пациента при разной их численности в группах, и предпочтение отдается лечению с наименьшей стоимостью.
Анализ «затраты-эффективность». Этот метод является одним из самых популярных и наиболее часто используемым. Суть его состоит в определении соотношения расходов и полученной эффективности в сравниваемых методах терапии. Используемый для этого коэффициент затраты/эффективность представляет собой отношение стоимости лечения к достижению показателя эффективности, за который может быть принят, например, процент вылеченных пациентов, годы сохраненной жизни или предотвращенные случаи смерти. И чем меньше оказывается это соотношение, тем менее значимые затраты производятся на единицу эффективности, а значит применение рассматриваемого метода лечения более экономично.
При сравнении более дорогого, но и более эффективного метода лечения прибегают к «инкрементальному анализу», т.е. сравнению показателей стоимость-эффективность при использовании двух методов лечения с пониманием того, сколько нужно дополнительно заплатить за дополнительное преимущество сравниваемой терапии.
Анализ «затраты-полезность» основан на определении "полезности", наиболее применимым критерием которой являются сохраненные годы качественной жизни QALY (quality adjusted life years). В данном виде анализа клинический эффект терапии переводится в плоскость его полезности, под которой понимают количественные величины, отражающие субъективные предпочтения индивидов (врачей, пациентов) в отношении исходов или способов лечения заболевания в условиях неопределенности. Показатели полезности носят прогностический характер. Этот подход в большей степени отражает «точку зрения» пациента, важность и ценность для него медицинского вмешательства.
Анализ «влияния на бюджет». Данный метод клинико-экономического анализа позволяет оценить возможную экономию или денежную сумму дополнительных затрат, которые следует учесть в бюджете следующего временного периода, после начала использования «новинки» в клинической практике.
Анализ «влияния на бюджет» должен соответствовать интересам населения, т.е. основываться на сведениях, которые реально отражают численность населения, подверженного данному заболеванию, и применяемых в настоящее время схемах лечения, эффективности и безопасности (в клинических испытаниях) нового и текущего метода лечения, использовании ресурсов и затрат при применении высокотехнологичной схемы лечения. При проведении данного анализа компонентами аналитической структуры являются характеристика заболевания, методы его лечения, последствия применения тех или иных медицинских технологий. Цель этого метода анализа – не конкретная оценка влияния на бюджет использования новой медицинской технологии, а предоставление обоснованной модели (компьютерной структуры), позволяющей понять пользователям зависимость между введенными параметрами и возможными последствиями для бюджета при внедрении современной медицинской технологии (или изменении в использовании уже существующих).
В анализе «влияние на бюджет» сравниваются сценарии, представляющие собой схемы лечения, т.е. состоящие из ряда используемых медицинских технологий, а не единичные технологии. Каждый сценарий должен содержать информацию о схеме лечения, использующейся в данный момент, для выбранных групп и подгрупп пациентов. Для сравнения сценарии должны быть смоделированы на основании реалистичных, обоснованных предложений до момента их сравнения и учитывать изменение существующих схем лечения при появлении новых медицинских технологий.
Анализ «влияние на бюджет» должен осуществляться во временном интервале, наиболее подходящем для получателя бюджета. Временные ограничения должны соответствовать процессу планирования бюджета интересующей системы здравоохранения, которая обычно бывает ежегодно. Однако временные рамки могут быть расширены в исследованиях, касающихся хронических заболеваний, т.к. будет отражено влияние, которое можно ожидать при достижении стабильного состояния, если никаких дальнейших изменений в схеме лечения не предполагается.
Анализ «порога готовности платить» представляет собой вспомогательный инструмент клинико-экономического анализа, позволяющий определить финансовую приемлемость изучаемого ЛП для конкретной системы здравоохранения. Анализ «порога готовности платить» основывается на сравнении рассчитанного для данной конкретной системы здравоохранения порога готовности платить с полученным инкрементальным коэффициентом «затраты-полезность» (инкрементальным коэффициентом «затраты-эффективность», в случае, когда эффективность выражена показателем года добавленной жизни – Life years gained, LYG) для изучаемого ЛП. Порогом готовности платить называется рассчитываемое референтное значение максимальной рекомендованной приемлемой стоимости единицы эффективности ЛП.
Метод тройного валового внутреннего продукта (ВВП), рекомендованный ВОЗ, определяет порог готовности платить как величину валового внутреннего продукта на душу населения, взятую в троекратном размере. Данный подход представляется оптимальным для РФ, так как отражает порог готовности платить с позиции возможностей государства, т. к. система здравоохранения РФ является государственной. Таким образом, математически порог готовности платить выражается формулой:
WTP=3xGDPpc, где
WTP – порог готовности платить, руб.;
GDPpc – ВВП на душу населения, руб.
Результаты и обсуждение. В нашей стране действует отраслевой стандарт «Клинико-экономические исследования. Общие положения» (ОСТ 91500.14.0001-2002), утв. приказом Минздрава России от 27.05.2002 №163, который определяет порядок проведения клинико-экономического анализа, позволяющий оценить вмешательство или технологию на основе сравнения эффектов следующих критериев:
1. Измеряемых в натуральных единицах:
- частота летальных исходов, угрожающих жизни и инвалидизирующих осложнений, частота повторных госпитализаций и т.д.;
- продолжительность лечения;
- выживаемость, смертность и т.д.
2. Измеряемых в условных единицах «полезности»:
- эквивалентные годы здоровья (HYEs – healthy year equivalents),
- годы возвращенной трудоспособности (DALYs – disability adjusted life years),
- возвращенные годы полноценной жизни (QULYs – quality adjusted life years), соотнесенные с показателями в денежном выражении.
По результатам анализа международного опыта и отечественных условий лекарственного обеспечения населения модельный алгоритм принятия решений при планировании закупок ЛП в медицинских организациях может выглядеть следующим образом:
- проведение клинико-экономических исследований альтернативных схем лечения с использованием того или иного ЛП;
- принятие решения о закупке ЛП на основе полученных фармакоэкономической оценки.
Клинико-экономическая оценка лекарственной технологии может быть проведена как в условиях медицинской организации, так и по данным, опубликованным различными авторами клинико-экономических исследований.
Условиями для положительного решения о закупке ЛП являются:
- более высокая клиническая эффективность;
- более высокое значение коэффициента «затраты-эффективность» при сравнении альтернативных схем;
- по результатам анализа «влияния на бюджет» не требует дополнительных затрат в сравнении с альтернативами;
- инкрементальный коэффициент «затраты-полезность» не превышает значения принятого порога «готовности платить», рассчитанного методом тройного ВВП на душу населения за предыдущий год для региона (рисунок 1).
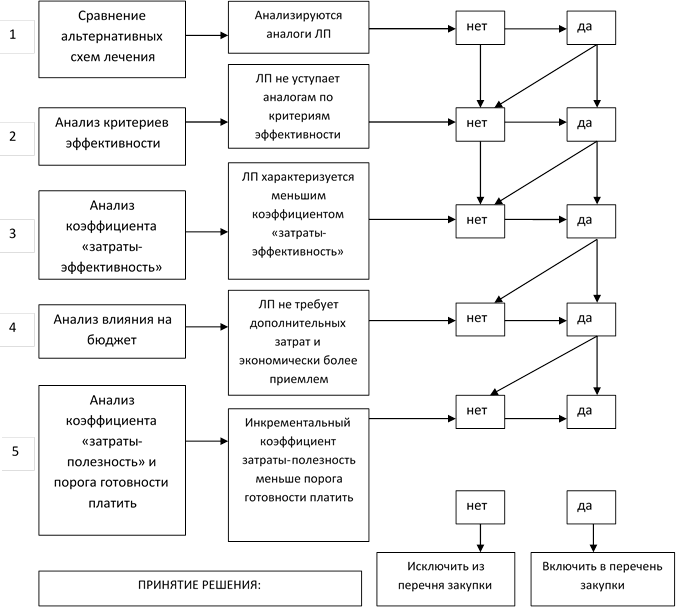
Рис.1.Алгоритм принятия решения о включении (исключении) ЛП из перечня закупаемых лекарственных препаратов МО
Предлагаемый алгоритм был апробирован при принятии решения о закупке низкомолекулярных гепаринов для ортопедического отделения больницы. Сравнивали эноксапарин и бемипарин по эффективности лечения тромбозов и тромбоэмболий после операционных вмешательств на суставах.
Нами использованы данные клинико-экономического моделирования двух стратегий лечения венозных тромбозов при эндопротезировании коленного сустава у пациента.
Таблица 1
Результаты сравнительной оценки двух схем лечения низкомолекулярными гепаринами
|
Показатель |
Эноксапарин |
Бемипарин |
|
Стоимость упаковки, руб |
2490,90 |
2229,07 |
|
Затраты на фармакотерапию 100 больных |
249090,0 |
222907,0 |
|
Эффективность по числу венозных тромбоэмболий, % |
36,9 |
32,1 |
|
Коэффициент «затраты-эффективность», руб/ед |
3947,55 |
3282,87 |
|
Влияние на бюджет, руб |
- |
26183,0 |
|
Порог готовности платить, руб |
26175 |
26175 |
|
Инкрементальный коэффициент «затраты-полезность» |
- |
138,9 |
Данные таблицы 1 свидетельствуют о том, что применение бемипарина экономически выгодно по сравнению с эноксапарином. Клинико-экономическое моделирование выявило меньшие затраты на бемипарин по сравнению с эноксапарином при профилактике венозных тромбозов и эмболий у больных ортопедического отделения. Кроме того, использование бемипарина вместо эноксапарина позволит снизить затраты бюджета здравоохранения Ставропольского края на 26183,0 рублей в пересчете на 100 больных.
А также установлено, что показатель «порога готовности платить» выше инкрементального коэффициента «затраты-полезность» и оба ЛП являются финансово приемлемыми для здравоохранения региона.
Поэтому принятым решением может быть закупка ЛП с более оптимальными клинико-экономическими показателями, т.е. бемипарина.
Выводы. Таким образом, основываясь на вышеизложенном, можно заключить, что современные методические подходы по проведению комплексной клинико-экономической оценки медицинских технологий при проведении закупок в медицинских организациях должны быть основаны на взаимосвязанном анализе «затраты-эффективности» и «влияние на бюджет». Поскольку ключевым в комплексном клинико-экономическом анализе является оценка стоимости лечения, методология его проведения является сферой клиницистов, фармацевтов, экономистов и специалистов, которые должны привлекаться к работе в медицинские организации.
Рецензенты:
Денисенко О.Н., д.фарм.н., профессор кафедры фармации Пятигорского медико-фармацевтического института – филиала государственного бюджетного образовательного учреждения высшего профессионального образования «Волгоградский государственный медицинский университет» Министерства здравоохранения Российской Федерации, г. Пятигорск;
Гацан В.В., д.фарм.н., профессор кафедры организации и экономики фармации Пятигорского медико-фармацевтического института – филиала государственного бюджетного образовательного учреждения высшего профессионального образования «Волгоградский государственный медицинский университет» Министерства здравоохранения Российской Федерации, г.Пятигорск.



