Особое место среди заболеваний пожилого и старческого возраста занимает инконтиненция. Недержание мочи представляет серьезную проблему во всем мире [1].
Лечение недержания мочи является весьма важной и наиболее сложной проблемой в урологической практике. Немаловажной задачей является коррекция факторов, способствующих развитию недержанию мочи.
Понимание факторов риска развития недержания мочи позволяет лечащему врачу выявлять пациентов, страдающих данным заболеванием, и также может помочь в постановке точного диагноза [2].
Факторами, способствующими возникновению недержания мочи, являются:
1) пролапс мышц тазового дна, вызванный родами и тяжелыми физическими нагрузками в течение жизни;
2) гормональный статус – эстрогенная недостаточность, возникающая в постменопаузе (атрофические изменения уротелия, уменьшение тонуса гладкомышечных элементов);
3) оперативные вмешательства на органах таза;
4) возраст;
5) неврологический статус;
6) медикаментозное лечение;
7) урогенитальные инфекции;
8) образ жизни.
Различные факторы могут вызывать патофизиологические изменения в мышечных и фасциальных структурах, что приводит к дисфункции тазового дна и его повреждению. Одним из главных факторов риска развития недержания мочи, как полагают, являются беременность, родовой акт и роды через естественные родовые пути, приводящие к повреждению структур тазового дна [4].
Недержанием мочи чаще страдают женщины после гинекологических и урологических операций по сравнению с теми, которые не переносили таковых операций [3].
Возраст – фактор риска недержания мочи, в частности ургентной формы [8].
Частота возникновения недержания мочи у пациенток также зависит от их образа жизни: занятие профессионально тяжелым трудом и подъемом тяжести в быту [3].
Большинство эпидемиологических исследований показало ассоциацию между недержанием мочи и ожирением, а также сопутствующими заболеваниями, особенно сахарным диабетом, инсультом, делирием, деменцией, депрессией, болезнью Паркинсона, хронической обструктивной болезнью легких, запорами [4, 5, 6, 7].
Из принципов питания как факторов риска недержания мочи необходимо отметить потребление кофеина из-за его мочегонных и раздражительных эффектов на детрузор.
Низкое потребление жидкости также способствует раздражению мочевого
пузыря [8, 9].
Согласно некоторым публикациям среди факторов риска возникновения инконтиненции могут быть мочевая инфекция и прием определенных лекарственных средств. Среди психологических состояний, которые являются провоцирующими для развития инконтиненции, следующие: беременность, роды и послеродовый период; менопауза [3].
Цель исследования
Улучшить результаты лечения пациентов пожилого и старческого возраста, страдающих недержанием мочи, путем изучения влияния факторов риска развития недержания мочи, и разработать мероприятия по их коррекции.
Материал и методы
Для выявления доли и причин форм недержания мочи у больных пожилого и старческого возраста произведено тестирование 454 пациентов, находившихся на стационарном лечении в урологических и хирургических отделениях многопрофильных больниц города Белгорода и на приеме у врача-уролога поликлиники. Опрос проводился по опроснику, разработанному Н.А. Колпаковой и С.Г. Горелик, состоящему из 24 специальных вопросов, направленных на определение характера расстройства мочеиспускания, и 9 общих вопросов, определяющих оценку качества жизни пациентов.
Средний возраст составил 65 + 1,2 лет. Женщин — 339 (74,7%), мужчин — 115 (25,3%).
Объект исследования – контингент больных от 22 до 88 лет (177 больных – 39% опрошенных, в том числе 128 (72,32%) пожилого и старческого возраста, из них 11 (6,2%) мужчин и 166 (93,8%) женщин, с недержанием мочи, выявленным по результатам скрининга расстройств мочеиспускания с помощью разработанного нами опросника.
Таблица 1
Возрастная структура пациентов с различными формами НМ
|
Критерий |
Пациенты младше 60 лет |
Пожилой возраст |
Старческий возраст |
Всего (абс.) |
всего (%) |
|
Общее кол-во человек |
49 (29,52%) |
87 (70,48%) |
30 (18,07%) |
166 |
93,8% |
|
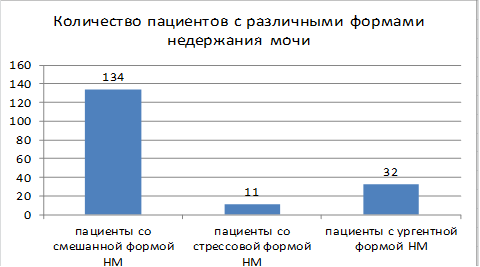
Пациенты со смешанной формой НМ |
38 (28,36%) |
71(52,99%) |
25 (18,65%) |
134 |
76% |
|
Пациенты со стрессовой формой НМ |
4 (36,36%) |
6 (54,55%) |
1 (9,09%) |
11 |
6,21% |
|
Пациенты с ургентной формой НМ |
8 (25%) |
18 (56,25%) |
6 (18,75%) |
32 |
17,79% |
Все пациенты с инконтиненцией пролечены немедикаментозными и медикаментозными методами в «Школе расстройств мочеиспускания» с учетом индвидуальных особенностей. Общая продолжительность курса комбинированной терапии составила 12–16 недель. Оценка эффективности проведенного лечения проводилась путем анализа дневника мочеиспускания и заполнения опросника через 1 неделю, 1 месяц и в конце лечения, прокладочным тестом. Оценка переносимости проводилась путем фиксации нежелательных побочных действий М-холинолитиков, оценки связи побочных эффектов с параллельно принимаемыми препаратами, режимом приема, комплаентности и контролем выпиваемой жидкости.
Результаты исследования и их обсуждение
По результатам тестирования у всех пациенток выявлены факторы риска развития недержания мочи: оперативное вмешательство на органах таза — 15 (8,5%) младше 60 лет, 18 (10,2%) пожилого возраста и 9 (5%) старческого возраста; роды – 30 (61,22%) младше 60 лет, 50 (57,47%) пожилого возраста, 24 (80%) старческого возраста; инфекционно-воспалительные заболевания в мочевых путях — 26 (15%) до 60 лет, 36 (20,34%) пожилого возраста, 21 (11,86%) старческого возраста; прием лекарственных препаратов, вызывающих недержание мочи, — 8 (4,5%) до 60 лет, 29 (16,38%) пожилого и 13 (7,34%) старческого возраста, в том числе у 147 (82,03%) их комбинация (табл. 2).
Таблица 2
Факторы риска развития недерания мочи
|
Критерий |
Пациенты младше 60 лет |
Пожилой возраст |
Старческий возраст |
Всего (абс.) |
всего (%) |
|
Операции на органах таза |
15 |
18 |
9 |
42 |
23,73% |
|
Самостоятельные роды |
30 |
50 |
24 |
104 |
62,65% |
|
Пациенты, принимавшие ЛС, вызывающие недержание мочи |
8 |
29 |
13 |
50 |
28,25% |
|
Инфекционно-воспалительные заболевания в мочевых путях |
26 |
36 |
21 |
83 |
46,89% |
Всем пациентам в зависимости от индивидуальных особенностей опеределена тактика ведения. В соответствии с дизайном исследования паиенты были разделены на 3 группы.
В первой группе 152 пациентов получали М-холинолитики троспия хлорид (Спазмекс), толтерадин (Ролитен, Уротол, Детрузитол), солифенацин сукцинат (Везикар), во второй 14 пациентов – ректально Витапрост®форте.
Во вторую группу заведомо вошли пациенты с отягощающей сопутствующей патологией: глаукомой, обструктивными заболеваниями ЖКТ, язвенным колитом, нейропатией, тахиаритмией, миастенией.
В третьей группе (11 пациентов) назначено малоинвазивное оперативное вмешательство, из них 6 пролечено оперативно, 5 пациентам проведен подбор специальных абсорбирующих средств для уменьшения физического и психологического дискомфорта.
Во всех группах 83 пациента дополнительно получали лечение инфекционно-воспалительного процесса в мочевых путях, а также наряду с проводимым лечением всем пациентом проводились терапия сопутствующей патологии, устранение и коррекция этиологических факторов, вызывающей инконтиненцию (назначались специальные упражнения, обучение тренировке мочевого пузыря, проходил подбор специальных абсорбирующих гигиенических средств, физиолечения, фитотерапии, диеты, питьевого режима).
В первой группе у 7 пациентов отмечено побочное действие — тахикардия (4,6%), у 6 — артериальная гипертензия (3,95%), неполное мочеиспускание — 29 (19,08%), сухость во рту, кожи и слизистых оболочек глаз — 8 (5,26%), повышение внутриглазного давления и сухость глаз – 4 (2,63%),боли в животе и сухость во рту — 5 (3,29%), которые у 31 пациентов через 4–5 дней приема купировались самотоятельно. У 14 пациентов после титрования дозировки достугнуто купирование побочного действия.
Следует отметить, что в первой группе эффект фармакотерапии проявлялся в среднем через 1,5–2 недели применения и достигал максимума через 4 недели.
Во второй группе больных 4 (2,63%) пациентки отметили неприятные ощущения в области прямой кишки, которые прошли самостоятельно через 1–3 дня применения, эффект терапии развивался через 1–4 месяца (табл. 3).
Таблица 3
Частота побочных эффектов от фармакотерапии у пациентов с НМ
|
Побочное действие
|
Группы больных |
|||
|
1-я группа (М-холинолитики) |
2-я группа (Витапрост®форте) |
|||
|
n |
% |
n |
% |
|
|
Тахикардия |
7 |
4,60% |
- |
- |
|
Артериальная гипертензия |
6 |
3,95% |
- |
- |
|
Сухость во рту, кожи и слизистых оболочек глаз |
8 |
5,26% |
- |
- |
|
Повышение внутриглазного давления и сухость глаз |
4 |
2,63% |
- |
- |
|
Боли в животе и сухость во рту |
5 |
3,29% |
- |
- |
|
Неполное мочеиспускание |
29 |
19,08% |
- |
- |
|
Крапивница |
4 |
2,63% |
- |
- |
|
Дискомфорт в области прямой кишки |
- |
- |
4 |
2,63% |
На протяжении всего курса лечения у 4 пациентов развилась аллергическая реакция в виде крапивницы, которая была купирована приемом антигистаминных препаратов. Ни у одной из пациенток не была необходимости в отмене препаратов, так как проявления побочных эффектов компенсировались симптоматической терапией либо купировалиь титрованием дозировки.
Практически во всех группах достигался клинический эффект, который больше зависел от формы недержания мочи. Заметно быстрее клинический эффект развивался в первой группе, во второй группе отмечена большая переносимость, а в первой и второй группах отмечена большая комплаетность к лечению.
В результате лечения в «Школе расстройств мочеиспускания»:
1) 137 (77,40%) пациенток отметили положительную динамику в виде уменьшения выраженности симптомов инконтиненции даже без хирургической коррекции (уменьшение количества используемых прокладок до 1 в день, больше «сухих» дней);
2) 113 пациента (63,84%) после лечения избавились от недержания мочи;
3) 11 (6,21% %) пациентам рекомендовано минимально инвазивное хирургическое лечение.
При исследовании качества жизни после лечения отмечено улучшение и отсутствие социальной изоляции практически у всех пациентов.
Выводы
Устранение и коррекция этиологических факторов, вызывающих инконтиненцию (назначение специальных упражнений, обучение тренировке мочевого пузыря, подбор специальных абсорбирующих гигиенических средств, физиолечение, фитотерапия, диета, питьевой режим), помогает улучшить клиническое течение недержания мочи и в большинстве случаев даже полностью устранить симптомы.
Рецензенты:
Прощаев К.И., д.м.н., профессор, директор АНО НИМЦ «Геронтология», г. Москва;
Осипова О.А., д.м.н., заместитель директора Центра дополнительного профессионального медицинского и фармацевтического образования медицинского института, профессор кафедры госпитальной терапии НИУ «БелГУ», г. Белгород.
Библиографическая ссылка
Колпакова Н.А., Белоусов П.Н., Горелик С.Г., Бобров К.Е., Нетребенко А.С. КОРРЕКЦИЯ ФАКТОРОВ РИСКА КАК СОСТАВНАЯ ЧАСТЬ МОДЕЛИ ВЕДЕНИЯ ПАЦИЕНТОВ СТАРШИХ ВОЗРАСТНЫХ ГРУПП С СИНДРОМОМ ИНКОНТИНЕНЦИИ // Современные проблемы науки и образования. 2015. № 4. ;URL: https://science-education.ru/ru/article/view?id=21076 (дата обращения: 02.06.2026).



