Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
PRINCIPLES OF MODERN COMPLEX THERAPY PLANUS
Введение. Красный плоский лишай – узелковое хроническое заболевание, возникающее на коже и видимых слизистых оболочках. Слизистая оболочка полости рта и красная кайма губ поражаются чаще всего. Данным заболеванием чаще страдают женщины в возрасте от 40 до 65 лет [3]. Этиология плоского лишая окончательно не ясна. Впервые красный плоский лишай слизистой оболочки полости рта описал Е. Wilson (1898). Различают нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания [1]. В связи с возросшим контактом с вирусной инфекцией, изменением реактивности организма, повышенной частотой стрессов, в последнее время отмечается «омоложение» контингента лиц, страдающих этим заболеванием [4].
В развитии красного плоского лишая значение имеет наследственная предрасположенность. Описаны случаи, когда КПЛ был констатирован в нескольких поколениях, наследственный анамнез отмечается примерно у 0,6% из всего количества больных [5]. Красный плоский лишай в некоторых случаях может представлять собой общую аллергическую реакцию на некоторые медикаментозные и химические раздражители [3].
Красный плоский лишай – это проявление комплекса дистрофического и воспалительного процессов с нарушением обмена веществ в коже и тканях полости рта, включая эпителиальный покров слизистой оболочки [3]. Относится к папулезным заболеваниям. Папулы на коже – диаметром до 2 мм, фиолетовой окраски, с гиперкератозом, плотной консистенции, с полигональными контурами и пупкообразным вдавлением в центре [7; 9]. Данные о частоте поражения слизистой оболочки полости рта варьируют от 60 до 80%. На красной кайме губ папулы красного плоского лишая сливаются и принимают звездчатую форму (рис. 1).
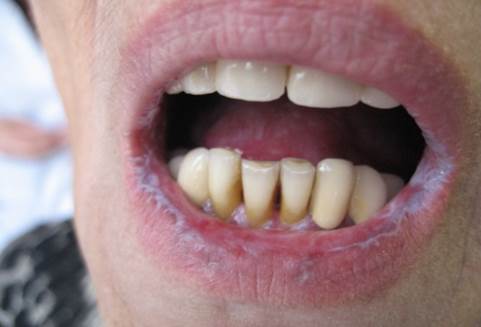
Рис. 1. Красный плоский лишай. Выраженный сетчатый рисунок беловато-синеватого цвета.
Ороговение придает папулам на красной кайме губ беловато-синеватый оттенок [4]. Обычно течение плоского лишая хроническое, торпидное, однако возможны и периоды обострений. Выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта и красной каймы губ: типичную (рис. 2), гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. По данным ряда авторов, крайне редко встречается пигментная форма [1; 3; 4].
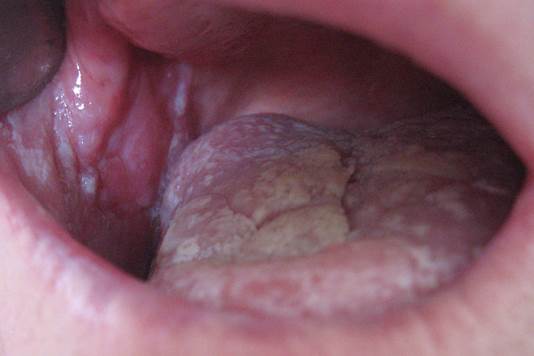
Рис. 2. Типичная форма красного плоского лишая. Выраженный сетчатый рисунок беловато-синеватого цвета на слизистой оболочке щек и языке.
Больные предъявляют жалобы на значительную болезненность при приеме любой пищи, особенно раздражающей, на чувство жжения. Красный плоский лишая и лейкоплакия в полости рта могут малигнизироваться.
Признаки плоского лишая – молочно-белые шероховатые участки ороговения и появление мелкой сетчатости, так называемой сетки Уикхема (рис. 3). Своеобразную клиническую картину приобретают проявления красного плоского лишая на красной кайме губ и языке, особенно у пациентов со сниженным иммунитетом, на фоне приема некоторых лекарственных препаратов [2; 7]. При исследовании гистологического материала у таких больных обнаруживаются все признаки экссудативного воспаления. В мазках – отпечатках на фоне обилия эритроцитов выявляют эпителиальные клетки, нормальные и дегенерированные [6].
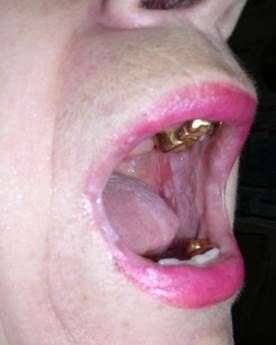
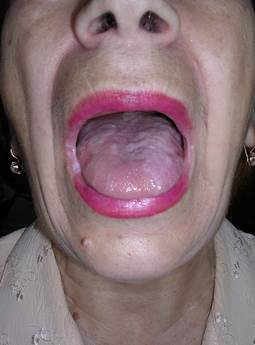
Рис. 3. Клинические проявления красного плоского лишая на слизистой оболочке полости рта и языке (справа)
Красный плоский лишай является часто встречающейся патологией. В связи с этим перед практикующими врачами, в том числе врачами-стоматологами, встает задача совершенствования местной терапии красного плоского лишая, которая не изменялась на протяжении нескольких десятков лет и заключалась в назначении кортикостероидов в виде инъекций под каждую эрозию (по 1-1,5 мл препарата) [4; 6]. Однако этот метод лечения имеет существенный недостаток – образование атрофических рубцов в местах инъекций [2; 5; 7].
При общем лечении В.Б. Акинфеева (2007) считает, что разработанный на основании полученных клинических, морфологических и иммунологических данных алгоритм лечения больных с эрозивно-язвенной формой красного плоского лишая слизистой оболочки полости рта с применением препарата «Галавит ПЛ» позволил сократить сроки эпителизации эрозий, увеличить период ремиссии (больше года) у большинства пациентов [1]. При эрозивно-язвенной форме красного плоского лишая С.И. Афанасьев (2004) рекомендует использовать ультрафонофорез левзеи для ускорения эпителизации эрозивно-язвенных элементов и купирования основных симптомов заболевания [2].
Н.С. Белева (2010) предложила использование топических ингибиторов кальциневрина и высокоактивных стероидов в сочетании со светотерапией Биоптрон для лечения рефрактерных форм красного плоского лишая слизистой оболочки полости рта [3]. По мнению О.В. Росляковой (2010), с целью повышения эффективности лечения больных красным плоским лишаем полости рта в комплексную терапию целесообразно включать применение мексидола в виде инъекций, таблеток и зубной пасты [5].
При проведении местной терапии для ускорения процессов эпителизации эрозий назначают кератопластические препараты, различные эликсиры и мази [8-10] но они не обладают адгезивным, противовоспалительным и ангиопротекторным свойствами [8]. Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости существенного изменения принципов местной терапии красного плоского лишая.
Цель исследования: повышение эффективности комплексного лечения красного плоского лишая путем разработки и использования поликомпонентной адгезивной мази.
Материалы и методы исследования. Всего под наблюдением находилось 56 пациентов, в возрасте от 30 до 65 лет, среди которых было 26 мужчин и 30 женщин. Обследуемые были разделены на 2 группы, в зависимости от проводимого местного лечения. Общее лечение во всех группах заключалось в приеме «Персена» по 1 капсуле 3 раза в день, преднизолона по 25 мг через день. Первую группу составили 28 пациентов, которым проводили традиционное местное лечение: аппликации облепихового масла, 5%-ный раствор анестезина в персиковом масле в течение 20 минут 3-4 раза в день.
Во вторую группу вошли 28 пациентов, которым местную терапию проводили с использованием разработанной мази. Состав мази: витамины С, А и Е, солкосерил дентальная адгезивная паста, гидрокортизон.
Материалы исследования подвергнуты математической обработке на персональном компьютере с помощью пакетов статистических программ Exel 2007, Statistica for Windous 5.0. Результаты представлены в виде средней арифметической и ее стандартной ошибки (М±т).
Оценку клинической эффективности проводимых методов лечения проводили путем ежедневного измерения площади измененной слизистой оболочки.
Пациенты находились на лечении в ГБУЗ «Краевой клинический кожно-венерологический диспансер» г. Ставрополя.
Результаты и обсуждение. Контроль процессов заживления эрозий проводили на 7, 14, 21 и 28-е сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, ускорения заживления папул на слизистой оболочке не происходило.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 13,2% образований. На 14-е сутки наблюдалась эпителизация 20,4% эрозий, на 21-е сутки – 39,5%. На 28-е сутки отмечалась эпителизация 45,6% образований. Окончательное заживление эрозий к концу второго месяца наблюдения отмечено лишь у 2 больных (12,5%), у 5 больных данной группы (31,3%) полная эпителизация эрозий слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта.
Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 41,2% папул, на 14-е отмечено заживление 51,4% образований и на 21-е сутки – 68,3% папул. У 1 пациента (5%) на фоне старых появились новые папулы. На 28-е сутки наблюдалось заживление 73,5% образований. У 7 пациентов (35%) этой группы полное заживление папул слизистой оболочки отмечено к концу второго месяца лечения. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Выводы. Таким образом, полученные данные показали, что местное лечение, проведенное в первой группе, оказалось не достаточно эффективным по сравнению со второй. Применение поликомпонентной мази (вторая группа) позволило сократить заживление папулезных высыпаний и предотвратить развитие осложнений.
Рецензенты:
Чеботарев Вячеслав Владимирович, д.м.н., профессор, заведующий кафедрой дерматовенерологии и косметологии ГБОУ ВПО «Ставропольская государственная медицинская академия» Минздрава РФ, г. Ставрополь.
Калиниченко Александр Анатольевич, д.м.н., главный врач стоматологической клиники «Фитодент», г. Михайловск.
Библиографическая ссылка
Сирак С.В., Копылова И.А., Сирак А.Г., Ханова С.А. СОВРЕМЕННЫЕ ПРИНЦИПЫ КОМПЛЕКСНОЙ ТЕРАПИИ КРАСНОГО ПЛОСКОГО ЛИШАЯ // Современные проблемы науки и образования. 2013. № 5. ;URL: https://science-education.ru/en/article/view?id=9890 (дата обращения: 23.05.2026).



