Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICAL FEATURES OF ACUTE MYOCARDINAL INFARCTION IN PATIENTS WITH CHRONIC OBSTRUCTIVE PULMONARY DISEASE, IMPACT OF DRUG THERAPY
Введение
Появление нескольких патологических процессов у пациента (например, ИБС в сочетании с хронической обструктивной болезнью легких – ХОБЛ) приводит к формированию синдрома взаимоотягощения с соответствующими клиническими особенностями болезни, обусловливающими необходимость в новых подходах в диагностике и, особенно, в тактике лечения таких больных [4]. В значительном числе случаев возможно одновременное начало этих заболеваний. Несомненно, что рассматриваемые патологические состояния утяжеляют течение и ускоряют темпы друг друга [1; 5; 7]. Сократительная недостаточность миокарда, особенно правого желудочка, проявляется уже на ранних стадиях хронических заболеваний легких, в основном обуславливается развитием вторичной легочной гипертензии и формированием синдрома хронического легочного сердца [2; 3]. Дисфункция же левых отделов сердца чаще является следствием развития коронарного атеросклероза, ИБС и многих других причин [6; 8]. Зачастую манифестация ИБС у больных ХОБЛ начинается с острого инфаркта миокарда, поэтому проблема сочетанной патологии ИБС и ХОБЛ сложна, многообразна и до сих пор недостаточно изучена.
Цель исследования: в сравнительном аспекте изучить клинические особенности течения острого инфаркта миокарда у пациентов с хронической обструктивной болезнью легких.
Материалы и методы исследования
В исследование были включены 84 пациента. Критериями включения в запланированную работу были: наличие острого инфаркта миокарда (ОИМ); наличие ХОБЛ в анамнезе или впервые диагностированной при поступлении в стационар, возраст до 75 лет. Постановка диагноза и лечение острого инфаркта миокарда осуществлялось по общепризнанным стандартам, согласно национальным рекомендациям. Пациенты с коморбидной патологией ХОБЛ составили группу 1 (n=23, средний возраст 64±6,1 года). Больные без сочетанной патологии составили группу сравнения – группа 2 (n=61, средний возраст 60±7,1 года). Диагноз и степень тяжести ХОБЛ верифицировали в соответствии с критериями, указанными в глобальной стратегии диагностики, лечения и профилактики хронической обструктивной болезни легких (GOLD, 2011). В 89% случаев наблюдаемыми были мужчины с длительно курящим анамнезом (40±20 пачек/лет). Все пациенты были комплексно клинико-инструментально обследованы. В остром периоде инфаркта миокарда диагноз ХОБЛ устанавливался на основании анамнеза (в случаях, когда это возможно), анамнеза курения, клинической картины, представляющей совокупность синдромов: бронхитического (кашель, кашель с мокротой), бронхообструктивного («дистантные хрипы», удлиненный выдох, жесткое дыхание, высокие сухие хрипы), эмфиземы легких (коробочный перкуторный звук). На 10-й день лечения всем пациентам с респираторными симптомами в острый период инфаркта миокарда проводили спирометрию, для верификации ХОБЛ.
В острый период инфаркта миокарда оценивали влияние приема β-блокаторов на возможное возникновение бронхообструктивного синдрома у пациентов с ХОБЛ и влияние базисной терапии ХОБЛ (холинолитиков и ингаляционных комбинированных лекарственных средств (β2 – агонист и глюкокортикостероид) на сердечно-сосудистую систему (ССС). Статистический анализ материалов был проведен с использованием пакета программ Statistica 6.0. Применялся непараметрический метод ХИ-квадрат с поправкой Йетса, точный критерий Фишера. Во всех процедурах статистического анализа уровень значимости р принимался равным 0,05.
Результаты исследования и их обсуждение
В 77% случаев основным диагнозом был Q-позитивный инфаркт миокарда, который в группе 1 диагностирован у 17 (74%) пациентов, а в группе сравнения у 48 (79%) пациентов. У 52% пациентов с коморбидной патологией – ХОБЛ впервые была выявлена в стационаре на основании клиники и данных спирографии, проведенной на 10-й день лечения ОИМ. Преимущество это были пациенты со II и III стадией ХОБЛ – 12 (52,2%) и 7 (30%) больных соответственно. У пациентов с сочетанной патологией в анамнезе чаще отмечены ХСН, стенокардия напряжения, нарушение мозгового кровообращения в виде транзиторных ишемических атак. При поступлении в стационар у пациентов с ХОБЛ чаще наблюдали нарушения ритма сердца, в основном в виде постоянной формы фибрилляции предсердий (ФП) (табл. 1). У пациентов с ХОБЛ при развитии острого инфаркта миокарда в 3 раза чаще происходил рецидив ОИМ, в 5 раз чаще был эпизод клинической смерти, преимущественно на фоне фибрилляции желудочков (ФЖ).
Таблица 1
Клинико-анамнестические показатели в сравниваемых группах
|
Показатель |
ОИМ и ХОБЛ, n=23 |
ОИМ без ХОБЛ, n=61 |
р |
||
|
Абсолютное количество |
% |
Абсолютно количество |
% |
||
|
ХСН ФК II-IV в анамнезе |
5 |
22 |
2 |
3 |
0,006 |
|
Стенокардия напряжения в анамнезе ФК I-IV |
15 |
65 |
22 |
36 |
0,016 |
|
ОНМК в анамнезе |
5 |
22 |
4 |
5 |
0,019 |
|
Постоянная форма фибрилляции предсердий |
4 |
17,4 |
0 |
0 |
0,005 |
|
Рецидивирующий инфаркт миокарда в стационаре |
7 |
30 |
5 |
8 |
0,009 |
|
Клиническая смерть в стационаре |
9 |
39 |
4 |
7 |
0,0002 |
|
Фибрилляция желудочков в стационаре |
7 |
30 |
3 |
5 |
0,0014 |
При поступлении в стационар у пациентов с ХОБЛ и длительно курящих без ХОБЛ фиксировали наличие респираторных симптомов, таких как кашель, кашель с мокротой и одышка. У пациентов с ранее установленной (до ОИМ) ХОБЛ в 30% случаев усиление респираторных симптомов происходило за несколько дней до появления клиники ОИМ. В 48% случаев эти симптомы присутствовали при поступлении, максимально усиливаясь к 3-му дню ОИМ. У пациентов с вероятной ХОБЛ данные симптомы были впервые и усиливались в течение первых 2-3 дней ОИМ, требующие применения бронхолитической терапии. У пациентов без ХОБЛ данные симптомы тоже имели место в первые 2 дня ОИМ, которые не требовали усиленного лечения и проходили самостоятельно. Как, известно указанные нами симптомы могут проявлять себя в рамках клиники ОИМ, за счет возникновения острой левожелудочковой недостаточности. Но при поступлении в стационар по классу острой сердечной недостаточности группы не отличались, в основном превалировал Killip I у 13 (57%) пациентов группы 1 и 44 (72%) пациентов группы 2. Поэтому, вероятнее всего, наличие респираторных симптомов в группе 1 обусловлено обострением ХОБЛ, а у длительно курящих в группе 2 за счет обострения необструктивного хронического бронхита, т.к., по данным в последующем проведенной спирографии, признаков бронхиальной обструкции у них не выявлено. У всех пациентов группы 1 присутствовала одышка, почти у всех кашель и кашель с мокротой. В 91% случаев у пациентов с ХОБЛ было жесткое дыхание, в 65% выслушивались сухие хрипы, из них 43% это сухие высокие хрипы (табл. 2).
Таблица 2.
Клиническая характеристика исследуемых больных
|
Клинические признаки |
ОИМ и ХОБЛ, n=23 |
ОИМ без ХОБЛ, n=61 |
р |
||
|
Абсолютное количество |
% |
Абсолютное количество |
% |
||
|
Кашель |
22 |
96 |
11 |
18 |
0,0000001 |
|
Кашель с мокротой |
22 |
96 |
10 |
16 |
0,0000001 |
|
Гнойный характер мокроты |
5 |
22 |
2 |
3,3 |
0,006 |
|
Одышка |
23 |
100 |
33 |
54 |
0,00006 |
|
Перкуторный коробочный звук |
15 |
65 |
4 |
7 |
0,0000001 |
|
Жесткое дыхание |
21 |
91 |
43 |
70 |
0,04 |
|
Сухие хрипы |
15 |
65 |
14 |
23 |
0,00025 |
|
Сухие высокие хрипы |
10 |
43 |
0 |
|
|
|
Дистантные хрипы |
14 |
61 |
0 |
|
|
Выявлена высокая (26%) госпитальная летальность при развитии ОИМ у больных с ХОБЛ по сравнению с группой без ХОБЛ (3%). При анализе годовой летальности обнаружено, что статистически значимые различия наблюдаются в госпитальном периоде, р=0,001 и сохраняются в течение года, р=0,0002. Причиной смерти в исследуемых группах в 85% случаев был повторный инфаркт миокарда (рис. 1).
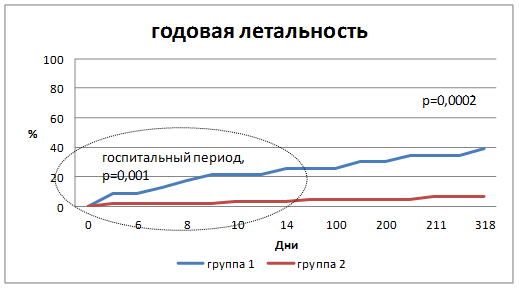
Рис. 1. Кривая годовой летальности в сравниваемых группах (F-критерий Кокса).
В лечении ОИМ особое внимание обратили на применение β-блокаторов, которые могут усиливать синдром бронхообструкции у пациентов с ХОБЛ. Из-за высокой степени тяжести ХОБЛ и наличия бронхообструкции эти препараты изначально не назначались 6 (26%) пациентам. 17 пациентам с менее выраженной бронхообструкцией (74%) попытка назначения β-блокатора была. Однако, в 22% случаев, β-блокатор отменялся в течение первых 5 дней лечения ОИМ. Основной причиной отмены β-блокатора у пациентов с ХОБЛ в 17,4% служил бронхообструктивнй синдром и усиление одышки. У пациентов без ХОБЛ β-блокатор отменялся в 3,3% случаев вследствие развития брадикардии. Из 23 пациентов группы с установленной ранее ХОБЛ М-холинолитики принимали регулярно четверо (17%) пациентов, при этом трое (13%) использовали тиотропия бромид (спирива), один (4,4%) – ипратропия бромид (атровент). Из β2-агонистов на догоспитальном этапе в основном применялся больными с ХОБЛ сальбутомол – ингаляционно, по требованию – 10 больных (43,5%). Ингаляционный глюкокортикостероид принимал один человек с высокой степенью ХОБЛ. Комбинированные препараты использовали 7 (30%) пациентов: беродуал (фенотерол/ипратропия бромид) – 3 (13%), серетид (салметерол/флутиказон) – 3 (13%), симбикорт (формотерол/будесонид) – 1 (4%). Добавление к лечению ХОБЛ или коррекция дозы ранее использованных бронхолитиков в стационаре происходило в 74% случаев, что в большинстве случаев позволило уменьшить проявление бронхообструкции. У 70% пациентов это были М-холинолитики, из которых в 30% использовался тиотропия бромид (спирива) и в 48% ипратропия бромид – атровент). β2-агонисты использовались в 13% случаев. Комбинированные средства назначались 61% больных, из них в 44% случаев использовались ингаляции беродуала через небулайзер, в 22% применялся в лечении серетид. Таким образом, по результатам нашего исследования, лечение ХОБЛ у пациентов в острый период ИМ в основном происходило за счет назначения М-холинолитиков и комбинированных лекарственных средств. Не установлена связь приема этих препаратов с возникновением нарушений ритма сердца и смертельных случаев.
Заключение
1. В остром периоде инфаркта миокарда диагноз хронической обструктивной болезни легких устанавливается на основании анамнеза (в случаях, когда это возможно), анамнеза курения, клинической картины, представляющей совокупность синдромов: бронхитического (кашель, кашель с мокротой), бронхообструктивного («дистантные хрипы», удлиненный выдох, жесткое дыхание, высокие сухие хрипы), эмфиземы легких (коробочный перкуторный звук).
2. У пациентов с ОИМ и ранее диагностированной ХОБЛ клиника бронхитического и бронхообструктивного синдромом появляется за несколько дней до обострения коронарной болезни сердца, и пик ее проявления приходится на первые 3 дня ОИМ.
3. У пациентов с ОИМ и предварительным диагнозом ХОБЛ клинические проявления в виде бронхообструктивного синдрома выявляются впервые в стационаре и усиливаются к 2-3 дню ОИМ, что требует назначения бронхолитической терапии.
4. У длительно курящих пациентов с ОИМ без ХОБЛ в первые 2 дня возможна клиника бронхитического синдрома, вероятно, из-за перераспределения легочного кровотока, вследствие острой систолической дисфункции и наличия хронического необструктивного бронхита.
5. Применение холинолитиков и комбинированных лекарственных средств (β2 – агонист и глюкокортикостероид) в острый и подострый период ИМ у больных ХОБЛ не выявило отрицательного влияния на состояние сердечно-сосудистой системы, но эффективно купирует респираторные симптомы.
6. β-блокаторы, имеющие ведущие значение в лечение ОИМ, у пациентов ОИМ и ХОБЛ в 22% отменялись в первые 5 дней острого периода ИМ, в 17,4% вследствие усиления бронхообструктивного синдрома.
7. Острый инфаркт миокарда в сочетании с ХОБЛ чаще осложняется аритмиями (фибрилляцией, трепетанием предсердий), чаще осложняется развитием клинической смерти, в 30% случаев вызванной фибрилляцией желудочков.
8. Хроническая обструктивная болезнь легких при остром инфаркте миокарда увеличивает риск летального исхода (как в краткосрочной, так и отдаленной перспективе).
Рецензенты:
Максимов Иван Вадимович, д.м.н, профессор, ведущий научный сотрудник отделения неотложной кардиологии ФГБУ "НИИ кардиологии СО РАМН" г. Томск.
Калюжина Елена Викторовна, д.м.н., профессор кафедры терапии, факультета повышения квалификации и профессиональной переподготовки специалистов ГБОУ ВПО «СИбГМУ» Минздрава России, г. Томск.
Библиографическая ссылка
Оюнарова Т.Н., Марков В.А., Марков В.А., Черногорюк Г.Э., Антипов С.И., Антипов С.И., Катков В.А. ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ОСТРОГО ИНФАРКТА МИОКАРДА У ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗЬЮ ЛЕГКИХ, ВЛИЯНИЕ ЛЕКАРСТВЕННОЙ ТЕРАПИИ // Современные проблемы науки и образования. 2013. № 1. ;URL: https://science-education.ru/en/article/view?id=8538 (дата обращения: 05.05.2026).



