Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE INTERNAL VENTRAL STABILIZATION OF THE SPINE IN COMPLEX TREATMENT OF PATIENTS WITH CHRONICAL HEMATOGENOUS OSTEOMYELITIS
Введение
При гематогенном остеомиелите позвоночника основной причиной деформации является разрушение позвонков в результате неспецифического воспалительного процесса, ведущее к нарушению стабильности в позвоночно-двигательном сегменте. Это приводит к общим соматическим реакциям, хроническим болям в спине, а в случаях грубой деформации позвоночника - к неврологическим расстройствам.
Основополагающим методом лечения такой патологии в настоящее время остаются санационные и реконструктивные операции на позвоночнике. При их выполнении максимально полно удаляются патологически изменённые ткани. Для замещения дефектов и межпозвонковых диастазов, образующихся во время операции, используются различные пластические материалы. Несмотря на хороший исход костной алло- и аутопластики в ближайшем послеоперационном периоде, полностью восстановить опороспособность позвоночника удается не всегда, так как в отдаленные сроки в 5,0–18,5 % случаев обнаруживается резорбция трансплантата, его миграция или перелом, нагноение в зоне пластики [5]. В условиях нарастающей деформации позвоночника прогрессируют зональные статические перегрузки и нестабильность столба в целом, что плохо влияет на перестройку и приживление трансплантатов и снижает их опороспособность, в итоге формируется порочный круг увеличения деформации.
Адекватная стабилизация позвоночника при гематогенном остеомиелите позвоночника должна обеспечивать неподвижность оперированных сегментов, исправлять деформацию, уменьшать статическую нагрузку на трансплантат, создавать благоприятные условия для сращения и репарации костной ткани, что в итоге позволит сократить сроки реабилитации пациентов [1].
Цель исследования. Оценить эффективность применения вентральной фиксации в комплексе с местной антибактериальной терапией при лечении больных хроническим гематогенным остеомиелитом позвоночника.
Материал и методы
Изучены результаты лечения 41 пациентов – 27 (66,7 %) мужчин и 14 (33,3 %) женщин, оперированных в возрасте 17–62 лет по поводу гематогенного остеомиелита позвоночника с локализацией от Th10 до L5 позвонка. Диагноз неспецифического остеомиелита позвоночника был установлен нами на основании данных клинического и рентгенологического обследования и подтвержден с помощью гистологического и бактериологического методов.
Результаты хирургического лечения мы оценивали в двух группах, в соответствии типом перенесенных операций. В I группе (21 пациент) выполнялись традиционные санирующие и реконструктивные операции, которые традиционно включали в себя резекцию дисков, тел позвонков, а при необходимости – переднюю декомпрессию спинного мозга с последующей костной пластикой [2]. В грудном отделе аутотрансплантат выполнялся из ребра, в поясничном отделе позвоночника – из гребня подвздошной кости. Интрооперационно, с целью коррекции кифоза, реклинацию деформации выполняли вручную. Введение антибактериальных препаратов в данной группе производили общепринятыми методами: внутримышечно и внутривенно. В группу II вошло 20 пациентов, которым были выполнены санационные и реконструктивные операции на позвоночнике с дополнительной погружной вентральной стабилизацией пластиной в комплексе с местной антибактериальной терапией. Санацию проводили общепринятыми методами, после чего осуществляли резекцию (удаление) патологического очага в пределах здоровых тканей. Образовавшуюся полость заполняли аутокостью, предварительно «взятую» из гребня подвздошной кости или ребра. Выше и ниже произведенной костной пластики производили монтаж конструкции пластины с винтами («MACS»), причем винты вводили в тела выше- и нижележащих позвонков, чем достигали стабильность в сегменте, т.е. отсутствие микроподвижности, дислокации (смещения) имплантированной аутокости и в последующем кифотической деформации.
Дополнительное введение антибактериального препарата (линкомицин) и лидазы, разведенные в 2 % растворе лидокаина, проводилось в межостистую связку в пределах пораженного позвоночно-двигательного сегмента по Морозову В. В., 2001 [3]. Группы I–II не отличались между собой по полу пациентов и уровню поражения позвоночника. Воспалительный процесс в 66 % случаев локализовался в поясничном отделе позвоночника и в 34 % случаев – в грудном.
Результаты хирургического лечения оценивали в раннем послеоперационном периоде (1 месяц после операции) и в отдаленном послеоперационном периоде (не менее 12 месяцев). Оценку результатов проводили исходя из степени прогрессирования зональной кифотической деформации, рентгенологических характеристик переднего костного блока. Определяли продолжительность нахождения пациентов в стационаре (койко-день). Величину кифоза определяли по замыкательным пластинкам двух смежных позвонков по методу Cobb [4]. Формирование костного блока оценивали по спондилограммам в двух проекциях. Частоту осложнений определяли на протяжении всего периода наблюдения – после операции, в ближайшем и отдаленном послеоперационном периоде.
Выраженность болевого синдрома и качество жизни пациентов оценивали при поступлении, в раннем послеоперационном периоде и на момент выписки из стационара, используя шкалу Освестри [6].
Статистический анализ осуществляли с использованием пакетов STATISTICA-6, БИОСТАТИСТИКА, возможностей программы Microsoft Excel.
Результаты исследования
Эффективность коррекции кифотической деформации оценивали раздельно, для зон естественного кифоза грудного и грудопоясничного отделов, и зон физиологического лордоза поясничных позвонков.
После санирующих и реконструктивных операций в I группе больных в сроки до 12 месяцев на всех уровнях вмешательств отмечали нарастание деформаций позвоночника, по величине превышающее достигнутую в ходе операции коррекцию. При анализе спондилограмм в этой группе кифотическая деформация в грудном отделе позвоночника до операции в среднем составляла 20,0 ± 2,0º, после операции – 17,0 ± 2,0º. В отдаленный период (12 месяцев) величина кифотической деформации нарастала, с потерей коррекции до 6,5 ± 0,5º, и в итоге составляла 23,5 ± 1,5º, что свидетельствовало о недостаточной прочности фиксации в грудном отделе позвоночника. Подобные изменения в виде нарастающей кифотической деформации, с учетом физиологического лордоза, были зарегистрированы нами в поясничном отделе позвоночника. Здесь уровень кифоза до операции составлял в среднем 20,1±0,4°, а после операции – 18,3±0,5°. В отдаленный период уровень регресса кифоза достигал в среднем 23,4±0,3º, что свидетельствовало о нарастании деформации позвоночника с потерей достигнутой в ходе операции коррекции (таблица 1). Из 21 пациента этой группы различные осложнения мы диагностировали у 15 больных, из них у 9 пациентов – замедленное образование костного блока с формированием грубой кифотической деформации, у 4 пациентов в раннем послеоперационном периоде наступило нагноение костного трансплантата и у 2 пациентов обнаруживали резорбцию трансплантата и его миграцию в отдаленном периоде.
Таблица 1
Динамика показателей кифотической деформации у больных с гематогенным остеомиелитом позвоночника в зависимости от способа лечения и разных сроков после оперативного лечения, в градусах (М±SE)
|
Группы |
Величина кифоза, в град. |
Операционная коррекция, в град. |
Потеря коррекции в отдаленные сроки, в град. |
||
|
До операции |
После операции |
Отдаленные результаты |
|||
|
Грудной отдел |
|||||
|
1 |
20,0 ± 2,0 |
17,0 ± 2,0* |
23,5 ± 1,5 |
3,0 ± 0,1 |
6,5 ± 0,5* |
|
2 |
21,2 ± 1,3 |
10,2 ± 1,4* |
10,9 ± 1,3 |
11,0 ± 0,5 |
1,0 ± 0,4* |
|
H |
2,2; p =,3325 |
7,22; p=,0271 |
10,4; p=,0055 |
10,37; p=,0056 |
8,67; p=,0131 |
|
Поясничный отдел |
|||||
|
1 |
20,1 ± 0,4 |
18,3 ± 0,5* |
23,4 ± 0,3 |
1,8 ± 0,4 |
5,1 ± 0,4* |
|
2 |
17,5 ± 2,5 |
12,4 ± 2,3 * |
13,0 ± 2,6 |
6,2 ± 1,4 |
1,0 ± 0,5* |
|
H |
0,52; p=,7726 |
6,8; p=,0334 |
12,5; p=,0019 |
12,14; p=,0023 |
13,5; p=,0012 |
Прим.* – статистически значимые отличия показателей по группе 1 и 2 (p<0,05).
Детализация отличий – по критерию Дана.
При использовании ранней вентральной стабилизации кифотическая деформация в грудном отделе позвоночника до операции, в среднем, составляла 21,2±1,3º, после операции – 10,2±1,4º по Сobb. В отдаленном периоде деформация не нарастала и составила 10,9 ± 1,3º. При анализе динамики уровня локальной кифотической деформации поясничного отдела позвоночника в этой группе уровень кифоза до операции составлял в среднем 17,5 ± 2,5º, после операции – 12,4 ± 2,3º, а в сроки до 12 месяцев деформация не превышала 13,0 ± 2,6º (таблица 1). Осложнений в этой группе не отменены.
Показатель качества жизни по шкале Освестри в начале лечения в сравниваемых группах не имел различий и составлял 56±2.3 баллов. Различия этих показателей в сравниваемых группах проявлялись на 3 – 4 сутки после операции.
Пациенты I группы в раннем послеоперационном периоде отмечали снижение болевого синдрома. Однако возможности адаптации к осевым нагрузкам без внешних средств иммобилизации (корсеты) и опоры были крайне ограничены. В позднем послеоперационном периоде в процессе реабилитации, даже на фоне отсутствия воспалительного синдрома, у пациентов этой группы нарастал болевой синдром и деформация, что определяло низкое качество жизни и утрату трудоспособности. В соответствии с анкетными показателями, уровень болевого синдрома и качества жизни в конце госпитализации составлял 45±1,7 баллов. Во II группе пациентов нами отмечено значимое снижение болевого синдрома, а результаты обследования по опроснику Освестри показали 24±0,6 баллов, что в значительной мере объясняется увеличением адаптационных возможностей пациентов к осевым нагрузкам на позвоночник.
Наибольшая послеоперационная коррекция была достигнута при использовании погружной вентральной стабилизации пораженного отдела позвоночника (группа II). В отдаленные сроки потеря коррекции не превышала 1 – 2° от операционной, что свидетельствует о стабильности фиксации пораженного сегмента позвоночника на протяжении всего периода лечения (рис. 1). Это способствовало созданию благоприятных условий формирования костного блока между аутотрансплантатом и костным ложем.
А Б
Б 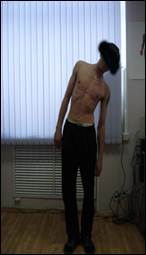 В
В 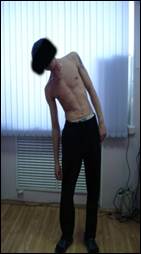 Г
Г 
Рис. 1 (А) и (Б) рентгенограммы грудного отдела позвоночника до операции, пациента Г. 31 года с диагнозом: Хронический гематогенный остеомиелит тела Th11– Th12 позвонков с кифотической деформацией; (В) и (Г) после хирургического лечения.
На рентгенограммах в сроки до 4 недель после проведенного комплексного метода лечения в группе II нами отмечено отсутствие миграции трансплантата из костного ложа, наличие признаков консолидации с ложем, а также отсутствие миграции конструкции в зоне операции без потери операционной коррекции и отсутствие зон резорбции вокруг имплантата.
Замедленная консолидация трансплантата отмечена во II группе лишь в одном клиническом случае, но без потери операционной коррекции в отдаленном послеоперационном периоде.
В целом, сроки пребывания в стационаре у больных I группы составили 50,09±3,25 койко-дней, у II группы 30,10±1,09 койко-дней, что меньше на 35 %.
Обсуждение
Актуальными проблемами хирургического лечения гематогенного остеомиелита позвоночника являются: санация гнойного очага, коррекция кифотической деформации и создание благоприятных условий для восстановления кости. При этом ортопедическая составляющая таких операций часто включает выполнение костной пластики. Однако отрицательные исходы передней костной пластики у таких больных составляют 16–40 % [1]. Причинами неудовлетворительных результатов являются отсутствие жесткой фиксации и условий для адекватной костной регенерации. На эти значимые осложнения воспалительного процесса стали обращать должное внимание лишь в последнее время [4].
Однако некоторые авторы не считают необходимым проводить дополнительную металлофиксацию в случаях поражения грудного отдела позвоночника, объясняя это достаточно жестким соединением комплекса ребер с позвонками и грудиной [5]. В случаях использования искусственных имплантатов из пористого никелид титана, авторы акцентируют внимание на опороспособность, а не на стабильность в сегменте позвоночника. Кроме того, не учитывается тот факт, что в очаге деструкции, где нарушены и кровообращение и лимфооток, процесс прорастания кости в пористый имплантат будет существенно замедлен, это в свою очередь, приводит к микроподвижности имплантата, а следствием может быть его дислокация с потерей опороспособности.
По нашим данным, вентральная стабилизация в комплексе с местной антибактериальной терапией позволяет использовать погружную конструкцию в условиях очага воспаления позвоночника, обеспечивая стабильность и тем самым оптимизируя условия регенерации. Предложенный метод лечения может быть рекомендован для хирургического лечения гематогенного остеомиелита позвоночника.
Выводы
1. Вентральная стабилизация в комплексе с местной антибактериальной терапией при хроническом гематогенном остеомиелите позвоночника обеспечивает стабильность в позвоночно-двигательном сегменте, создает условия для предотвращения рецидива заболевания и снижает сроки пребывания в стационаре на 35 %.
2. Применение вентральной фиксации у больных с гематогенным остеомиелитом позвоночника обеспечивает стойкое снижение болевого синдрома, улучшение состояния до 24±0,6 баллов по шкале Освестри, что делает возможным активную реабилитацию пациентов в послеоперационном периоде.
Рецензенты:
Скороглядов Александр Васильевич, д.м.н. профессор зав. каф. травматологии, ортопедии и ВПХ Российского национального исследовательского университета им. Н. И. Пирогова Минздравсоцразвития России, г. Москва.
Момаев Виктор Иванович, д.м.н., ведущий научный сотрудник ФГБУ «УНИИТО им. В. Д. Чаклина» Министерства РФ, г. Екатеринбург.
Библиографическая ссылка
Кривошеин А.Е., Резник Л.Б., Ерофеев С.А. ПОГРУЖНАЯ ВЕНТРАЛЬНАЯ ФИКСАЦИЯ ПОЗВОНОЧНИКА В КОМПЛЕКСНОМ ЛЕЧЕНИИ БОЛЬНЫХ С ХРОНИЧЕСКИМ ГЕМАТОГЕННЫМ ОСТЕОМИЕЛИТОМ ПОЗВОНОЧНИКА // Современные проблемы науки и образования. 2012. № 6. ;URL: https://science-education.ru/en/article/view?id=7966 (дата обращения: 16.05.2026).



