Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
NON-ALCOHOLIC FATTY LIVER DISEASE AS A COMPLICATION OF CONSTITUTIONALLY EXOGENOUS OBESITY IN CHILDREN
Введение
Ювенильное ожирение ассоциируется с многочисленными осложнениями – гипоталамическим и метаболическими синдромами, нарушениями полового развития – задержкой или опережением сроков вступления в пубертат. Ожирение может привести к серьезному осложнению - неалкогольной жировой болезни печени (НАЖБП), которая отрицательно влияет на общее метаболическое состояние пациента и способствует увеличению жировой массы. НАЖБП представляет собой хроническое заболевание печени, возникающее из-за избыточного накопления триглицеридов в гепатоцитах у людей с избыточной массой тела и ожирением. У детей и подростков это заболевание чаще всего проявляется в форме неалкогольного стеатогепатоза и стеатогепатита [1-3]. В некоторых научных работах НАЖБП предлагают рассматривать как печеночное проявление метаболического синдрома (МС) [4-6].
Распространенность НАЖБП в общемировой педиатрической популяции составляет 7,6%, в популяции детей с ожирением – 34% и чаще выявляется у лиц мужского пола [1; 7]. НАЖБП проходит три стадии: жировой гепатоз, стеатогепатит и цирроз печени. У детей подросткового возраста на фоне ожирения наиболее часто встречается первая стадия НАЖБП – жировой гепатоз (стеатогепатоз). Для этой категории пациентов в клинической практике с целью ранней диагностики стеатогепатоза целесообразно использовать современные ультразвуковые технологии. Ультразвуковое исследование (УЗИ) обеспечивает высокую точность в диагностике НАЖБП. Когда содержание жира в печени превышает 30%, специфичность УЗИ достигает 100%, а чувствительность - до 89%. Для определения стеатоза печени используются характерные ультразвуковые признаки, такие как увеличение эхогенности паренхимы из-за мелкоочаговой диффузной неоднородности и ослабление эхосигнала в дистальных участках органа. Степень выраженности патологического процесса оценивается по уровню эхогенности паренхимы и интенсивности ослабления ультразвука, которая зависит от количества жира в гепатоцитах [8; 9]. Рекомендуется проводить УЗИ-скрининг детям с ожирением в возрасте 9–11 лет, а также тем, кто имеет дополнительные факторы риска, такие как наличие дислипидемии, инсулинорезистентности, НАЖБП или криптогенного цирроза в семейном анамнезе. Анализ трансаминаз, особенно аланинаминотрансферазы (АЛТ), у пациентов со стеатозом помогает выявить повреждение печени, такое как стеатогепатит и цирроз. Североамериканское общество детской гастроэнтерологии, гепатологии и питания (NASPGHAN) определяет нормальные уровни АЛТ как менее 26 ЕД/л для мальчиков и менее 22 ЕД/л для девочек, что соответствует верхнему пределу нормы для здоровых детей без ожирения и заболеваний печени [10].
Недавние исследования показывают, что у подростков с конституционально-экзогенным ожирением факторами риска развития НАЖБП на ранних этапах являются гипертриглицеридемия и дислипидемия (снижение уровня холестерина липопротеинов высокой плотности). На более поздних стадиях к ним добавляются абдоминальное ожирение, инсулинорезистентность и провоспалительный статус. К основным высокочувствительным факторам риска стеатогепатоза у подростков относятся абдоминальное ожирение, инсулинорезистентность и окислительный стресс. К высокоспецифичным факторам можно отнести атерогенную дислипидемию, гипертриглицеридемию, инсулинорезистентность, а также провоспалительные и протромботические состояния, включая микроальбуминурию [11].
Цель исследования
Оценить распространенность в зависимости от степени ожирения и клинические проявления неалкогольной жировой болезни печени в структуре конституционально-экзогенного ожирения у детей.
Материал и методы исследования
Был проведен ретроспективный анализ медицинских карт стационарных пациентов (форма 003-у) 186 детей (90 мальчиков и 96 девочек) с конституционально-экзогенным ожирением (КЭО), а также 186 детей из контрольной группы, отобранных случайным образом. Все дети проходили обследование в Областной детской клинической больнице города Астрахани в период с 1994 по 2020 год. Медиана (Me) возраста детей группы КЭО соответствует 13годам [Q1:10; Q3:16], группы контроля – 14 годам [Q1:11; Q3:15]. Me коэффициента стандартного отклонения индекса массы тела (Me SDS ИМТ) всех детей с КЭО составила +2,5 [Q1:+2,0; Q3:+3,0], контрольной группы = –0,5 [Q1:−1,25; Q3: 0].
В группу КЭО вошли 37 детей с избыточной массой тела (ИзМт) – SDS ИМТ +1,1-+1,9; 57 детей с ожирением I степени (Ож1) – SDS ИМТ +2,0-+2,5; 49 детей – II ст. (Ож2) – SDS ИМТ +2,6-+3,0; 31 ребенок с ожирением III степени (Ож3) – SDS ИМТ +3,1-+3,9; 12 детей – IV степени (Ож4) – SDS ИМТ ≥ +4,0.
Диагностика НАЖБП строилась на основании специфической УЗИ-картины и повышения АЛТ (для стеатогепатита) выше верхней границы нормы для данной лаборатории (норма АЛТ и АСТ до 0,42 мккат/л). Наиболее частая описанная УЗИ-симптоматика: печень неоднородной структуры, эхогенность повышена, сосудистый рисунок обеднен. В контрольной группе не выявлены дети с указанными УЗИ-признаками.
Для статистической обработки полученных данных использовался пакет программ Statistica 10. Различия считались статистически значимыми при уровне p < 0,05.
Результаты исследования и их обсуждение
Согласно результатам исследования, НАЖБ как осложнение занимает четвертое место после гипоталамического, метаболического синдромов и задержки полового развития.
Диагноз НАЖБ установлен у 5,4% детей (n=10) из группы КЭО (контроль – 0). Наибольшее число детей с НАЖБП (n=8, 80%) – это пациенты с Ож 3-4 степени (SDS ИМТ ≥ +3,6) (табл. 1, рис.). У каждого второго ребенка с НАЖБП (n=5, 50,0%) диагностирован стеатогепатит.
Таблица 1
Доля детей с НАЖБ в зависимости от степени ожирения
|
Степень ожирения SDS ИМТ согласно нормативам ВОЗ* |
Всего детей в группе КЭО, n |
НАЖБ, n |
%% |
SDS ИМТ при НАЖБ |
|
|
ИзМТ |
+1 – +1,9 |
37 |
1 |
2,7 |
1,6 |
|
Ож1 |
+2,0 – +2,5 |
57 |
0 |
0 |
- |
|
Ож2 |
+2,6 – +3,0 |
49 |
1 |
2,1 |
3,0 |
|
Ож3 |
+3,1 – +3,9 |
31 |
3 |
9,7 |
3,6 |
|
Ож4 |
≥+4,0 |
12 |
5 |
41,7 |
≥4,0 |
Примечания. Таблица составлена на основании результатов собственного исследования авторов.
*Нормативные значения веса в виде таблиц и кривых для детей [Электронный ресурс]. URL: http://who.int/childgrowth/standards/ru; http://who.int/growthref/who2007_bmi. (дата обращения: 10.07.2025).
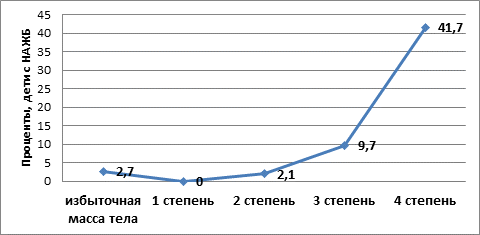
Доля детей с НАЖБ в зависимости от степени ожирения
(составлено на основании результатов собственного исследования)
Установлено, что при Ож4 значительно чаще возникает НАЖБП по сравнению с ИзМТ (χ2=9,43; p=0,0021, статистически значимо), Ож1 (χ2=19,78, p=0,0000086, статистически значимо), Ож2 (χ2=12,89; p=0,0003, статистически значимо), и более того - по сравнению с Ож3 (χ2=3,92, p=0,0477, статистически значимо) (табл. 2).
Таблица 2
Частота регистрации НАЖБП при Ож4 в сравнении с ИзМТ и Ож1-3
|
Ож4 |
Степень ожирения |
Хи-квадрат (χ2) |
p |
|
ИзМТ |
9,43 |
0,0021 |
|
|
Ож1 |
19,78 |
0,0000086 |
|
|
Ож2 |
12,89 |
0,0003 |
|
|
Ож3 |
3,92 |
0,0477 |
Примечания. Таблица составлена на основании результатов собственного исследования авторов.
Проведенное исследование позволяет составить клинический портрет ребенка с НАЖБ, который включает анамнез: ожирение с дебютом в возрасте 5–6,5 лет, частые респираторные заболевания верхних дыхательных путей, отягощенный семейный анамнез по КЭО, нередко неполная семья. Пациент с НАЖБ – это подросток с жалобами на одышку, высокое артериальное давление, с выраженным ожирением, избытком массы тела 50% и более (у 9 из 10 детей ИМТ составил ≥ +3,0 SDS), в последние 2 года отмечающий появление или усиление головных болей и быстрый прогресс массы тела. НАЖБП чаще регистрируется у мальчиков – 6,7% (девочки – 4,2%). Средний возраст заболевания 11,7± 2,67 года. При осмотре выявляются ярко розовые, багровые и фиолетовые стрии в области кожи бедер, живота, ягодиц, внутренней поверхности плеч, гиперпигментация естественных складок кожи (шея, подмышечные впадины – признак инсулинорезистентности) и другие проявления нарушения эстетики кожи (мраморный рисунок, цианоз участков кожи бедер ягодиц, фолликулярный кератоз чаще области наружной поверхности плеч, общий гипергидроз), в зеве – гипертрофированные рыхлые миндалины. По задней поверхности шеи визуализируется климактерический горбик. У мальчиков может быть гинекомастия, высокий рост, опережающий паспортный более чем на 2 года. АД находится в диапазоне 150/96–180/120 мм рт. ст., ЧСС 30-35 ударов в минуту. Отмечается значительное увеличение подкожно-жировой клетчатки передней брюшной стенки. Возможен центральный субфебрилитет 37,2 °С. Кровь на трансаминазы: повышен уровень АЛТ – средний показатель – 0,48 ±0,44 мккат/л (норма до 0,42), АСТ – в пределах нормы - 0,309±0,17 ммкат/л (норма до 0,42). На УЗИ признаки жирового гепатоза: печень не увеличена (реже – увеличена), неоднородной структуры, эхогенность повышена, сосудистый рисунок обеднен (реже – усилен). Более половины случаев НАЖБП сочетается с МС. При Ож3-4 до трех и более возрастает число измененных лабораторных показателей у одного ребенка, характерных для МС, к ним относят: нарушенный уровень глюкозы натощак, плоскую сахарную кривую, пониженное содержание липидов высокой плотности, повышенное количество триглицеридов и уровень мочевой кислоты. За критерии МС у детей были взяты: абдоминальное ожирение, триглицериды (>1,3 ммоль/л для возраста до 10 лет и ≥1,7 ммоль/л – старше 10 лет), ЛПВП (≤0,9 ммоль/л – мальчики и ≤1,03 ммоль/л – девочки), артериальное давление и уровень глюкозы в крови [12-14].
Анамнестические, клинические и лабораторно-инструментальные проявления НАЖБ у детей с КЭО, полученные в ходе исследования, представлены в таблице 3.
Таблица 3
Анамнестические, клинические и лабораторно-инструментальные проявления НАЖБ у детей с КЭО
|
Наименование |
Число детей, n |
%% |
|
Всего с НАЖБП |
10 |
100,0 |
|
Ожирение у родителей |
7 |
70,0 |
|
Ожирение у отца |
5 |
50,0 |
|
Неполная семья (воспитывает одна мать) |
6 |
60,0 |
|
Возраст появления ожирения у ребенка (лет) |
IQR*-1,5 [Q1-5; Q3-6,5] |
|
|
Жалобы на головные боли |
6 |
60,0 |
|
Жалобы на высокое артериальное давление 150/96-180/120 |
5 |
50,0 |
|
В анамнезе острые респираторные заболевания (отит, тонзиллит, бронхит) или на момент осмотра гипертрофия небных миндалин и аденоиды |
8 |
80,0 |
|
Избыток массы тела в процентах |
IQR–48,0 [Q1-50;0; Q3-98,0] |
|
|
Яркие стрии розового, багрового и фиолетового цвета с хорошо выраженной географией сосудистого рисунка кожи живота, бедер, ягодиц (мраморность), фолликулярный кератоз |
6 |
60,0 |
|
Гипергидроз |
6 |
60,0 |
|
Отсутствие менструации (девочка-подросток). Признаки задержки полового развития, снижен тестостерон в крови, размеры тестикул несколько меньше возрастной нормы |
4 |
40,0 |
|
Гиперпигментация кожи |
3 |
30,0 |
|
Климактерический горбик |
3 |
30,0 |
|
Очень высокий рост >+2SDS |
3 |
30,0 |
|
Пальпаторно печень увеличена: выступает на 1-2 см из-под края правой реберной дуги |
3 |
30,0 |
|
Гинекомастия (мальчики) |
2 |
33,3 |
|
УЗИ-признаки жирового гепатоза: печень не увеличена (реже - увеличена), неоднородной структуры, эхогенность повышена, сосудистый рисунок обеднен (реже – усилен) |
10 |
100,0 |
|
УЗИ-признаки реактивных изменений поджелудочной железы (диффузно-неоднородная, повышенной эхогенности) |
7 |
70,0 |
|
Повышен АЛТ: медиана – 0,46 [0,05; 1,64], среднее – 0,48 ±0,44 мккат/л (норма до 0,42) |
5 |
50,0 |
|
Повышены триглицериды > 1,7 ммоль/л** |
3 |
30,0 |
|
Повышена мочевая кислота в крови > 479,0 мкмоль/л** |
3 |
30,0 |
|
Дети с другими лабораторными изменениями (повышение бета-липопротеидов крови, снижение липидов высокой плотности в крови, микроальбуминурия, оксалатурия, повышение в моче мочевой кислоты) |
5 |
50,0 |
|
Нарушение углеводного обмена (плоская сахарная кривая, нарушенная гликемия натощак) |
3 |
30,0 |
|
Конкремент в желчном пузыре |
1 |
10,0 |
|
МРТ: микроаденома гипофиза |
1 |
10,0 |
|
Грубая варусная деформация нижних конечностей |
1 |
10,0 |
|
Психологический статус нарушен (невротизация, синдром дисморфофобии) |
4 |
40,0 |
Примечания. Таблица составлена на основании результатов собственного исследования авторов.
* IQR - интерквартильный размах.
** Верхняя граница нормы для лаборатории, в которой проводилось исследование.
Примечательно, что у 6 из 10 пациентов с НАЖБ матери имели профессию, относящуюся к сфере здравоохранения (врач-эксперт из страховой компании, заведующая отделом регионального Минздрава, директор реабилитационного центра, заместитель главного врача, медсестра). Причина того, что у детей медработников регистрируется сочетание КЭО и НАЖБ, вероятно, кроется в практической занятости родителей и, как следствие, снижении контроля за потребляемой пищей и физической активностью своих детей.
Заключение
НАЖБП выявлена у 5,4% детей с конституционально-экзогенным ожирением и является тяжелым осложнением ожирения, сочетается с компонентами метаболического синдрома и, как правило, является проявлением прогностически неблагоприятного морбидного ожирения. НАЖБП присутствует, когда ожирение представлено в полном «расцвете» всех тяжелых клинических проявлений, поэтому основные профилактические мероприятия должны быть направлены на раннюю профилактику и лечение, что позволит предотвратить повреждение гепатоцитов с исходом в фиброз и цирроз печени, а также снизить кардиометаболические риски, обусловленные дислипидемией, нарушением углеводного статуса в сочетании с высоким артериальным давлением.
Conflict of interest
Financing
Библиографическая ссылка
Отто Н.Ю., Безрукова Д.А., Джумагазиев А.А., Филипчук А.В. НЕАЛКОГОЛЬНАЯ ЖИРОВАЯ БОЛЕЗНЬ ПЕЧЕНИ КАК ОСЛОЖНЕНИЕ КОНСТИТУЦИОНАЛЬНО-ЭКЗОГЕННОГО ОЖИРЕНИЯ У ДЕТЕЙ // Современные проблемы науки и образования. 2025. № 4. ;URL: https://science-education.ru/en/article/view?id=34153 (дата обращения: 06.06.2026).
DOI: https://doi.org/10.17513/spno.34153



