Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
COMPARATIVE EVALUATION OF THE CLINICAL EFFICACY OF INDIVIDUAL IMPLANTS WITH THREE FLANGES AND WITHOUT FLANGES IN REVISION HIP REPLACEMENT
Введение
Одной из тенденций современной ортопедии является персонализированный подход к хирургическому лечению. Аддитивные технологии возможно применить практических на всех этапах лечения – как во время обследования и предоперационного планирования, так и на этапе послеоперационного контроля. По оценке PubMed, за последние 5 лет число публикаций о применении аддитивных технологий значительно выросло, на момент обращения составляло более 400 публикаций, наиболее часто встречаемыми являются публикации в разделах челюстно-лицевой хирургии, стоматологии и ортопедии [1, 2, 3].
При выполнении хирургических вмешательств в травматологии и ортопедии наиболее часто аддитивные технологии с использованием 3D-печати применяются при проведении сложного первичного или ревизионного тотального эндопротезирования крупных суставов. Изготовленные на 3D-принтере индивидуальные имплантаты из различных материалов позволяют замещать обширные дефекты костей таза, длинных трубчатых костей, дефекты костей лопатки, однако при этом единого подхода или какой-либо стандартизации в отношении планирования и хирургической тактики в таких клинических ситуациях не существует [4, 5, 6].
Цель исследования – провести анализ среднесрочных результатов применения индивидуальных имплантатов различной геометрической формы при осуществлении ревизионного эндопротезирования тазобедренного сустава и определить показания к их применению.
Материалы и методы исследования. В настоящий момент в Новосибирском НИИТО проведено более 120 оперативных лечений с применением индивидуальных имплантатов для замещения дефектов вертлужной впадины при ревизионном и первичном сложном эндопротезировании тазобедренного сустава. Использовали индивидуальные имплантаты различной геометрической формы – как в качестве индивидуальных вертлужных компонентов, аугментов, так и комплексного назначения. С целью анализа результатов проведено проспективное когортное нерандомизированное контролируемое одноцентровое исследование. В данном исследовании после проведения процедуры оценки критериев включения и невключения были проанализированы результаты лечения 60 пациентов с постимплантационными дефектами костной ткани в области вертлужной впадины типа IIIB, которым в период в период с 2017 г. по 2022 г. в Новосибирском НИИТО было проведено ревизионное эндопротезирование тазобедренного сустава с имплантацией индивидуальных имплантатов.
Критерии включения:
– асептическое расшатывание вертлужного компонента эндопротеза тазобедренного сустава с костным дефектом типа IIIB по классификации W.G. Paprosky;
– одностороннее поражение сустава (сустав, противоположный оперируемому суставу, не замещен эндопротезом);
– выполнение второго этапа лечения перипротезной инфекции (ППИ) (удаление спейсера, установка компонентов эндопротеза).
Критерии невключения:
– ВИЧ, наркомания, наличие выраженной деменции, психические расстройства;
– некупированная глубокая ППИ области тазобедренного сустава;
– декомпенсация сопутствующей соматической патологии, требующая активной коррекции и являющаяся противопоказанием к оперативному вмешательству или существенно увеличивающая послеоперационные риски.
Использовали методы клинического исследования, методы лучевого обследования – всем пациентам предоперационно проводили мультиспиральная компьютерную томографию костей таза с толщиной аксиального среза 1 мм, с дальнейшей 3D-реконструкцией, не позднее чем за 3 недели до госпитализации.
Для определения функциональных результатов оценивали уровень болевого синдрома по шкале ВАШ и уровень функции тазобедренного сустава по шкале Harris Hip Score перед операцией и в динамике в период от 36 до 60 месяцев. Отдельно проведен анализ структуры и количества послеоперационных осложнений, выявленных в течение 12 месяцев после проведенного оперативного лечения.
В ходе итогового исследования были проанализированы результаты лечения 60 пациентов, разделенных на 2 группы: в первую группу включены 30 пациентов, которым были имплантированы индивидуальные трехфланцевые имплантаты, во вторую группу – 30 пациентов с индивидуальными имплантатами без фланцев различной геометрии.
Все индивидуальные имплантаты были произведены одним производителем по технологии послойного спекания (SLS) с использованием порошка титана на принтере EOS 240. Размер поры поверхности индивидуального имплантата на границе контакта с костной тканью был в пределах от 0,4 до 0,5 мм (400–500 микрон). Планирование положения, антеверсии, инклинации и центра ротации индивидуального имплантата проводили, ориентируясь на противоположную интактную вертлужную впадину. Во всех случаях в качестве примерочных шаблонов интраоперационно использовали стерильную полноразмерную пластиковую модель индивидуального имплантата и костей таза оперируемой стороны (рис. 1).
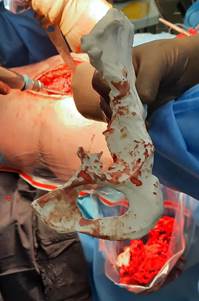
Рис. 1. Стерильная полноразмерная пластиковая модель индивидуального импланта костей таза оперируемой стороны
Хирургическая техника. Оперативное лечение, при котором проводили имплантацию индивидуальных конструкций, выполняли преимущественно из переднелатерального доступа.
Первым этапом производили удаление ранее установленной конструкции, тщательное выполнение дебридмента и пульс-лаваж раны растворами антисептика.
Следующим этапом кость в вертлужной области освобождали от рубцовых тканей для удовлетворительной визуализации, после чего проводили примерку тестового 3D-компонента и оценку соответствия поверхностей (рис. 2).
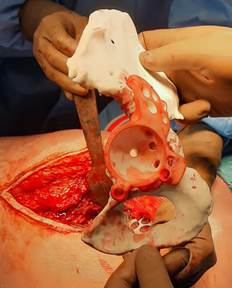
Рис. 2. Стерильная пластиковая модель индивидуального имплантата, используется для окончательной коррекции костного ложа под протез
Следует отметить, что индивидуальный компонент, подлежащий имплантации, не использовался в качестве примерочного шаблона, открывался из стерильной упаковки непосредственно перед имплантацией, в большинстве случаев окончательная имплантация проводилась с первого раза. Интраоперационно позиционирование индивидуального имплантата проводили путем примеркистерильной пластиковой модели имплантата к пластиковой модели и примерки модели в ране (рис. 3).
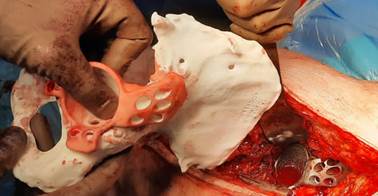
Рис. 3. Сравнение установки индивидуального имплантата в хирургической ране и на стерильной пластиковой модели костей таза интраоперационно
Отдельно стоит подчеркнуть, что на ранних этапах планирования конструкции необходимо четко обозначить направление, удобное для проведения винтов, и учитывать при этом не только анатомию пациента, но и особенности хирургического доступа.
Статистический анализ. Статистический анализ распределения шкал опросников Harris, ВАШ и SF36 (PH, MH) проверяли на нормальность критерием Шапиро–Уилка и F-критерием Фишера. Ввиду нарушения необходимых условий для проведения параметрических тестов применяли непараметрические непарный и парный U-критерии Манна–Уитни для межгруппового и внутригруппового сравнения соответственно, производили расчеты смещения распределений с построением 95%-ного доверительного интервала (95% ДИ) для смещения. Для сравнения осложнений использовали точный двусторонний критерий Фишера с расчетом отношения шансов и 95% ДИ. Проверку статистических гипотез проводили при критическом уровне значимости р=0,05, то есть различие считалось статистически значимым, если p<0,05. Статистические расчеты проводили в программе RStudio (версия 1.2.5001 – © 2009-2019 RStudio, Inc., USA, URL https://www.rstudio.com/) на языке R (версии 3.6.1, URL https://www.R-project.org/).
Результаты исследования и их обсуждение. Анализ полученных в данной работе результатов показал, что исследуемые группы статистически сопоставимы по полу, типу костного дефекта области вертлужной впадины, количеству проведенных оперативных лечений в анамнезе. Однако срок наблюдения в первой группе составил от 24 до 60 месяцев, тогда как во второй группе срок наблюдения составил от 18 до 48 месяцев; это связано с тем, что трехфланцевые имплантаты начали ставить раньше имплантатов без фланцев (табл. 1).
Таблица 1
Характеристика пациентов в исследуемых группах
|
Показатель |
Первая группа (n=30) |
Вторая группа (n=30) |
Всего |
|
|
Средний возраст, лет |
64,2±7,2 |
58,3±6,9 |
||
|
Пол: |
17 |
14 |
31 |
|
|
М |
||||
|
Ж |
13 |
16 |
29 |
|
|
Количество операций в анамнезе |
2,8±1,3 |
2,3±1,2 |
||
|
Тип дефекта |
12 |
21 |
33 |
|
|
IIIB |
||||
|
IIIB + pelvic discontinuity |
18 |
9 |
27 |
|
|
Причина ревизии: Асептическое расшатывание компонентов |
26 |
28 |
54 |
|
|
Второй этап лечения ИОХВ |
4 |
2 |
6 |
Отмечено, что количество пациентов с асептическим расшатыванием значительно превосходит число пациентов, которым был проведен второй этап лечения перипротезной инфекции, что связано с высокими рисками развития рецидива ППИ у данных пациентов.
Интраоперационные показатели приведены в таблице 2. Обращает на себя внимание тот факт, что у пациентов первой группы чаще проводили импакционную костную аллопластику вертлужной впадины, так как трехфланцевые имплантаты позволяют проводить значительную по объему алло-остеопластику в силу геометрических особенностей (рис. 4).
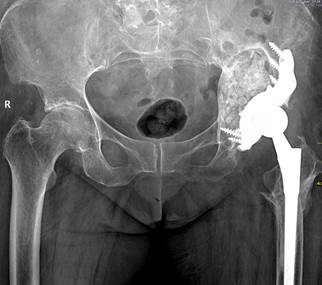
Рис. 4. Рентгенограмма костей таза в прямой проекции: замещенный эндопротезом левый тазобедренный сустав с использованием индивидуального трехфланцевого компонента с замещением дефекта вертлужной впадины аллокостным трансплантатом
Таблица 2
Интраоперационные показатели
|
Показатель |
Первая группа (n=30) |
Вторая группа (n=30) |
Всего |
||
|
Выполнение импакционной костной пластики |
Да |
25 |
9 |
34 |
|
|
Нет |
5 |
21 |
26 |
||
|
Время операции, мин |
132±32,1 |
112±27,3 |
|||
|
Интраоперационная кровопотеря, мл |
672±122,7 |
597±82,1 |
|||
|
Объем ревизионного вмешательства |
Парциальное |
19 |
21 |
40 |
|
|
Полное |
11 |
9 |
20 |
||
Следует отметить, что время операции в первой группе в среднем на 20,2 минуты больше, что связано с более частым проведением импакционной костной пластики, требующей больших временных затрат.
За все время наблюдения в послеоперационном периоде различные осложнения были выявлены у 14 (23,2%) пациентов в обеих исследуемых группах (табл. 3). Вывих бедренного компонента диагностировали в 2 (6,7%) случаях в первой группе и в 1 (3,3%) случае во второй группе, во всех случаях проведено открытое вправление с увеличением размера головки эндопротеза (рис. 5).
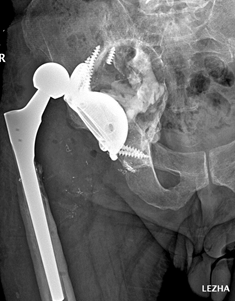
Рис. 5. Рентгенограмма костей таза в прямой проекции: замещенный эндопротезом правый тазобедренный сустав с применением индивидуального трехфланцевого компонента, вывих головки бедренного компонента
Ранняя глубокая перипротезная инфекция диагностирована у 2 (6,7%) пациентов первой группы и у 3 (10%) пациентов второй группы, во всех случаях было проведено лечение по методике дебридмента – DAIR (Debridment, Antibiotics, Implant Retension), рецидивов инфекционного процесса в отдаленном периоде выявлено не было.
Таблица 3
Послеоперационные осложнения в двух исследуемых группах
|
Осложнение |
Первая группа |
Вторая группа |
Всего |
|
n=30 |
n=30 |
n=60 |
|
|
Вывих бедренного компонента |
2 (6,7%) |
1 (3,3%) |
3 (5,0%) |
|
Перипротезная инфекция |
2 (6,7%) |
3 (10,0%) |
5 (8,2%) |
|
Расшатывание компонентов |
1 (3,3%) |
2 (6,7%) |
3 (5,0%) |
|
Нейропатия |
2(6,7%) |
1 (3,3%) |
3 (5,0%) |
|
Всего: |
7 (23,4%) |
7 (23,4%) |
14 (23,2%) |
Отдельно стоит отметить, что во второй группе расшатывание компонентов произошло у 2 (6,7%) пациентов, при этом в 1 случае данное осложнение выявлено в раннем послеоперационном периоде (на 5-е сутки после оперативного лечения), что, скорее всего, связано с дефектом планирования индивидуальной конструкции (рис. 6).
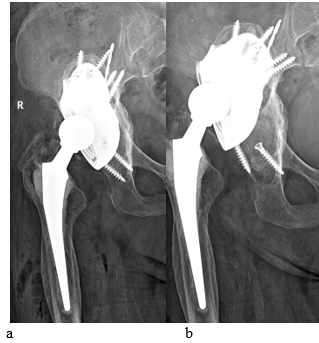
Рис. 6. Рентгенограмма костей таза в прямой проекции: а) замещенный правый тазобедренный сустав эндопротезом с применением индивидуального вертлужного компонента без фланцев (контрольная рентгенограмма сразу после оперативного лечения); b) расшатывание индивидуального имплантата без фланцев в раннем послеоперационном периоде (рентгенограмма выполнена на 5-е сутки после оперативного вмешательства)
Анализ опросника Harris Hip Score и оценка болевого синдрома по ВАШ до оперативного лечения и после ревизионного эндопротезирования с применением индивидуальных компонентов не показали статистически значимой разницы в первой и второй группе. Однако отмечаются значительное повышение функциональной активности пациента после оперативного лечения и значительное снижение болевого синдрома, что представлено в таблице 4.
Таблица 4
Оценка функционального и клинического результата по шкалам
|
Показатель |
Harris Hip Score |
ВАШ |
||
|
Группа |
До операции Me (Min; Max) |
После операции Me (Min; Max) |
До операции Me (Min; Max) |
После операции Me (Min; Max) |
|
Первая |
30 [22,4;37,1] |
71 [39,1;90,8] |
7,8 [6,9;8,9] |
1,3 [0,9;2,8] |
|
Вторая |
33 [30,9;38,3] |
69 [31,5;83,8] |
7 [5,9;8,8] |
1,3 [0,8;3,0] |
Рост числа случаев ревизионного эндопротезирования тазобедренного сустава с применением индивидуальных компонентов говорит о востребованности данной технологии в медицине в целом и в ортопедии в частности [7, 8]. Такой рост обусловил появление фактически новой специальности в медицине – хирург-инженер, поскольку корректное планирование дизайна индивидуального имплантата невозможно провести без одновременного привлечения оперирующего хирурга и инженера, способного грамотно работать с программным обеспечением.
В процессе планирования геометрической формы индивидуального компонента решается ряд важных задач, от которых зависит благополучный исход оперативного лечения: обеспечение надежной фиксации, максимальное сохранение интактной костной ткани, планирование возможности проведения алло-остеопластики [9]. Многие авторы, в том числе G.P. Goodman, Р.М. Тихилов с соавторами, отмечают, что индивидуальные трехфланцевые имплантаты более надежны в фиксации, однако позиционировать их интраоперационно сложнее – приходится делать расширенный доступ к тазобедренному суставу, необходимо визуализировать лонную и седалищную кость [10, 11]. А.Н. Коваленко с соавторами выявили, что только около 25% индивидуальных трехфланцевых имплантатов устанавливают в соответствии с предоперационным планированием. Это не значит, что оперативное лечение стоит считать неудачным, позицию вертлужного компонента всегда можно скорректировать за счет его цементирования в «ложе» индивидуального имплантата [11].
Необходимо отметить, что трехфланцевые компоненты позволяют провести значительную костную пластику, что имеет огромное значение для пациентов молодого возраста. В данной работе сочетание костной пластики и трехфланцевого имплантата проводилось в 25 случаях (83% пациентов), в то время как во второй группе, где использовали индивидуальные имплантаты без фланцев, костная пластика проводилась лишь в 5 случаях (7% пациентов).
О более надежной первичной фиксации индивидуальных трехфланцевых имплантатов говорят А.А. Корыткин с соавторами, отмечая выживаемость по Каплану–Мейеру 0,87, притом что выживаемость в контрольной группе, где использовались стандартные ревизионные конструкции, составила 0,71 [12]. Однако индивидуальные имплантаты без фланцев обладают одним значительным преимуществом – возможностью вариабельности их позиционирования интраоперационно, что облегчает их имплантацию и дает варианты проведения винтов. Однако нельзя не отметить, что расшатывание индивидуального имплантата в раннем послеоперационном периоде произошло единожды во второй группе, что говорит о неудовлетворительной первичной фиксации винтами.
Частота осложнений в общем как в первой, так и во второй группах составила 23,4% (у 7 из 30 пациентов), характер осложнений также идентичен, и статистически значимой разницы выявлено не было. Стоит отметить, что лишь в первой группе (трехфланцевые имплантаты) был зафиксирован рецидивирующий вывих, что связано с нейтральной версией индивидуального компонента. Однако данное осложнение было устранено установкой вертлужного компонента цементной фиксации в ложе индивидуального компонента с достаточной антеверсией (рис. 7 (а, b)).
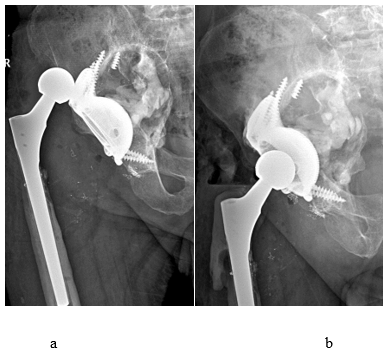
Рис. 7. Рентгенограмма костей таза в прямой проекции: а) замещенный эндопротезом правый тазобедренный сустав с применением индивидуального трехфланцевого компонента, вывих головки бедренного компонента; b) проведено открытое вправление вывиха головки эндопротеза правого тазобедренного сустава с установкой цементной чашки в ложе индивидуального компонента с достаточной антеверсией
Многие авторы в своих работах, в том числе A.E. Eltorai, M. Citak, отмечают улучшение результатов по шкале Harris Hip Score с 26 баллов до оперативного лечения до 78 и более баллов после операции с использованием индивидуальных имплантатов вертлужной впадины [6, 13]. В проведенном исследовании как в первой, так и во второй группах отмечалось увеличение баллов по шкале Harris Hip Score в среднем с 31,5±7,3 до 70±3,4, статистически значимых различий между первой и второй группами выявлено не было.
Результаты оценки болевого синдрома по шкале ВАШ в первой и второй группах также статистических значимых различий не имели и в среднем составили: до операции 7,4±2,3, после оперативного лечения 1,3±0,9.
Безусловно, индивидуальные конструкции имеют ряд недостатков, связанных, в первую очередь, с непростым производственным процессом, достаточно высокой стоимостью, сложностью в хирургической технике, однако в ряде случаев альтернатива просто отсутствует. Несмотря на то что M.S. Ibrahim с соавторами отмечают хорошие результаты при применении стандартных компонентов с пористым покрытием в сочетании с импакционной костной пластикой при ревизионном эндопротезировании тазобедренного сустава, данный метод невозможно использовать при дефектах IIIА и тяжелее [14].
Использование аугментов с танталовым покрытием показало высокую десятилетнюю выживаемость – до 92%, они действительно обладают значительными преимуществами, такими как универсальность, хорошая остеоинтеграция, относительно небольшая стоимость [15]. Однако у стандартных аугментов есть и значительные недостатки, которыми индивидуальные конструкции не обладают, например уменьшение интактной костной ткани, однополюсная ориентация винтов [16, 17].
Применение антипротрузионных колец является одним из методов выбора при лечении дефектов дна вертлужной впадины, однако полное отсутствие биологической фиксации данного типа имплантатов сильно ограничивает варианты их использования.
Указанные выше недостатки возможно компенсировать использованием индивидуальных конструкций, поскольку авторы самостоятельно задают геометрические параметры индивидуальной конструкции, полностью компенсируя дефект вертлужной впадины. Возможность задать размеры поры поверхности индивидуального имплантата, а также площадь покрытия пористой структурой обеспечивает надежную биологическую фиксацию.
Заключение. Анализируя структуру проведенного в Новосибирском НИИТО ревизионного эндопротезирования тазобедренного сустава с использованием индивидуальных имплантатов, необходимо отметить, что при проведении сложного первичного тотального эндопротезирования, а также при ревизионных вмешательствах чаще использовались трехфланцевые индивидуальные имплантаты. Это связано с тем, что трехфланцевые имплантаты позволяют выполнять объемную остеопластику, более надежны в первичной фиксации винтами, а при рисках нестабильности эндопротеза возможно использовать двойную мобильность. Однако статистически значимой разницы при анализе результатов применения различных типов индивидуальных имплантатов выявлено не было, что говорит о том, что оба типа имплантатов обеспечивают стабильную фиксацию и улучшение функции тазобедренного сустава в среднесрочном периоде. Имплантаты без фланцев более трудозатратны в изготовлении, и, по мнению авторов статьи, наиболее оптимально их применение при обширных неограниченных дефектах, возместить которые с помощью остеопластики не представляется возможным, и при этом также технически сложно достичь стабильной фиксации трехфланцевых имплантатов.
Библиографическая ссылка
Базлов В.А., Пронских А.А., Ефименко М.В., Харитонов К.Н., Павлов В.В. СРАВНИТЕЛЬНАЯ ОЦЕНКА КЛИНИЧЕСКОЙ ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ ИНДИВИДУАЛЬНЫХ ИМПЛАНТАТОВ С ТРЕМЯ ФЛАНЦАМИ И БЕЗ ФЛАНЦЕВ ПРИ РЕВИЗИОННОМ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА // Современные проблемы науки и образования. 2025. № 2. ;URL: https://science-education.ru/en/article/view?id=34038 (дата обращения: 07.06.2026).
DOI: https://doi.org/10.17513/spno.34038



