Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
COVID-19 AND MULTIPLE SCLEROSIS: A STUDY OF DISEASE COURSE AND LONG COVID
Введение
Пандемия коронавирусной инфекции (COVID-19) значительно повлияла на лечение пациентов с рассеянным склерозом (РС), во многом за счет ограниченного доступа к медицинским учреждениям. Большое количество данных с начала пандемии указывает на то, что у пациентов с РС тяжесть течения COVID-19 в первую очередь определяется возрастом, сопутствующими заболеваниями и степенью инвалидизации, тогда как сам по себе РС не связан с повышенным риском тяжелого течения COVID-19 [1; 2]. Отмечается повышенный риск обострений РС в связи с инфекцией, вызванной коронавирусом тяжелого острого респираторного синдрома‑2 (SARS-CoV2) [3]. В то же время, по данным другого исследования, не было выявлено усиления тяжести симптомов РС и инвалидизации после COVID-19 [4].
Постковидным синдромом считаются последствия инфекции COVID-19, сохраняющиеся после выздоровления месяц и более. Однако у пациентов с РС не проводилось длительных исследований по изучению симптомов постковидного синдрома. По результатам одного из исследований, у 30% пациентов с РС симптомы сохраняются около месяца и у 12% около 3 месяцев и включают желудочно-кишечные симптомы, симптомы верхних и нижних дыхательных путей, изменения обоняния или вкуса, головную боль, боли в мышцах и усталость [5].
Постоянно растущее количество данных о COVID-19 у пациентов с РС приводит к противоречивым результатам, а данных о течении COVID-19 в российской популяции больных РС опубликовано недостаточно. В большинстве исследований наблюдается неоднородность используемых шкал оценки результатов, различные критерии и инструменты диагностики инфекции, так, одни исследователи учитывали только подтвержденные случаи инфекции, а другие предполагаемые. В основном используются данные, основанные на самоотчетах пациентов, что может искажать полученные результаты и выводы. Также существуют данные о том, что в период доминирования субварианта SARS-CoV-2 Omicron (с декабря 2021) у большинства пациентов с РС развивается легкое течение COVID-19 [6]. Поэтому данные о течении COVID-19, полученные в начале пандемии, могут быть неактуальными на текущий момент времени. Хотя количество еженедельно регистрируемых случаев COVID-19 и смертей достигло минимальных показателей с начала пандемии, миллионы людей продолжают повторно заражаться SARS-CoV-2 (ВОЗ, 2023).
Цель исследования – анализ течения COVID-19 и ее последствий у пациентов с рассеянным склерозом, в том числе по данным магнитно-резонансной морфометрии (МР-морфометрия).
Материалы и методы. Всего в исследовании приняли участие 143 человека. Участвовали 53 пациента с РС, которые перенесли инфекцию COVID-19 в период с января 2022 г. по ноябрь 2023 г., 25 пациентов с РС, не болевших COVID-19, а также 65 здоровых добровольцев без неврологических заболеваний, перенесших COVID-19. Средний возраст пациентов статистически значимо не отличался во всех исследуемых группах и составил 39,21±10,95 года.
Диагноз COVID-19 во всех случаях подтверждался с помощью теста полимеразной цепной реакции на SARS-CoV-2 или обнаружением не поствакцинальных антител в сыворотке крови. Обследование всех пациентов осуществлялось через 5,78±3,7 месяца после перенесенной инфекции. В группу пациентов с РС, не болевших COVID-19, включались пациенты с отсутствием антител к вирусу. Через 11,96±2,4 месяца после инфекции аналогичное обследование прошли 33 пациента из группы с РС.
Во всех группах проводился неврологический осмотр, собирались данные анамнеза и сведения о перенесенной инфекции COVID-19, тестирование с использованием нейропсихологических шкал и тестов оценки тревоги, депрессии, апатии, сонливости, усталости и качества жизни. В группах пациентов с РС оценивался статус инвалидизации пациента по расширенной шкале (EDSS), 25-футовый тест ходьбы, тест девяти колышков и отверстий и тест на сопоставление символов и цифр.
Пациентам с РС также выполнялась МР-морфометрия головного мозга (19 пациентам после инфекции и 15 без инфекции) на высокопольном аппарате Siemens Magnetom Trio A Tim с величиной магнитной индукции 3,0 Тесла. Помимо стандартных импульсных последовательностей T2-ВИ и FLAIR, использовались последовательности T2 blade, T2 tirm и MPRAGE. Обработка полученных данных проводилась в программе VolumeBrain. Исследование одобрено этическим комитетом ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России (№2003-22 от 21.03.2022).
Проводилась статистическая обработка данных с использованием методов параметрического и непараметрического анализа с использованием программного обеспечения Graphpad Prism 9. Применялась описательная статистика, включающая критерии согласия, которые проверяли гипотезы о нормальном распределении генеральной совокупности, описание количественных показателей с расчетом выборочных средних, стандартных отклонений, медианы и квартилей, а также указание абсолютных значений и процентных долей для качественных показателей. Дополнительно были проверены гипотезы о равенстве средних значений выборок с помощью U-критерия и t-теста, а для сравнения номинальных данных - отношение шансов и критерий хи-квадрат. Статистически значимыми различия считались при уровне статистической значимости p<0,05.
Результаты исследования и их обсуждение. У пациентов с РС, перенесших COVID-19, чаще всего наблюдалось ремиттирующее течение заболевания (32 чел., 60,4%), было 6 пациентов (11,3%) с первично прогрессирующим течением (ППРС), 3 пациента (5,7%) с вторично прогрессирующим течением (ВПРС) без обострений, 6 пациентов с ВПРС с обострениями (11,3%) и 6 пациентов с радиологически изолированным синдромом (РИС). В группе сравнения пациентов с РС, не болевших инфекцией, распределение типов течения РС статистически значимо не отличалось от основной группы (p>0,05), также превалировало ремиттирующее течение (15 чел., 60%), ППРС наблюдалось у 3 пациентов (12%), ВПРС без обострений у 3 (12%), ВПРС с обострениями у 3 (12%), РИС у 1 (4%).
Медиана балла EDSS составила 2 [1,5;4,5] у пациентов с РС после COVID-19 и 3,5 [2;5,2] у пациентов с РС, не болевших инфекцией (р=0,034). То есть более низкий балл EDSS повышал вероятность заражения вирусом SARS-CoV-2. Возможно, что пациенты с низким баллом EDSS (≤3) более социально активны, что увеличивает их контакты с потенциальными носителями SARS-CoV-2 и риск заражения. По 25-футовому тесту ходьбы и тесту на сопоставление символов и цифр у пациентов с РС значимых различий не было выявлено (p>0,568), за исключением теста 9 колышков и отверстий правой рукой. Так у пациентов с РС, болевших COVID-19, время на выполнение теста с колышками правой рукой было 23,84±5,44 сек., у пациентов, не болевших инфекцией - 27,70±9,17 сек. (p=0,023).
COVID-19 пациенты с РС переносили в бессимптомной (5 чел., 9,4%), легкой (39 чел., 73,6%) и среднетяжелой (9 чел., 17%) формах. Здоровые добровольцы болели в бессимптомной (1 чел., 1,5%), легкой (56 чел., 86,2%), среднетяжелой (9 чел., 10,8%) и тяжелой (1 чел., 1,5%) формах. Среди симптомов в остром периоде инфекции у пациентов с РС реже встречались головные боли (37,7% против 63,1% у здоровых добровольцев, р=0,009), ухудшение памяти (18,9% против 36,9%, р=0,041), одышка (15,1% против 32,3%, р=0,033) и боли в грудной клетке (7,5% против 21,5%, р=0,042). Однако чаще в остром периоде инфекции пациентов РС беспокоили нарушения вкуса (агевзия и искажение вкусов), 30,2% жаловались на данный симптом, у здоровых добровольцев только 13,8% испытывали данные нарушения (р=0,041).
Пациенты с РС были разделены на 2 группы по степени тяжести инфекции – легкую (n=39) и среднетяжелую (n=9). Балл EDSS не влиял на тяжесть инфекции, различий между пациентами с легким течением 2,0 [1,5;3,5] и среднетяжелым течением 2,0 [0,75;5,5] не было выявлено (p=0,984). По продолжительности заболевания группы также не отличались: 5 [0,835;14] лет в группе с легким течением и 5 [1;12] лет в группе с тяжелым (р=0,78). Средний возраст в группе с легким течением составил 39,08±10,91 года, а в группе со среднетяжелым 37,78 ±9,922 года (р=0,745). Пациентов с прогрессирующим течением при легкой тяжести было 8 чел. (20,5%), а при среднетяжелой 3 чел. (33,3%, р=0,41). Индекс массы тела при легкой степени тяжести составил 23,40±4,264, а при среднетяжелой 25,71±5,159 (р=0,17). Наличие сопутствующих заболеваний также показало значимых отличий между группами, при легком течении сопутствующие заболевания были диагностированы у n=5, 55,5%, при среднетяжелом течении у n=13, 33,3%, р=0,215. Препараты, изменяющие течение РС (ПИТРС) принимали 12 чел. (30,8%) в группе легкого течения COVID-19 и 3 чел. (33,3%) в группе среднетяжелого течения (р=0,882). Таким образом, не удалось выявить значимых факторов среднетяжелого течения у пациентов с РС в данной выборке. Хотя, по данным более крупных исследований, факторами риска среднетяжелого течения могут быть ПИТРС, в частности окрелизумаб, а также общесоматические факторы. Окрелизумаб, который связывают с более тяжелым течением COVID-19, за 2 месяца до заболевания принимали 4 пациента (7,5%), однако этот препарат также применяли 3 пациента (12%) из группы, не болевшей инфекцией. Также анализировалась группа пациентов, перенесших аутологичную трансплантацию гемопоэтических стволовых клеток. Из 10 пациентов 5 человек перенесли инфекцию COVID-19, но 5 человек инфекцией не болели. То есть перенесенная процедура не повышала риск инфицирования SARS-CoV-2. По результатам других исследователей, у 36% пациентов был COVID-19 легкой или средней степени после процедуры трансплантации [7].
Результаты МР-морфометрии показали, что разницы в объемных показателях различных областей головного мозга у пациентов с РС после инфекции и без инфекции не наблюдается (рис.).
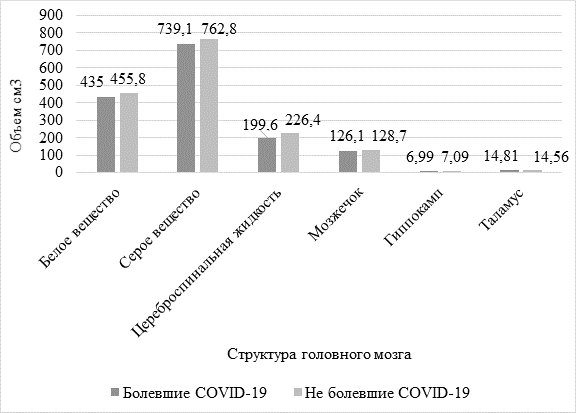
Объемные показатели головного мозга у пациентов с рассеянным склерозом (p>0,05)
Для выявления симптомов постковидного синдрома использовались нейропсихологические шкалы и опросники у всех обследуемых пациентов (табл.).
Результаты нейропсихологического тестирования у пациентов с рассеянным склерозом и неврологически здоровых добровольцев спустя 6 месяцев после COVID-19
|
Симптомы |
Пациенты РС, перенесшие инфекцию (n=53) |
Пациенты РС, не болевшие инфекцией (n=25) |
Здоровые добровольцы, перенесшие инфекцию (n=65) |
р |
|
n (%) |
n (%) |
n (%) |
||
|
Нарушения памяти |
20 (37,7) |
9 (36) |
30 (46,2) |
0,358 |
|
Головные боли |
4 (7,5) |
2 (9,52) |
3 (9,09) |
0,503 |
|
Нарушения сна |
4 (7,5) |
8 (32) |
17 (26,2) |
0,014 |
|
Потеря/искажение обоняния и вкуса |
6 (11,32) |
0 (0) |
6 (9,23) |
0,709 |
|
Тревога |
11 (20,8) |
9 (36) |
30 (46,2) |
0,006 |
|
Депрессия |
7 (13,2) |
20 (30,8) |
2 (8) |
0,028 |
|
Апатия |
10 (18,9) |
25 (38,5) |
7 (33,3) |
0,026 |
|
Усталость |
25 (45,3) |
40 (61,5) |
15 (60) |
0,006 |
|
Шкалы и опросники |
M ± σ |
M ± σ |
M ± σ |
p |
|
HADS тревога |
6,51±3,17 |
6,08±3,13 |
7,57±3,87 |
0,223 |
|
HADS депрессия |
4,47±2,55 |
4,46±2,45 |
5,8±3,69 |
0,042 |
|
MoCA |
27,57±2,53 |
27,57±2,531 |
25,71±4,939 |
0,176 |
|
FIS |
36,98±21,78 |
47,28±33,46 |
56,06±31,32 |
0,002 |
|
EQ-5D |
8,57±1,76 |
9,71±1,6 |
8,95±2,12 |
0,055 |
|
SAS |
9,15±4,28 |
8,4±12,03 |
12,4±6,64 |
0,019 |
|
ESS |
5,09±2,89 |
4,88±3,71 |
7,99±4,78 |
0,0002 |
Примечания: РС – рассеянный склероз, ЕQ-5D - опросник качества жизни, ESS - шкала дневной сонливости, FIS - шкала влияния усталости, HADS - госпитальная шкала тревоги и депрессии, MoCA- Монреальская шкала оценки когнитивных функций, р - уровень статистической значимости, SAS - шкала апатии.
Нарушения сна, тревожность, депрессия, апатия и усталость чаще встречались у здоровых лиц после перенесенного COVID-19, чем у пациентов с РС. Это может объясняться тем, что симптомы постковидного синдрома пациенты связывают с проявлениями основного заболевания. Пациенты с РС могут адаптироваться к постоянному присутствию этих симптомов и больше беспокоятся об очевидных нарушениях ходьбы и координации движений. Такие же результаты были показаны в исследовании, проведенном ранее с меньшим количеством пациентов [8].
В течение шести месяцев после инфекции 4 пациента (7,5%) сообщили об обострениях РС, которые потребовали медикаментозного лечения. В течение трех месяцев после перенесенного COVID-19 у одного пациента (1,89%) при помощи нейровизуализации были выявлены новые очаги с накоплением контраста. Обострения наблюдались у 12 пациентов с РС (22,64%) после инфекции и у 9 пациентов с РС (36%), не болевших COVID-19 (р=0,215). Увеличение балла EDSS было зарегистрировано у 17 пациентов с РС (32,08%) после COVID-19 и у 8 пациентов (32%) группы пациентов с РС без COVID-19 (p= 0,995). Через 12 месяцев после перенесенной инфекции об обострениях сообщили 2 пациента (6,06%) с РС. Активность заболевания по данным магнитно-резонансной томографии наблюдалась у 3 пациентов (9,09%). У двух пациентов (3,8%) спустя 16 месяцев после перенесённого COVID-19 было зафиксировано изменение типа течения РС, у одного пациента переход из РИС в ремиттирующее течение и у другого пациента переход ремиттирующего течения в ВПРС с обострениями. Статистически значимого изменения балла EDSS не наблюдалось, медиана спустя 6 месяцев после COVID-19 составила 2 [1,5;4,5] и через 13 месяцев - 2,5 [1,5;5,2], р=0,54.
Также пациенты с РС, перенесшие COVID-19, были повторно протестированы по нейропсихологическим шкалам и опросникам. Наблюдалось улучшение когнитивных функций по шкале MoCA (p=0,003) и качества жизни по опроснику EQ-5D (p=0,046) через 12 месяцев после инфекции, однако 7 пациентов (21%) отмечали не полный регресс симптомов постковидного синдрома.
Заключение
У большей части пациентов с РС течение инфекции COVID-19 с января 2022 года по ноябрь 2023 года было легким, а среди симптомов в остром периоде чаще наблюдались нарушения вкуса, чем у здоровых добровольцев без неврологических заболеваний. Частота проявлений постковидного синдрома была не выше, чем у здоровых лиц, а нарушения сна, тревога, депрессия и апатия встречались реже у пациентов с РС. Не выявлено значимых различий по количеству обострений и баллу инвалидизации, а также в объемных показателях головного мозга по данным МР-морфометрии у пациентов с РС, болевших и не болевших COVID-19. Таким образом, COVID-19 не оказал значимого влияния на течение РС в краткосрочной перспективе.
Библиографическая ссылка
Малько В.А., Бисага Г.Н. COVID-19 И РАССЕЯННЫЙ СКЛЕРОЗ: ИССЛЕДОВАНИЕ ТЕЧЕНИЯ БОЛЕЗНИ И ПОСТКОВИДНОГО СИНДРОМА // Современные проблемы науки и образования. 2025. № 1. ;URL: https://science-education.ru/en/article/view?id=33905 (дата обращения: 01.05.2026).
DOI: https://doi.org/10.17513/spno.33905



