Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RADIOFREQUENCY DENERVATION OF THE MEDIAL CALCANEAL NERVE IN CHRONIC HEEL PAIN: A SMALL SERIES OF OBSERVATIONS
Введение
Плантарный фасциит (ПФ) – это заболевание опорно-двигательного аппарата, поражающее в первую очередь место прикрепления плантарной фасции к пяточной кости. Оно является наиболее частой причиной хронической боли в пяточной области (ХБПО) у взрослых, поражая как молодых активных пациентов, так и пожилых людей. По данным исследований, ПФ встречается у 0,5–10% населения, чаще возникает у людей старше 40 лет, а также у людей с избыточной массой тела, ведущих малоподвижный образ жизни, людей с уплощением стоп или чрезмерной нагрузкой на стопы (например, у спортсменов и военнослужащих). Кроме того, ПФ может развиваться у женщин в период беременности или после родов. Согласно статистическим данным, около 10% пациентов на территории России с заболеваниями опорно-двигательного аппарата, обращающихся за помощью, составляют лица с «пяточной болью» [1].
Наиболее распространенным клиническим проявлением данного заболевания является ноющая подошвенная боль в области пятки, которая усиливается при первом шаге утром или после длительного периода отдыха [2].
Патогенез ПФ малоизучен. Роль хронической травматизации плантарной фасции до сих пор обсуждается исследователями в области травматологии и ортопедии [3]. В частности, в современной литературе можно встретить данные о том, что продольное плоскостопие, а также измененная биомеханика при деформациях нижних конечностей создают условия для чрезмерного растяжения плантарной фасции, вызывая микроскопические разрывы и ее хроническое воспаление. Однако гистологические данные не подтверждают эту концепцию.
Представления о формировании «пяточных шпор» и асептического воспаления в месте прикрепления плантарной фасции противоречивы. По мнению ряда авторов, формирование остеофитов в пяточной области является результатом локального асептического воспаления с последующим реактивным остеобластическим процессом [4]. По другим наблюдениям, воспалительные процессы редко наблюдаются при хроническом плантарном фасциите [5].
Вопреки мнению о «воспалительной теории» происхождения ХБПО, некоторые авторы придерживаются теории «дегенеративных нарушений». Результаты гистологических исследований, полученных при хирургическом лечении пяточной шпоры, проведенном по поводу хронического ПФ, показали наличие миксоидной дегенерации с фрагментацией и дегенерацией подошвенной фасции, а также эктазию сосудов костного мозга. Представленные результаты морфологического исследования свидетельствуют в пользу формирования при ХБПО дегенеративного фасциоза без воспалительной реакции [6, 7].
В научной литературе существует еще один термин, который описывает болевой синдром в пяточной области, – «плантарная фасциопатия». По мнению авторов, данный термин отображает и включает в себя совокупность дегенеративных и воспалительных изменений в месте прикрепления плантарной фасции к пяточной кости [8]. В отдаленном периоде в пяточной области может формироваться костный вырост, именуемый в литературе «пяточная шпора». Однако в исследовании, проведенном Воньонгом и иными (2023), было доказано отсутствие прямой взаимосвязи болевого синдрома в пяточной области с остеофитом пяточной кости [9]. Таким образом, можно сделать вывод об отсутствии корреляции между наличием остеофита в области пяточного бугра и степенью выраженности болевого синдрома.
К факторам риска, приводящим к плантарному фасцииту, можно отнести следующие состояния, представленные в таблице 1.
Таблица 1
Факторы риска формирования ПФ
|
Фактор риска |
Литературный источник |
|
Ожирение |
9, 10 |
|
Возраст |
11 |
|
Контрактура икроножно-камбаловидного комплекса |
12, 13 |
Ожирение. В систематическом обзоре Баттерворт и иные [10] сообщили, что повышенный ИМТ был тесно связан с хронической подошвенной болью в пяточной области у лиц, не занимающихся спортом. Подобный результат был получен Вализаде и иными [11]. В этом исследовании было показано, что высокий ИМТ является основным фактором риска рецидива хронической подошвенной боли в пяточной области.
Влияние возраста. Лапидус и Гвидотти (1965) выявили наибольшую встречаемость плантарного фасции в возрастном интервале от 50 до 59 лет. Изменение походки у лиц пожилого возраста также является фактором, способствующим увеличению частоты развития ХБПО. По-видимому, это связано с особенностями ходьбы пожилых людей – перераспределением нагрузки на стопу при деформациях нижних конечностей, уменьшением длины шага, сокращением времени контакта пятки и середины стопы и, как следствие, увеличением относительного количества шагов [12]. В этом же исследовании выявлена корреляция между увеличением частоты встречаемости и размерами «пяточных шпор» с увеличением возраста пациентов с ПФ.
Контрактура икроножно-камбаловидного комплекса. По мнению некоторых авторов, снижение тыльного сгибания голеностопного сустава, ожирение и нагрузка, связанная с работой, по-видимому, являются независимыми факторами риска развития подошвенного фасциита. Ограничение тыльного сгибания голеностопного сустава обычно связано с подошвенным фасциитом [13]. Риск развития ПФ возрастает по мере уменьшения амплитуды тыльного сгибания голеностопного сустава [14].
Лечение ПФ. В настоящее время существует несколько подходов к лечению ПФ: консервативное и хирургическое лечение. Консервативное лечение представлено методами мануальной терапии, физиотерапии, проведением ортезирования и др. По сути, эти методы воздействуют на патогенез заболевания и способствуют снижению нагрузки на стопу и пяточную кость [15, 16].
К хирургическим методикам прибегают чаще всего при неэффективности консервативных методов лечения [17]. Они включают в себя открытую или эндоскопическую фасциотомию, подкожное удаление экзостоза мини-доступом под контролем электронно-оптического преобразователя, релиз подошвенной фасции с экзостозэктомией, биполярную радиочастотную микротенотомию [18].
Одним из вариантов хирургического лечения ПФ является методика радиочастотной денервации (абляции) (РЧД). Метод радиочастотной деструкции основан на эффекте выделения тепловой энергии при прохождении через биологические ткани токов ультравысокой частоты для индуцирования коагуляционного некроза в ткани-мишени. Электрод, подключенный к генератору тока высокой частоты, подводят к анатомической области, в которой планируется произвести деструкцию, через изолированную канюлю [19, с. 71]. Итогом РЧД является блокирование формирования болевого сигнала путем разрушения нервных окончаний области, отвечающей за формирование болевого синдрома.
Анатомические особенности при проведении РЧД при ПФ. Болевой синдром в подошвенно-пяточной области является результатом афферентной импульсации. Иннервация подошвенной области стопы обеспечивается благодаря смешанным и чувствительным нервам (табл. 2).
Таблица 2
Иннервация подошвенной области стопы и возможности проведения радиочастотной денервации
|
Название нерва |
Тип нерва |
Иннервация |
Возможность проведения радиочастотной денервации |
|
Латеральный дорзальный кожный нерв (ветвь n. Suralis) |
Чувствительный |
Заднелатеральный край подошвенной поверхности стопы |
+ |
|
Икроножный нерв |
Чувствительный |
Область медиальной лодыжки |
+ |
|
Латеральный подошвенный нерв |
Смешанный |
Кожа и мышцы латеральной поверхности стопы, пятый и половина четвертого пальцев |
– |
|
Медиальный подошвенный нерв |
Смешанный |
Кожа и мышцы медиальной поверхности стопы, короткий сгибатель большого пальца стопы, короткий сгибатель пальцев, мышца, отводящая большой палец стопы |
– |
|
Медиальный пяточный нерв |
Чувствительный |
Пяточная область стопы |
+ |
Цель исследования. Представить отдаленные результаты хирургического лечения хронического плантарного фасциита, рефрактерного к консервативной терапии, с помощью радиочастотной денервации.
Материалы и методы исследования
Исследование моноцентровое, проспективное. В малую серию включены 5 пациентов с плантарным фасциитом, оперированных в СПБ НИИФ в период с 2023 по 2024 гг. Ближайшие и отдаленные результаты лечения оценивались с помощью шкалы Американского общества хирургов стопы (AOFAS) [20], а также визуальной аналоговой шкалы боли (ВАШ) [21]. Катамнез прослежен не менее 12 месяцев.
Клиническая характеристика пациентов, включенных в исследование, представлена в таблице 3.
Таблица 3
Характеристика пациентов, включенных в исследование
|
№ |
Возраст, лет |
Давность заболевания |
ВАШ |
AOFAS |
|
1 |
58 |
3 года |
8 |
30 |
|
2 |
54 |
12 месяцев |
6 |
55 |
|
3 |
45 |
5 лет |
8 |
35 |
|
4 |
49 |
2 года |
7 |
50 |
|
5 |
53 |
3 года |
8 |
60 |
Хирургическая техника. Всем пациентам выполнена радиочастотная термоабляция при динамическом ультразвуковом контроле. Радиочастотная денервация (генератор радиочастот CoATherm AK-A304) проводилась 2 периодами по 2 минуты при температуре 75°C.При проведении процедуры удалось избежать повреждения подошвенных нервов и нижнего пяточного нерва, а также не допустить размещения иглы слишком близко к коже или мышце. В целях пролонгированного обезболивания и уменьшения воспалительной реакции после денервации вводилось Sol. Bupivacaini 0,5% – 0,5 ml и 1 мл дексаметазона (4мг). После выписки пациента в течение 3 дней проводится локальная гипотермия 4 раза в день.
Для иллюстрации авторы приводят описание клинического случая. Пациентка Ш., 35лет, обратилась в ФГБУ НИИФ за медицинской помощью 12.05.2023 г. с жалобами на постоянную ноющую боль в пяточной области справа (ВАШ 8 баллов), которая беспокоила ее около 1,5 лет. Боли появились на фоне полного благополучия, травму в анамнезе отрицает. По результатам рентгенограмм стопы в двух проекциях определялся экзостоз в области пяточного бугра. Пациентка неоднократно лечилась консервативно (ударно-волновая терапия, физиотерапевтическое лечение, инъекции кортикостероидов в область экзостоза, ношение индивидуальных ортопедических стелек) – с кратковременным положительным эффектом.
При локальном осмотре: нейроциркуляторных расстройств в правой нижней конечности не выявлено. Кожные покровы в области правой стопы не повреждены. При тыльной флексии большого пальца боли в пяточной области усиливаются. Пальпация медиальной пяточной области в проекции места прикрепления плантарной фасции умеренно болезненна.
13.05.2023 г. под местной анестезией Sol. Bupivacaini 0,5% – 0,5 ml выполнена операция: РЧД медиальной пяточной ветви большеберцового нерва под УЗ-навигацией. Во время операции с помощью динамической УЗ-навигации была определена точка ввода электрода. С помощью иглы G25 вокруг нерва, проксимальнее предполагаемого места денервации, используя минимальный объем для уменьшения эффекта теплоотвода.5-сантиметровую иглу с 5-миллиметровым активным наконечником расположили рядом с медиальной пяточной ветвью большеберцового нерва (на 1 см от места отхождения от большеберцового нерва ввиду потенциального отхождения дополнительных веточек медиального пяточного нерва более дистально) под прямым ультразвуковым контролем (схема прохождения медиального пяточного нерва показана на рисунке).
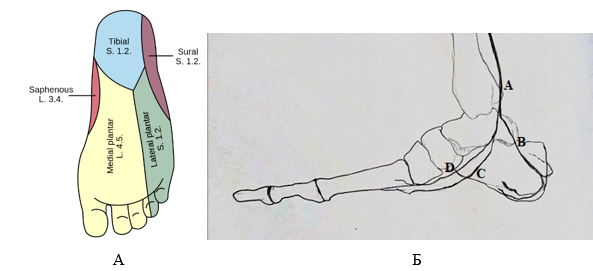
Схема иннервации подошвенной поверхности стопы (А) и прохождение нервных волокон в сагиттальной проекции (Б) стопы. Обозначения схемы Б: A – большеберцовый нерв, B – медиальный пяточный нерв, C – латеральный подошвенный нерв, D – медиальный подошвенный нерв
Послеоперационный период протекал без особенностей. Пациентка выписана на 2-е сутки после операции. В послеоперационном периоде иммобилизация не выполнялась. После выписки в течение 3 дней проводилась локальная гипотермия 4 раза в день, пациентка принимала внутрь таблетированные НПВС. Срок временной нетрудоспособности составил 3 дня, после чего пациентка приступила к привычной работе. Пациентка осмотрена через 12 месяцев после операции. Жалоб не предъявляла. Болевой синдром купирован полностью (ВАШ до операции – 8 баллов, после операции – 0 баллов).
Рандомизированные и метацентровые исследования свидетельствуют о том, что метод чрескожной радиочастотной абляции позволяет сократить время операции и улучшить результаты послеоперационного восстановления пациента [22]. Однако в настоящее время не существует стандартных рекомендаций по хирургическому лечению ПФ.
В ходе исследования проведена оценка болевого синдрома у 5 пациентов после проведенного вмешательства (через 12 месяцев). Средний возраст пациентов составил 55±9 лет. Анализ ближайших и отдаленных результатов РЧД по шкалам ВАШ и AOFAS свидетельствует об отсутствии рецидива болевого синдрома в 5 случаях. Послеоперационные осложнения не были отмечены. Послеоперационный осмотр пациентов осуществлен спустя 12 месяцев после проведенного хирургического вмешательства.
Таким образом, РЧД медиального пяточного нерва стопы при динамическом ультразвуковом контроле является потенциально более безопасной процедурой относительно других более травматичных методик, которые характеризуются частыми осложнениями. Мини-инвазивная хирургия все еще остается направлением, потенциалы которого не реализованы в полной мере из-за технической сложности операции и (пока еще) малого опыта в этой области. Однако минимально инвазивные методы дают результаты, сопоставимые с результатами при открытых вмешательствах, однако не имеют такого множества потенциальных осложнений. Очевидна необходимость дальнейшего развития указанного направления в условиях общей тенденции в хирургии к минимальной инвазивности [23].
Заключение
Патогенез плантарного фасциита является малоизученным в данный момент. Консервативные подходы к лечению ПФ не всегда являются эффективными, и в таких случаях рекомендуется прибегать к хирургическим методам. Определенные сложности вызывает выбор метода хирургического лечения ПФ ввиду множества потенциальных осложнений. Результаты проведенной научно-исследовательской работы указывают на то, что проводимая РЧД по предложенной авторами оригинальной методике позволяет обеспечить значительное облегчение болевого синдрома у пациентов с рефрактерным к консервативной терапии болевым синдромом, связанным с плантарным фасциитом.
Библиографическая ссылка
Агафонов Д.Г., Айрапетов Г.А., Сердобинцев М.С., Ханмурадов Р.А., Джериев М.А. РАДИОЧАСТОТНАЯ ДЕНЕРВАЦИЯ МЕДИАЛЬНОГО ПЯТОЧНОГО НЕРВА ПРИ ХРОНИЧЕСКОЙ БОЛИ В ПЯТОЧНОЙ ОБЛАСТИ: МАЛАЯ СЕРИЯ НАБЛЮДЕНИЙ // Современные проблемы науки и образования. 2024. № 6. ;URL: https://science-education.ru/en/article/view?id=33869 (дата обращения: 10.05.2026).
DOI: https://doi.org/10.17513/spno.33869



