Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
COMBINED SURGERY OF STRABISMUS DUE TO HYPOPLASIA OF THE INFERIOR RECTUS MUSCLE
Введение. Косоглазие — тяжелый функциональный и косметический дефект органа зрения, при котором один глаз отклоняется от общей точки фиксации. Хирургическое лечение косоглазия у детей направлено на достижение ровного положения зрительных осей и восстановление бинокулярных функций, у взрослых — на устранение косметического дефекта, улучшение качества жизни, восстановление нормального зрительного контакта, повышение уровня самооценки, уверенности в себе, отсутствие необходимости маскировать косоглазие, повышение возможности трудоустройства, улучшение межличностных, социальных отношений.
Хирургическое лечение косоглазия представлено большим разнообразием вариантов усиления и ослабления действия глазодвигательных мышц. Хотя глазодвигательные мышцы имеют относительно постоянную морфологию, на практике хирург сталкивается порой с казуистическими случаями отсутствия или недоразвития мышц. Анатомическая изменчивость чаще всего касается метрических параметров: длины, ширины и толщины мышцы и сухожилия [1]. Аномалия развития глазодвигательных мышц достаточно редкая патология, встречающаяся при врожденном косоглазии. В литературе описаны случаи отклонений от нормального строения — экстраокулярные мышцы могут быть недоразвитыми, дублироваться [2-4] или даже отсутствовать [5] на одном или двух глазах. Также представлены случаи с гипертропией в результате отсутствия нижних прямых мышц [5, 6]. Возможна наследственная семейная аплазия нижних прямых мышц. Известны случаи наблюдения пациентов с аномалией глазодвигательных мышц при перинатальном поражении центральной нервной системы [7]. Гипоплазия экстраокулярных мышц встречается при синдроме Аксенфельда-Ригера и обусловлена нарушением дифференциации мезодермального комплекса [8]. Возможно сочетание дубликатуры нижних прямых мышц с аплазией нижних прямых мышц [9]. Авторами P.Sharma, S.Chaurasia, A.Rasal сообщается о высокой частоте мышечных аномалий при врожденном косоглазии и девиации с вертикальным компонентом [10]. Частота врожденных аномалий экстраокулярных мышц может увеличиваться при черепно-лицевых дизостозах.
Резюмируя изложенное можно заключить, что врожденное отсутствие одной или нескольких экстраокулярных мышц является достаточно редкой, полиэтиологичной, патологией.
Наиболее известными способами хирургического лечения описанной патологии являются способы операций транспозиции прямых мышц, меняющими направление действия мышцы, применяемые при паралитическом косоглазии, когда функция парализованной мышцы значительно нарушена, что может быть сравнимо с нарушением функции при гипоплазии или отсутствии мышцы.
Основные методы из существующего множества методик операций транспозиции глазодвигательных прямых мышц подразделяются на 2 основные группы: операции с расщеплением мышцы и операции по перемещению всего мышечного сухожилия, целиком.
Среди методик операции транспозиции прямых мышц с расщеплением мышцы можно выделить операцию, предложенную Hummelsheim и ее модификации [11], а также способ лечения вторичного косоглазия, предложенный Пузыревским К.Г., Анциферовой Н.Г. (патент РФ 2407492, 2010 г.) [12].
При коррекции вертикальной девиации вышеуказанными способами можно откорригировать девиацию в прямой позиции взора у пациентов с ранее выполненной рецессией вертикальной мышцы — до 25 призменных диоптрий (ПД), у пациентов, без рецессии вертикальной прямой мышцы, — до 10 ПД.
Фиксируемыми недостатками способов транспозиции прямых мышц с расщеплением мышц является неудовлетворенность пациентов результатом операции в отдаленном послеоперационном периоде в связи с возобновлением ограничения подвижности глазного яблока в сторону отсутствующей мышцы и/или рецидива косоглазия в результате развивающегося фиброза транспонируемой мышечной ткани; а так же высокая травматичность операций, поскольку оперировать приходится сразу на трех и более мышцах, что в свою очередь, может приводить к ишемии переднего отрезка глазного яблока, и, как следствие, к трофическим изменениям в переднем отрезке глаза, таким как атрофия радужки, кератопатия, катаракта, воспалительной реакции радужки и цилиарного тела [13].
Приведенные способы позволяют восстановить некоторую степень подвижности глаза в сторону действия парализованной мышцы, однако не лишены недостатков. Из-за высокой травматичности данной группы операций ранний послеоперационный период у пациентов сопровождается выраженным отеком конъюнктивы и геморрагиями. Вследствие необходимости оперировать на трех и более глазодвигательных мышцах как вертикального, так и горизонтального действия существует риск сужения глазной щели и развития энофтальма, а так же появления вертикального косоглазия.
Операции транспозиции всего сухожилия глазодвигательных мышц.
Данная группа хирургических вмешательств представлена операцией Knapp [14] и ее модификациями. С помощью операции Knapp достигается коррекция девиации до 38 ПД.
Недостатком данного способа является вероятность смещения места фиксации транспонируемых мышц от физиологической (спирали Tillaux), при их пересадке. И как результат, увеличивается вероятность появления вертикальной девиации, двоения или нарушения бинокулярного зрения.
Кроме этого операции транспозиции всего сухожилия глазодвигательных мышц по данным авторов позволяют исправлять углы косоглазия до 38 ПД, что недостаточно для устранения больших углов косоглазия сопутствующих гипоплазии или аплазии глазодвигательных мышц.
В литературе описаны случаи хирургического лечения гипертропии в результате врожденного отсутствия нижних прямых мышц: изолированное ослабление верхней прямой мышцы до 7 мм, расщепление сухожилий латеральной и медиальной прямых мышц; транспозиция горизонтальных прямых мышц по вертикали; комбинированная рецессия верхней прямой мышцы на глазу с гипертропией в сочетание с рецессией верхней косой мышцы на парном глазу. Во всех случаях авторами сообщалось об успешных результатах хирургического лечения.
На основании изложенного, к недостаткам вышеперечисленных хирургических способов можно отнести: невозможность устранять большие углы косоглазия у пациентов с отсутствием или недоразвитием глазодвигательных мышц; значимая травматичность; высокий риск появления геморрагий во время операции; образование мышечного фиброза и, как следствие, нарушения подвижности глазных яблок в отдаленном послеоперационном периоде и рецидив косоглазия; вероятность смещения транспонированных мышц, в итоге: появление вертикальной девиации, двоения или нарушения бинокулярного зрения; развитие ишемии переднего отрезка глаза, отека конъюнктивы при выполнении операции на трех и более мышцах одномоментно; отсутствие стойкого косметического и функционального результата в отдаленном послеоперационном периоде.
Тенонова капсула, имеющая переднюю или мышечную часть, состоящую из коллагеновых, эластичных и гладкомышечных волокон и заднюю часть, состоящую из скопления коллагеновых волокон, образует рукав вокруг экстраокулярных мышц и играет роль шкива, передающего движение мышце. Положение теноновой капсулы прямой мышцы стабильно при движении глаз перпендикулярно оси этой мышцы за счет поперечного и радиального капсульно-мышечного сращения. При движении вдоль оси мышцы, тенонова капсула перемещается вместе с глазным яблоком, сопровождая движение глазного яблока [15].
Цель работы — представить клинический случай успешного хирургического лечения косоглазия, обусловленного гипоплазией нижней прямой глазодвигательной мышцы, разработанным и применяемым на практике методом хирургического вмешательства при данной офтальмопатологии.
Материалы и методы исследования. В федеральный офтальмологический центр для хирургического лечения косоглазия поступила пациент 8 лет. После осмотра выставлен диагноз на оба глаза: вертикальное косоглазие, периодическое расходящееся косоглазие, простой гиперметропический астигматизм, нарушение бинокулярного зрения. Пациенту были выполнены офтальмологические и высокотехнологичные инструментальные (аппаратные) исследования: визометрия, биомикроскопия, офтальмоскопия; исследование угла косоглазия по Гиршбергу, определение положения глазных яблок в 9 позициях, определение характера зрения на четырехточечном цветотесте; электроэнцефалография (ЭЭГ). В послеоперационном периоде было проведено ультразвуковое исследование глазодвигательных мышц глаза, магнитно-резонансная томография (МРТ) орбиты.
Результаты исследования и их обсуждение. При поступлении жалобы на отклонение глазных яблок по вертикали и непостоянно кнаружи, чаще левого глаза, с рождения. В анамнезе у пациента перинатальные поражения центральной нервной системы (ППЦНС), в настоящее время наблюдается у невролога с диагнозом: синдром дефицита внимания. По ЭЭГ выявлены умеренно выраженные диффузные изменения с акцентом в теменно-затылочных отделах правого полушария и по вертексу. При обследовании острота зрения правого глаза, oculus dexter (OD), без коррекции 0.5, с коррекцией sph +0.75дптр., cyl −0.75дптр., ax165º = 1.0, острота зрения левого глаза oculus sinester (OS), без коррекции 0,45, с коррекцией sph +1.25 дптр., cyl −1.5 дптр.; ax 172º = 0.9. Эхобиометрия передне-задного размера глазного яблока: OD = 22,11 мм, OS = 22,00 мм. При исследовании угла косоглазия по Гиршбергу: правый глаз — при взгляде прямо отклонение вниз на 15º, периодически кнаружи на 7º, в приведении отклонение вниз — 30º, в отведении – 0º; левый глаз — при взгляде прямо отклонение вверх 15º, непостоянно кнаружи на 7º, в приведении 0º, в отведении вверх 30º. При исследовании подвижности глазных яблок выявлено ограничение подвижности глазного яблока книзу: левого — умеренно выраженное и правого — незначительное. При обследовании на четырехточечном цветотесте характер зрения — монокулярный альтернирующий c 1 до 5м.
Запланировано хирургическое лечение на левый глаз: рецессия наружной прямой мышцы 4 мм со смещением вниз 2 мм, рецессия верхней прямой мышцы 4 мм, тенорафия нижней прямой мышцы 3мм, пластика конъюнктивы со смещением глазного яблока в сторону усиливаемой мышцы. В ходе операции обнаружено отсутствие нижней прямой мышцы. В связи с этим план хирургического вмешательства был скорректирован. На левом глазу было выполнено: рецессия наружной прямой мышцы 4 мм, рецессия верхней прямой мышцы 4 мм, подшивание теноновой капсулы к склере в проекции нижней прямой мышцы в 5-6 мм от лимба с формированием новой точки фиксации и оси вращения, пластика конъюнктивы с применением кругового лимбального разреза с дополнительным вертикальным разрезом в сторону отсутствующей мышцы.
Техника подшивания теноновой капсулы к склере: на 6 часах в 15 мм от лимба тенонова капсула прошита с наложением узлового шва и подшита к склере в 5 – 6 мм от лимба.
Техника кругового лимбального доступа с дополнительным вертикальным разрезом в сторону отсутствующей мышцы (предполагаемого усиления мышцы): глазное яблоко в теноновом мешке смещается в сторону вертикального разреза, первый шов накладывается по лимбу с краем вертикального разреза, последующие швы по лимбу и на конъюнктиву накладываются с противоположной стороны.
На глазу с отсутствующей или гипоплазированной мышцей одномоментно выполняется круговой разрез конъюнктивы и теноновой капсулы по краю лимба, по всей длине окружности лимба — 360º, с дополнительным радиальным разрезом: от трёх или девяти часов края лимба — при горизонтальной девиации; и от шести или двенадцати часов — при вертикальной девиации; в сторону отсутствующей или гипоплазированной мышцы протяженностью 6мм, выполнении на ослабляемой контрлатеральной мышце антагонисте теномиопластики; отличающийся тем, что далее тенонову капсулу в проекции отсутствующей мышцы или гипоплазированной мышцы захватывают в 15–17мм от края, в зависимости от степени ограничения пассивной подвижности в сторону отсутствующей или гипоплазированной мышцы, прошивают узловым швом и, формируя новую точку фиксации, подшивают к склере в месте физиологического прикрепления мышцы. Завершающим этапом накладывают погружные узловые швы из рассасывающегося шовного материала, полигликолидная нить 6/00: первый между лимбом, от места начала радиального разреза, и конъюнктивой с теноновой капсулой, к месту окончания радиального разреза, последующие — между лимбом, конъюнктивой и теноновой капсулой, начиная со стороны отсутствующей или гипоплазированной мышцы, со смещением глазное яблоко в конъюнктивально-теноновом мешке в сторону дистального края радиального разреза, и заканчивая швами на конъюнктиву и тенонову капсулу на противоположной стороне.
Таким образом, с помощью теноновой капсулы, выполняющей роль шкива, меняющего траекторию движения, при подшивании её к склере в проекции места прикрепления мышцы к склере, появляется новая точка фиксации, что в сочетании с тено-конъюнктивопластикой и смещением глазного яблока в сторону отсутствующей или гипоплазированной мышцы позволяет сформировать новую ось вращения, (авторский приоритет применяемой технологии — принятая заявка на патент № 2023135596 от 27.12.2023 г.)
Послеоперационный период протекал без осложнений. Пациенту в послеоперационном периоде были выполнены: офтальмосонография, МРТ орбит. По данным офтальмосонографии в нижнем отделе, в ретробульбарной зоне, в проекции нижних прямых мышц определялось гипоэхогенное линейное пространство, контуры нижних прямых мышц не определялись, остальные прямые мышцы были акустически без особенностей (рисунок).
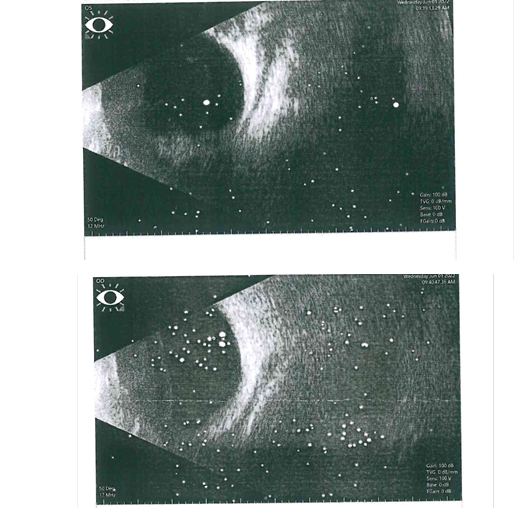
Офтальмосонография. Проекция нижних прямых глазодвигательных мышц
По данным МРТ имелась гипоплазия и асимметрия нижних прямых мышц: левая (до 1,2 мм) несколько тоньше правой (до 2,0 мм).
После операции девиация при взгляде прямо 00º, на правом глазу в приведении девиация вниз 7º, на левом глазу в отведении вверх 5º, подвижность глазных яблок сохранилась в дооперационном объеме, послеоперационные швы состоятельные.
При осмотре через 4 месяца: visus OD = 0.5, cyl. +0.5 ax 70º = 1.0, visus OS = 0,5 cyl. +1.5 ax85º =0.95. Биометрия глаз: OD = 22,18 мм; OS = 22,08 мм. При исследовании угла косоглазия по Гиршбергу: OU при взгляде прямо dev 00º, на правом глазу в приведении девиация вниз 7º, в отведении 0º, на левом глазу в отведении вверх 5º, в приведении 0º. На левом глазу подвижность глазного яблока книзу умеренно ограничена, на правом незначительно. Разворота головы нет. Характер зрения на четырехточечном цветотесте – бинокулярный с 1 до 5 м.
Заключение. Представленный клинический случай показывает, что за счет комплексного хирургического подхода, выполнения классической рецессии вертикальной прямой мышцы глаза в сочетании с вертикальной транспозицией горизонтальной прямой мышцы, пластикой теноновой капсулы и обширной круговой пластикой конъюнктивы, у пациента была достигнута компенсация вертикального угла косоглазия в 30º за один этап хирургического лечения на одном глазу с восстановлением бинокулярного зрения с 1 до 5 м через 4 месяца после операции и сохранением амплитуды движений глазодвигательных мышц в предоперационном объеме.
Постоперационный результат данного клинического случая позволяет заключить, что рекомендуемая пластика конъюнктивы и теноновой капсулы обеспечивает восстановление и поддержание баланса глазодвигательных мышц и позволяет максимально реабилитировать пациента.
Библиографическая ссылка
Трилюдина Ю.И., Шелихова О.А., Заболотний А.Г. КОМБИНИРОВАННАЯ ХИРУРГИЯ КОСОГЛАЗИЯ, ОБУСЛОВЛЕННОГО ГИПОПЛАЗИЕЙ НИЖНЕЙ ПРЯМОЙ ГЛАЗНОЙ МЫШЦЫ // Современные проблемы науки и образования. 2024. № 6. ;URL: https://science-education.ru/en/article/view?id=33856 (дата обращения: 10.05.2026).
DOI: https://doi.org/10.17513/spno.33856



