Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RESULTS OF SIRGICAL TREATMENT OF FLATFOOT DEFORMITY USING A NEW ANATOMICAL APPROACH TO RESTORE THE PLANTAR CALCANEO-NAVICULAR LIGAMENT (SPRING LIGAMENT)
Введение
Плоскостопие, или плоско-вальгусная деформация стопы – это синдром, сочетающий в себе множественные статические и динамические деформации, проявляющиеся уплощением медиального продольного свода стопы [1].
По данным современной литературы, примерно 7–15% взрослых пациентов имеют симптоматическую плоско-вальгусную деформацию, которая заставляет обратиться за медицинской помощью [2, 3].
Одной из основных патогенетических причин возникновения плоско-вальгусной деформации стопы в настоящий момент принято считать дисфункцию сухожилия задней большеберцовой мышцы (СЗББМ) [4]. Возникновение дисфункции сухожилия задней большеберцовой мышцы как основного динамического стабилизатора переносит основное сопротивление нагрузкам на сухожильно-связочные структуры медиального продольного свода, в особенности на подошвенную пяточно-ладьевидную связку (spring ligament). Литературные данные говорят о том, что дисфункции одного динамического стабилизатора недостаточно для возникновения плоско-вальгусной деформации стопы, однако дисфункция СЗББМ запускает механизм ослабления структур, поддерживающих медиальную арку стопы, во главе со spring ligament [5].
Основным статическим стабилизатором медиального продольного свода является подошвенная пяточно-ладьевидная связка (spring ligament), которая, функционируя как лебедка, поддерживает головку таранной кости в таранно-ладьевидном суставе во время цикла шага [6–8]. Подошвенная пяточно-ладьевидная связка анатомически состоит из нескольких пучков: верхнемедиального пяточно-ладьевидного и нижнего пяточно-ладьевидного. Верхнемедиальный пучок является основным, наиболее прочным, содержит в своей структуре фиброзный хрящ, располагается медиальнее места прикрепления сухожилия задней большеберцовой мышцы к ладьевидной кости [6].
Подошвенная пяточно-ладьевидная связка работает в синергизме с основным динамическим стабилизатором, которым является сухожилие задней большеберцовой мышцы (СЗББМ). Обе эти структуры удерживают головку таранной кости в таранно-ладьевидном суставе во время цикла шага. У пациентов с дисфункцией подошвенной пяточно-ладьевидной связки и СЗББМ постепенно возникает уплощение медиального продольного свода, клинически проявляющееся плоско-вальгусной деформацией стопы. Данные литературы говорят, что повреждения spring ligament встречаются у 72–92% пациентов, имеющих дисфункцию СЗББМ [2, 5]. Биомеханические исследования демонстрируют, что отсутствие подошвенной пяточно-ладьевидной связки и цикличные повторяющие нагрузки в таранно-ладьевидном суставе приводят к формированию плоскостопия [9].
Описано большое количество как анатомических, так и неанатомических хирургических техник восстановления подошвенной пяточно-ладьевидной связки, многие из них представлены на кадаверном материале. JR Baxter с коллегами сравнили три разные техники восстановления spring ligament с использованием сухожилия длинной малоберцовой мышцы [10]. K Choi c соавторами также использовали сухожилия длинной малоберцовой мышцы, показав результаты манипуляции на кадаверном материале [11]. DB Тhordarson и коллеги показали возможности использования сухожилия не только длинной малоберцовой мышцы, но и передней большеберцовой, а также ахиллова сухожилия для реконструкции подошвенной пяточно-ладьевидной связки [12].
Описаны клинические исследования, в которых выполнялось прямое восстановление поврежденной подошвенной пяточно-ладьевидной связки с использованием в качестве пластического материала сухожилий: длинной малоберцовой мышцы, длинного сгибателя большого пальца стопы, а также задней большеберцовой мышцы [13–15]. Существует методика с применением синтетического нерастяжимого материала, направленная на аугментацию ослабленного верхнемедиального пучка подошвенной пяточно-ладьевидной связки. Часто восстановление spring ligament выполняется в качестве дополнительного вмешательства при коррекции мобильной плоско-вальгусной деформации стоп [16–18]. В современной литературе авторы сочетают реконструкцию spring ligment с методикой подтаранного артроэреза, отмечая, что именно подошвенная пяточно-ладьевидная связка играет ключевую роль в сохранении достигнутой коррекции в таранно-ладьевидном суставе [17–19]. Для реконструкции spring ligament наиболее важно использовать прочные, не подвергшиеся значительному дегенеративному изменению аутографты или аллографты, способные выдерживать постоянные повторяющие нагрузки в таранно-ладьевидном суставе и тем самым сохранять коррекцию, достигнутую при выполнении костных вмешательств или подтаранного артроэреза [15–17].
Все описанные методики наряду с клинической эффективностью имеют ряд недостатков, связанных с взятием донорского сухожилия, формированием более чем одного костного канала для проведения трансплантата, а также неанатомичным восстановлением [18–20]. Некоторые методики требуют использования дорогостоящих синтетических материалов и фиксаторов. Разнообразие хирургических методик, а также разнообразие недостатков говорят об отсутствии идеального метода восстановления подошвенной пяточно-ладьевидной связки, что подталкивает оперирующих хирургов к поиску наиболее универсальной, малотравматичной, легко воспроизводимой и менее затратной методики ее восстановления при коррекции плоско-вальгусной деформации стоп.
Цель исследования – разработать способ восстановления подошвенной пяточно-ладьевидной связки при лечении взрослых пациентов с мобильной плоско-вальгусной деформацией и оценить его эффективность.
Материал и методы исследования
Проведено одноцентровое инвазивное ретроспективное исследование по результатам лечения пациентов в университетской клинике ФГБОУ ВО «ПИМУ» МЗ РФ, в которое вошел 41 пациент (18 мужчин в возрасте 31±5,8 года и 23 женщины в возрасте 28±6 лет), проходивший оперативное лечение по поводу плоско-вальгусной деформации стоп с 2020 по 2024 гг.
Критерием включения в исследование было наличие мобильной плоско-вальгусной деформации стоп IIB стадии по Bluman [21]. Критериями исключения служили: таранно-пяточная коалиция, наличие os.tibiale externum I, II и III типа, явления клинически значимого артроза таранно-ладьевидного, подтаранного суставов (II и III стадии), полное повреждение сухожилия задней большеберцовой мышцы по данным ультразвукового или магнитно-резонансного исследования, нейрогенные деформации.
Всем пациентам была выполнена коррекция плоско-вальгусной деформации с применением нового анатомичного способа восстановления подошвенной пяточно-ладьевидной связки (описан ниже) в сочетании с подтаранным артроэрезом, удлинением ахиллова сухожилия по Strayer и корригирующей остеотомией медиальной клиновидной кости по Cotton.
Во время исследования с целью оценки функции стопы и выраженности болевого синдрома проводили анкетирование всех пациентов с использованием международных опросников AOFAS-AHS (для заднего отдела стопы), MOXFQ и шкалы VAS до оперативного лечения, а также через 12 и 24 месяца после операции.
Рентгенографию стопы до оперативного лечения (рис. 1) выполняли с функциональной нагрузкой в стандартных плоскостях для оценки углов: таранно-ладьевидного покрытия, таранно-пяточного угла в дорсо-плантарной проекции (угол Kite), таранно-1-плюсневого (угол Meary) . Аналогичную рентгенологическую оценку проводили через 12, 24 месяца после оперативного лечения.
. Аналогичную рентгенологическую оценку проводили через 12, 24 месяца после оперативного лечения.
Клиническая характеристика пациентов
В анамнезе 26 (63%) пациентов отмечали ношение ортопедических стелек по поводу плоско-вальгусной деформации. До оперативного лечения функция заднего отдела стопы и голеностопного сустава по опроснику AOFAS-AHS составляла 70[67;77,5] баллов, по опроснику MOXFQ – 57[47;63] баллов. Выраженность болевого синдрома по шкале VAS соответствовала 2[2;4]
По результатам рентгенологического исследования угол ТЛС составил 25[21;31] градусов; угол Meary – 9[7;11] градусов; угол Kite – 36[34;37] градусов (рис. 1).
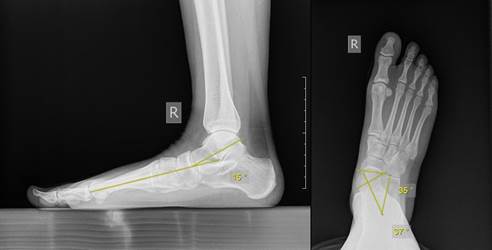
Рис. 1. Рентгенограмма пациента Б. с IIB плоско-вальгусной деформацией стопы: 1а – Боковая проекция: таранно-I-плюсневый угол (Meary); 2б – Дорсо-плантарная проекция: угол таранно-ладьевидного сочленения (ТЛС); таранно-пяточный угол (Kite)
Хирургическая техника коррекции плоско-вальгусной деформации с применением разработанного способа восстановления подошвенной пяточно-ладьевидной связки
Оперативное лечение выполняли с применением спинальной анестезии в положении пациента лежа на спине. На первом этапе из кожного доступа по медиальному краю голени в зоне сухожильно-мышечного перехода осуществляли удлиняющую ахиллопластику по Strayer. Затем производили хирургический доступ по латеральной поверхности стопы в проекции тарзального синуса, выполняли подтаранный артроэрез имплантом подходящего размера. Интраоперационно производили оценку коррекции и положения импланта с использованием электронно-оптического преобразователя (ЭОП).
Из дополнительного хирургического доступа по медиальному краю стопы выполняли восстановление подошвенной пяточно-ладьевидной связки (spring ligament) в соответствии с разработанным нами способом реконструкции подошвенной пяточно-ладьевидной связки при лечении пациентов с плоско-вальгусной деформацией стопы (Патент на изобретение: RU 2 7964 26 С1).
Используя половинку сухожилия задней большеберцовой мышцы, свободный конец сформированной связки фиксировали с использованием интерферентного винта в костном канале, сформированном через sustentaculum tali пяточной кости. Далее выполняли укрепление сухожилия в месте забора трансплантата путем укрепляющей, сбривающей пластики (рис. 2).
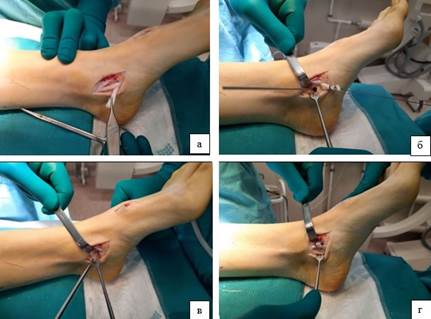
Рис. 2. Этапы восстановления основных стабилизаторов медиального продольного свода: А – Г-образное рассечение СЗББМ, Б – Формирование канала sutentaculum talli пяточной кости, В – Фиксация интерферентным винтом трансплантата в канале, Г – Укрепляющая пластика СЗББМ
С целью коррекции элевации I плюсневой кости производили корригирующую остеотомию по Cotton с фиксацией металлоконструкциями. Затем выполняли интраоперационный контроль коррекции деформации, послойное ушивание ран и гипсовую иммобилизацию стопы в положении небольшой инверсии стопы c дорсальным сгибанием до 10 градусов и анатомическим моделированием формы медиального продольного свода на гипсовом лонгете (Патент на изобретение: RU 2 7964 26 С1).
Со 2-го дня после операции пациенту разрешали ходьбу без опоры на оперированную конечность при помощи костылей. Из стационара пациентов выписывали в сроки от 4–5 дней. При наличии болевого синдрома им назначали анальгезирующую терапию. Швы снимали через 18–21 день после оперативного лечения. Через 5 недель после операции по результатам осмотра и рентгенографии разрешали ходьбу с частичной опорой на оперированную конечность (50% от массы тела), через 6 недель после операции разрешали ходьбу с полной опорой на оперированную конечность. Всем пациентам было рекомендовано ношение индивидуально изготовленных ортопедических стелек в послеоперационном периоде.
Статистический анализ
Статистическую обработку полученных количественных данных проводили с применением редактора Excel, а также программы SPSS Statistics 2020. Описательные статистики представляли в виде Ме [25р;75р] (где Ме – медиана, [25р;75р] – 25-й и 75-й процентили). Оценку типа распределения полученных цифровых значений выполнили с применением критерия Шапиро–Уилка. В связи с отличным от нормального типом распределения данных для определения статистической значимости различий количественных показателей в динамике применяли критерии Вилкоксона для связанных групп. Различия считали статистически значимыми при р<0,05.
Результаты исследования и их обсуждение
На контрольном осмотре через 12 месяцев после операции без хромоты и дополнительных средств опоры передвигались 39 (95%) пациентов. Удаление подтаранного импланта на сроке до 12 месяцев выполнили 30 (73%) пациентам, из которых у 19 (46%) удаление выполнено по причине миграции импланта и болевого синдрома в проекции подтаранного синуса (рис. 3).
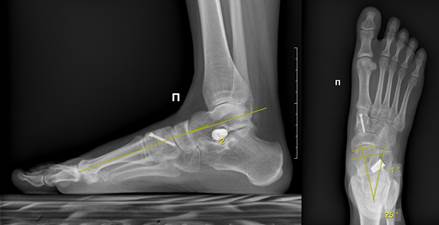
Рис. 3. Рентгенограмма пациента Б. через 12 месяцев после оперативного лечения с миграцией подтаранного импланта: 1а – Боковая проекция: таранно-I-плюсневый угол (Meary), 2б – Дорсо-плантарная проекция: угол таранно-ладьевидного сочленения (ТЛС); таранно-пяточный угол (Kite)
По данным опросников AOFAS-AHS (p<0,01), MOXFQ (p<0,01) отмечалось статистически значимое улучшение, по шкале VAS положительная динамика в виде уменьшения болевого синдрома регистрировалась у всех больных (p< 0,01) (табл. 1).
У 38 (92%) пациентов через 12 месяцев отмечено сохранение достигнутой коррекции, подтвержденное рентгенологическим исследованием (p<0,01) (табл. 2).
Таблица 1
Результаты анкетирования пациентов в баллах (Me[25p;75p])
|
Опросник / Шкала |
До операции |
Через 12 месяцев |
Через 24 месяца |
P1,2 |
P1,3 |
P2,3 |
|
1 |
2 |
3 |
||||
|
AOFAS-AHS |
70[67;77,5] |
89[85;93,5] |
91[82;95] |
<0,01 |
<0,01 |
P>0,9 |
|
MOXFQ |
57[47;63] |
15[12;29,5] |
15[9,5;30] |
<0,01 |
<0,01 |
P>0,656 |
|
VAS |
2[2;4] |
1[0;2] |
1[0;2] |
<0,01 |
<0,01 |
P>0,05 |
Примечание: р – значимость различий (критерий Вилкоксона)
Таблица 2
Оценка показателей рентгенологических углов в градусах у всех пациентов через 12 месяцев, (Me[25p;75p])
|
Показатель угла |
До операции |
Через 12 месяцев |
Через 24 месяца |
P1,2 |
P1,3 |
P2,3 |
|
1 |
2 |
3 |
||||
|
ТЛС |
25[21;31] |
3[2;7] |
4[2,5;10] |
<0,01 |
<0,01 |
<0,01 |
|
Meary |
9[7;11] |
3[2;4] |
4[2,5;6] |
<0,01 |
<0,01 |
<0,01 |
|
Kite |
36[34;37] |
25[23,5;25,5] |
25[24;27,5] |
<0,01 |
<0,01 |
<0,01 |
Примечание: р – значимость различий (критерий Вилкоксона)
На сроке от 12 до 24 месяцев удаление подтаранного импланта выполнили еще 5 (12%) пациентам (рис. 4). Оставшиеся 6 (15%) больных от удаления подтаранного импланта отказались.
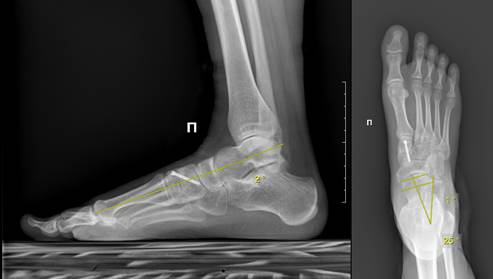
Рис. 4. Рентгенограмма пациента Б. через 24 месяца после оперативного лечения: 1а – Боковая проекция: таранно-I-плюсневый угол (Meary) – 2o, 2б – Дорсо-плантарная проекция: угол таранно-ладьевидного сочленения (ТЛС) – 1o; таранно-пяточный угол (Kite) – 25o
На контрольном осмотре через 24 месяца отмечались улучшение функции стопы по данным опросников AOFAS-AHS (p<0,01), MOXFQ (p<0,01) и уменьшение болевого синдрома при оценке по шкале VAS у всех больных (p<0,01) (табл. 1).
У 38 (92%) пациентов после выполнения контрольного рентгенологического исследования через 24 месяца регистрировали сохранение коррекции, подтвержденное рентгенологическим исследованием (p<0,01).
При сравнении функции стопы и выраженности болевого синдрома на сроках 12 и 24 месяца после вмешательства по опросникам AOFAS-AHS, MOXFQ и шкале VAS статистически значимых различий получено не было (табл. 1), коррекция стопы сохранялась (табл. 2).
У 35 пациентов (85%) с удаленным подтаранным имплантом через 24 месяца после оперативного лечения также отмечалось улучшение функции стопы по данным опросников AOFAS-AHS (p<0,01), MOXFQ (p<0,01). При оценке болевого синдрома по шкале VAS отмечалась положительная динамика в виде статистически значимого его уменьшения у всех больных (p<0,01) (табл. 3).
Таблица 3
Результаты анкетирования пациентов после удаления подтаранных имплантов через 24 месяца, (Me[25p;75p])
|
Опросник/Шкала |
До операции |
Через 24 месяца после операции |
P |
|
AOFAS-AHS |
71[67;78] |
90[84;95] |
<0,01 |
|
MOXFQ |
57[45;64] |
15[11;30] |
<0,01 |
|
VAS |
2[2;4] |
1[0;2] |
<0,01 |
Примечание: р – значимость различий (критерий Вилкоксона)
У всех пациентов с удаленным подтаранным имплантом после выполнения контрольного рентгенологического исследования отмечалось сохранение достигнутой коррекции, подтвержденное рентгенологическим исследованием (p<0,01) (табл. 4).
Таблица 4
Оценка рентгенологических углов в градусах у пациентов после удаления подтаранных имплантов через 24 месяца, (Me[25p;75p])
|
Показатель угла |
Перед операцией |
Через 24 месяца |
P |
|
ТЛС |
24[20;31] |
4[2;10] |
<0,01 |
|
Meary |
9[7;11] |
4[3;6] |
<0,01 |
|
Kite |
36[35;37] |
25[24;27] |
<0,01 |
Примечание: р – значимость различий (критерий Вилкоксона)
В настоящее время в хирургической практике при коррекции мобильной плоско-вальгусной деформации выполняется восстановление подошвенной пяточно-ладьевидной связки (Spring ligament) [5, 9, 22].
Исследование показало возможность использования сухожилия задней большеберцовой мышцы для лечения плоско-вальгусной деформации стоп, что также подтверждается клиническими исследованиями, выполненными DB Ryssman c соавторами, которые осуществляли пластику верхнемедиального пучка подошвенной пяточно-ладьевидной связки, применяя сухожилие задней большеберцовой мышцы в сочетании с транспозицией длинного сгибателя пальцев стопы и корригирующими остеотомиями [15].
А.М. Мацакян c коллегами, как и в исследовании авторов, показали возможность взятия половины сухожилия задней большеберцовой мышцы для коррекции плоско-вальгусной деформации стоп [23].
В исследовании авторов выявлено значимое улучшение показателей не только AOFAS и VAS, но и рентгенологических показателей до и после оперативного лечения, что также представлено в наблюдениях BR Williams c соавторами; они использовали сухожилие длинной малоберцовой мышцы для восстановления подошвенной пяточно-ладьевидной связки в дополнение к медиализирующей или открытоугольной остеотомии пяточной кости. У всех пациентов в послеоперационном периоде, как и в исследовании авторов, увеличился показатель AOFAS с 43 [24;62] до 93[74; 100] баллов (p<0,001), а также произошло улучшение рентгенологических показателей: угол ТЛС до операции 38,7o (15–75), после вмешательства – 27,2 (5–50) (p=0,003) [13]. Эффективность восстановления подошвенного пучка пяточно-ладьевидной связки была продемонстрирована в исследовании WC Lee c коллегами. Как и в исследовании авторов, было отмечено увеличение показателя AOFAS c 72,6°±7,05° до 86,4°±3,31° градусов. WC Lee c коллегами показали аналогичные улучшения рентгенологических показателей угла таранно-ладьевидного сочленения с 21,8°±5,69° до 13,3°±6,04° [14]. Эффективность лечения плоско-вальгусной деформации путем восстановления основных стабилизаторов медиального свода стопы показали J. Acevedo и А. Vora. Несмотря на незначительную потерю коррекции в послеоперационном периоде, функциональные результаты были хорошими [17].
Применение нового способа восстановления основных стабилизаторов медиального свода стоп при лечении плоско-вальгусной деформации показало хорошие результаты лечения пациентов в ближайшем послеоперационном периоде. Данное направление видится перспективным для дальнейшего изучения и внедрения предложенной методики в клиническую практику.
Заключение
Использование разработанного способа восстановления подошвенной пяточно-ладьевидной связки при лечении взрослых пациентов с мобильной плоско-вальгусной деформацией IIB стадии в сочетании с подтаранным артроэрезом, удлиняющей ахиллопластикой и остеотомией Cotton позволяет малотравматично устранить все компоненты деформации и добиться улучшения функциональных результатов через год после оперативного лечения.
Сохранение коррекции после миграции и удаления подтаранного импланта через 2 года после оперативного лечения свидетельствует об эффективном восстановлении основных стабилизаторов медиального продольного свода.
Авторы заявляют об отсутствии конфликта интересов и соответствии нормам этики. Все пациенты подписывали информированное согласие на участие в исследовании.
Библиографическая ссылка
Горшунов Е.Д., Королев С.Б., Носов О.Б., Качесов А.В., Горбатов Р.О., Турдакина И.Н. РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МОБИЛЬНОЙ ПЛОСКО-ВАЛЬГУСНОЙ ДЕФОРМАЦИИ СТОПЫ С ИСПОЛЬЗОВАНИЕМ НОВОГО АНАТОМИЧНОГО СПОСОБА ВОССТАНОВЛЕНИЯ ПОДОШВЕННОЙ ПЯТОЧНО-ЛАДЬЕВИДНОЙ СВЯЗКИ (SPRING LIGAMENT) // Современные проблемы науки и образования. 2024. № 6. ;URL: https://science-education.ru/en/article/view?id=33846 (дата обращения: 10.05.2026).
DOI: https://doi.org/10.17513/spno.33846



