Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RESULTS OF USING LOCAL NEGATIVE PRESSURE AND EXOGENOUS NITROGEN MONOXIDE IN COMPLEX TREATMENT OF INFECTED WOUNDS IN DIABETIC FOOT SYNDROME
Введение. В последние десятилетия во всем мире отмечается стремительный рост заболеваемости сахарным диабетом, это заболевание приобретает нарастающие масштабы всемирной неинфекционной эпидемии. По данным множества публикаций, в мире на сегодняшний день сахарным диабетом болеют более 537 млн человек, распространенность этого заболевания каждые 10 лет удваивается. Согласно прогнозам, к 2030 г. численность заболевших сахарным диабетом достигнет 643 млн человек [1]. Доминирующим хроническим осложнением сахарного диабета является синдром диабетической стопы (СДС), который развивается у каждого четвертого-пятого больного; СДС часто осложняется развитием гангрены, последующими высокими ампутациям и летальными исходами. При этом около 10% пораженных нижних конечностей ампутируются в связи с развитием гнилостных и гангренозных процессов. В мире около 50–70% всех выполненных ампутаций нижних конечностей приходится на СДС [2, с. 37, 41]. Лечение синдрома диабетической стопы, несмотря на стремительный прогресс в хирургии, остается актуальной, сложной, многогранной проблемой с мультидисциплинарной тактикой лечения различными специалистами. Учитывая современное многостороннее представление об этой проблеме, необходимо патогенетически проводить диагностику и лечение данной патологии по единым методологическим принципам комплексного хирургического и консервативного лечения. В последние годы благодаря внедрению в практику принципиально новых разработок с применением дифференцированной хирургической тактики расширились возможности улучшения результатов лечения при осложненных формах СДС, но, тем не менее, результаты лечения нельзя признать удовлетворительными, так как хирургическая инфекция продолжает оставаться одной из основных причин ампутаций и летальных исходов [2, 3].
Одним из эффективных методов лечения гнойно-некротических ран при синдроме диабетической стопы является газоплазменная обработка ран экзогенным монооксидом азота (NO) в высоких концентрациях отечественным аппаратом «ПЛАЗОН». Появились новые аспекты применения газоплазменных потоков экзогенного монооксида азота аппаратом «ПЛАЗОН» в различных режимах. При этом воздействии на инфицированные раны происходят значительное уменьшение воспалительных явлений, выраженное антибактериальное воздействие, стимулируется развитие грануляций и ускоряется процесс заживления ран [3, 4]. Активно внедряются в практику лечения длительно незаживающих и инфицированных ран синдрома диабетической стопы вакуум-терапия ран или лечение ран локальным отрицательным давлением (NPWT). При этом многофакторное лечебное воздействие вакум-терапии ран позволяет быстро устранить экссудат, ликвидировать отек местных тканей, ускорить бактериальную деконтаминацию, значительно улучшить кровообращение и микроциркуляцию, что ускоряет заживление ран [5, 6, 8].
В клинической практике в комплексном лечении инфицированных ран синдрома диабетической стопы в ряде публикаций методы лечения локальным отрицательным давлением и экзогенным монооксидом азота как две самостоятельные методики показали свою эффективность, изучались с разных сторон, оценивались результаты лечения [3, 4, 5, 8]. В настоящее время пока нет исследований, объединявших оба лечебных метода и одновременно использующих их наилучшее клиническое лечебное воздействие на процесс лечения инфицированных ран при синдроме диабетической стопы. Все вышеизложенное определило цель и задачи представленного исследования.
Цель исследования: улучшение результатов комплексного лечения инфицированных ран при синдроме диабетической стопы с нереконструируемым дистальным артериальным руслом путем применения метода лечения локальным отрицательным давлением и экзогенным монооксидом азота.
Материал и методы исследования. В основе работы лежит анализ результатов 105 больных, пролеченных на базе хирургического отделения ГБУЗ СК «ГКБ №3 г. Ставрополя» с инфицированными формами синдрома диабетической стопы без критической ишемии нижних конечностей с нереконструируемым артериальным руслом за период 2020–2024 гг. Возраст больных составлял от 25 до 89 лет, в исследовании принимали участие 67 (64%) мужчин и 38 (36%) женщин. Средний возраст больных составил 57,2±2,3 года. У всех 105 исследуемых больных сахарный диабет был II типа с нейроишемической формой синдрома диабетической стопы. Сопутствующие заболевания имелись у всех пациентов с преобладанием сердечно-сосудистой патологии. Критерием включения было наличие у пациентов с осложнениями сахарного диабета II типа инфицированных ран с гнойно-некротическими осложнениями при синдроме диабетической стопы любой локализации с 2–4-й степенью язвенно-некротических дефектов по классификации F.W. Wagner [2, с. 52] и с нереконструированным сосудистым руслом. К критериям исключения отнесены: наличие критической ишемии нижних конечностей, возможность выполнения эндоваскулярных и сосудистых реконструктивных операций для восстановления кровотока, проведенное ранее эндоваскулярное и ангиохирургическое вмешательство, сахарный диабет I типа, поражения диабетической стопы 1-й и 5-й степеней по классификации F.W. Wagner, беременность, хроническое сопутствующее заболевание в стадии декомпенсации, онкологическое заболевание.
Лечение инфицированных форм синдрома диабетической стопы – сложная и многогранная проблема, требующая мультидисциплинарного подхода и участия различных специалистов: хирурга, эндокринолога, анестезиолога, офтальмолога, кардиолога, терапевта, травматолога. Основой лечения синдрома диабетической стопы должна быть комплексная консервативная терапия, которая является обязательным элементом, дополняющим этап хирургического вмешательства с учетом индивидуальной диагностики. Комплексная консервативная терапия в проводимом исследовании у всех больных состояла из первостепенной коррекции и нормализации углеводного обмена, антибактериальной, дезагрегантной, нейропротективной, антиоксидантной, вазодилатирующей, дезинтоксикационной, антикоагулянтной, симптоматической терапии.
Одним из современных инновационных методов лечения длительно незаживающих ран является вакуумная терапия ран локальным отрицательным давлением (NPWT), в исследовании продемонстрированы неоспоримые преимущества метода. В представленном исследовании NPWT проводилась с помощью аппарата «Вит МобилПлюс» (Россия) фирмы ООО «ВИТ Медикал». По сравнению с зарубежными аналогами аппаратов вакуумной терапии уникальное преимущество отечественного аппарата «Вит МобилПлюс» состоит в мобильности и компактности, простоте использования (представлен в 3 функциональных режимах: постоянном, переменном и инстиляционном). Это позволяет максимально широко использовать лечебные свойства вакуумной терапии ран и индивидуально подбирать режимы локального отрицательного давления.
С целью максимально эффективного лечебного воздействия на гнойно-некротическую рану в процессе вакуумной терапии ран применена плазменно-хирургическая технология с генерацией газоплазменных потоков NO в высоких концентрациях, осуществляемая с использованием аппарата Скальпель-Коагулятор-Стимулятор воздушно-плазменный СКСВП/NO-01 «ПЛАЗОН» (Россия). Уникальность и многоплановость воздействия на инфицированную рану высокодозовых газоплазменных потоков монооксида азота включают каскад лечебных эффектов, таких как: индукция фагоцитоза бактерий нейтрофилами и макрофагами, выраженное прямое или опосредованное (через образование пероксинитрита) бактерицидное действие NO на всю раневую микрофлору, нормализация микроциркуляции за счет вазодилатации, антиагрегантного и антикоагулянтного действий NO, воздействие NO на пролиферацию кератиноцитов и ускорение эпителизации раневого дефекта, активация NO антиоксидантной защиты, регуляция NO специфического и неспецифического иммунитета, регуляция NO апоптоза при ремоделировании грануляционно-фиброзной ткани.
Хирургическое лечение проводилось стандартно с радикальным удалением гнойно-некротического очага в пределах жизнеспособных тканей с адекватным раскрытием раны, устранением гнойных затеков, экзартикуляцией деструктивных пальцев стопы с резекциями головок плюсневых костей с удалением сухожилий сгибателей и разгибателей, устранением деструкций костей стопы и максимально возможным сохранением опорной функции конечности. Проводили местное лечение ран. В каждом конкретном случае при выполнении хирургического вмешательства оценивали максимальную возможность сохранения опорной функции нижней конечности. В процессе хирургического лечения после деконтаминации и уменьшения в размерах раны, появления в ране активной грануляционной ткани и краевой эпителизации производили пластическое закрытие ран местными тканями или с помощью биопластических материалов.
Контрольная группа составила 35 человек, которым проводилось стандартное хирургическое лечение, заключающееся во вскрытии флегмон и некрэктомиях, удалении пальцев стопы с резекциями головок плюсневых костей, резекциях стоп, на фоне курса консервативной антибактериальной, антиагрегантной, дезинтоксикационной, антиоксидантной терапии с коррекцией уровня гликемии и с последующим местным лечением ран антисептиками и мазевыми повязками «Офломелид», «Левомеколь».
Основная группа была разделена на I и II группы по 35 пациентов в каждой из них. Кроме стандартного консервативного и хирургического лечения, на инфицированные раны стопы после удаления нежизнеспособных тканей накладывали вакуумные повязки по показаниям с целью лечения локальным отрицательным давлением. В I группе (35 пациентов) со 2–3-х суток после хирургической обработки и проведения стандартного лечения местно на инфицированную рану накладывали герметичную вакуумную повязку с круглосуточным подключением через силиконовый порт к аппарату лечения вакуумной терапии «Вит МобилПлюс». В первые сутки лечение проводили при постоянном отрицательном давлении 120 мм рт. ст., а со вторых суток переходили на переменный режим от 50 до 100 мм рт. ст. На 3–4-е сутки снимали вакуумную повязку, исследовали рану, производили некрэктомии по показаниям, обрабатывали антисептиками и опять накладывали вакуумную повязку на 3–4 суток с переменным отрицательным давлением 50–100 мм рт. ст.
В группе II (35 пациентов) со 2–3-х суток после хирургической обработки и проведения стандартного лечения местно на инфицированную рану накладывали герметичную вакуумную повязку с двумя силиконовыми трубками-портами, с круглосуточным подключением через один силиконовый порт к аппарату вакуумной терапии «Вит МобилПлюс», а второй порт при этом был временно закрыт и служил для дальнейшей инсуфляции раны газоплазменными потоками экзогенного монооксида азота аппаратом «ПЛАЗОН». В первые сутки в ране стопы круглосуточно поддерживали отрицательное постоянное давление 120 мм рт. ст., при этом два раза в сутки с экспозицией 3 минуты применяли инсуфляционный режим газоплазменными потоками NO с помощью аппарата «ПЛАЗОН», подключенного через открытый второй порт силиконовой трубкой. При этом режиме вакуумный аппарат «Вит МобилПлюс» временно выключали, от него отсоединяли трубку порта и оставляли открытой, она же служила для выхода экзогенного монооксида азота после инсуфляции раны NO, а трубку второго порта открывали, подключали через специальную насадку аппарат «ПЛАЗОН», и через нее в закрытую рану подавался экзогенный монооксид азота с температурой 36оС со скоростью 5 м/с и его содержании в газовом потоке – 1000 ррm. по 3 минуты 2 раза в день.
Со 2-х суток переходили на переменный вакуумный режим работы аппарата «Вит МобилПлюс», в ране стопы создавали круглосуточно отрицательное переменное давление от 50 до 100 мм рт. ст. с инсуфляцией раны экзогенным монооксидом азота с указанными параметрами в таком же режиме по 3 минуты 2 раза в день подключенным аппаратом «ПЛАЗОН». На 3–4-е сутки снимали вакуумную повязку, исследовали рану, брали микробиологический посев, исследовали цитологию раны, обрабатывали антисептиками и снова накладывали вакуумную повязку на 3–4 суток с переменным отрицательным давлением 50–100 мм рт. ст. и программной инсуфляцией NO.
После лечения ран пациентов обеих основных групп локальным отрицательным давлением и совместно с экзогенным монооксидом азота на 9–12-е сутки, c очищением раны и появлением в ней активных грануляций и выраженной эпителизации готовили рану к вариантам пластического закрытия или местными тканями, или с использованием биопластических материалов «ХитоПран».
Таким образом, был впервые разработан метод лечения инфицированных ран при синдроме диабетической стопы локальным отрицательным давлением и газоплазменными потоками высокодозового экзогенного монооксида азота (NPWT+NO) (патент на изобретение № 2787154) [9]. Для достижения цели были проанализированы следующие показатели: клинические параметры заживления ран, микробиологический анализ ран с определением чувствительности микроорганизмов к антибактериальным препаратам способом забора посевов из раны, цитологические данные мазков-отпечатков с поверхности ран по методике М.В. Покровской, М.С. Макарову в модификации Д.М. Штейнберга [7]. Статистический анализ выполняли с применением пакета статистических компьютерных программ «IBM SPSS Statistics 20» и Microsoft Office Excel 2020. В исследовании применяли: анализ таблиц сопряженности, где оценивались значения Хи-квадрат с поправкой Йетса (x2), достигнутый уровень значимости (p). Во всех процедурах статистического анализа критический уровень значимости «p» принимался равным 0,05.
Результаты исследования и их обсуждение. Инфицированные гнойно-деструктивные поражения у больных с синдромом диабетической стопы представлены в таблице 1.
Таблица 1
Локализация гнойно-деструктивных поражений стоп у пациентов с синдромом диабетической стопы в исследуемых группах
|
Области поражения стоп |
Контрольная группа (n=35) |
Основная группа I NPWT (n=35) |
Основная группа II NPWT+NO (n=35) |
|||
|
количество |
% |
количество |
% |
количество |
% |
|
|
Пальцы |
15 |
42,9 |
17 |
48,6 |
18 |
51,4 |
|
Пальцы с переходом на стопу |
5 |
14,3 |
8 |
22,9 |
7 |
20,0 |
|
Дистальная часть стопы |
4 |
11,4 |
2 |
5,7 |
3 |
8,5 |
|
Подошвенная часть стопы |
6 |
17,2 |
4 |
11,4 |
5 |
14,3 |
|
Пяточная область |
2 |
5,7 |
2 |
5,7 |
1 |
2,9 |
|
Культя стопы |
3 |
8,5 |
2 |
5,7 |
1 |
2,9 |
|
Всего |
35 |
100 |
35 |
100 |
35 |
100 |
В исследуемых группах преобладали поражения дистальных отделов стоп с деструкцией пальцев и развитием флегмоны с выраженным отеком местных тканей, что наиболее характерно для нейроишемических форм поражения стоп. Микробиологический посев из раны забирался стандартным способом на 2-е, 5-е, 8-е сутки с определением чувствительности микроорганизмов к антибактериальным препаратам. Антибактериальная терапия назначалась в соответствии с результатами подбора на чувствительность к антибиотикам, в основном использовались цефалоспорины III поколения, фторхинолоны, метронидазол. Микробный пейзаж при проведении бактериологических исследований в исследуемых группах пациентов представлял полимикробную флору с аэробами и факультативными анаэробами, с грамотрицательными и грамположительными ассоциациями микроорганизмов. На 2-е сутки уровень титра микроорганизмов ран был равнозначен во всех исследуемых группах. Уже на 5-е сутки в основной II группе (NPWT+NO) уровень титра микроорганизмов ран был менее диагностически значимого (104) у 35 (100%) пациентов, в основной I группе (NPWT) – у 26 (74,3 %) пациентов, а в контрольной группе – у 15 (42,9%) пациентов. На 8-е сутки в контрольной группе у 29 (82,6%) пациентов уровень титра микроорганизмов ран был менее диагностически значимого (104), в основной I и II группе (NPWT, NPWT+NO) патогенной флоры не обнаруживалось.
Воздействие на инфицированную рану локальным отрицательным давлением имеет несомненные преимущества перед традиционным ведением ран контрольной группы, заключающиеся в активном удалении экссудата и ускоренной элиминации бактериальной флоры из раны. Эффективность микробной деконтаминации максимальна во II основной группе (NPWT+NO), почти в 2 раза выше в сравнении с контрольной группой, в которой вакуумная терапия ран дополняется мощным антибактериальным эффектом высоких доз NO. При инсуфляции экзогенным монооксидом азота, образующим пироксинитрит, в ране уничтожаются любые ассоциации микроорганизмов, проявляется прямое бактерицидное действие.
Цитологический анализ мазков-отпечатков, полученных по методике Покровской–Макарова, окрашенных гематоксилином-эозином и взятых из раны на 3-и, 5-е, 8-е, 12-е сутки после хирургической операции на стопе, проводили под микроскопом с увеличением в 400 и 900 раз. Динамику заживления раневого процесса оценивали визуально по росту грануляционной ткани и появлению эпителизации. На 3-и сутки после операции на стопе цитограммы ран в контрольной и обеих основных группах существенно не отличались и представляли дегенеративно-воспалительный и воспалительный тип с наличием большого числа микробов и нейтрофилов в состоянии дегенерации и деструкции с признаками воспалительной реакции.
На 5-е сутки в основной II группе исследуемых у 11 (31,4%) пациентов отмечен воспалительно-регенераторный тип цитограмм и такой же – в основной I группе у 7 (20%) пациентов. При этом микрофлора ран наблюдается в небольшом количестве в состоянии активного фагоцитоза, число нейтрофилов уменьшается, увеличиваются полибласты и макрофаги, что свидетельствует об очищении ран и переходе в фазу регенерации. Цитограммы ран контрольной группы существенно не изменились и незначительно отличались от исходных, сохраняя дегенеративно-воспалительный и воспалительный тип.
На 8-е сутки в основной II группе исследуемых у 30 (85,7%) пациентов отмечен воспалительно-регенераторный и регенераторно-воспалительный тип цитограмм, такой же – в основной I группе у 25 (71,4%) пациентов, что характеризует существенное ускорение процесса регенерации ран с появлением фибробластов и уменьшением количества макрофагов и лейкоцитов. Цитограммы ран контрольной группы в 7 (20%) случаях перешли в фазу регенерации, остальные 28 (80%) находились в фазе воспаления.
На 12-е сутки в основной II группе исследуемых у 35 (100%) пациентов зафиксирован переход ран в фазу регенерации с преобладанием регенераторного типа у 18 (51,4%) пациентов с наличием фибробластов и эпителиальных клеток, в основной I группе пациентов с наличием регенераторного типа – у 10 (28,6%) пациентов. Цитограммы ран контрольной группы в 23 (65,7%) случаях перешли в фазу регенерации, остальные 12(34,3%) находились в фазе воспаления. Таким образом, анализ цитограмм, полученных из мазков-отпечатков, демонстрирует высокую эффективность и повышение скорости заживления инфицированных ран почти в 2 раза при СДС с применением технологии лечения локальным отрицательным давлением с инсуфляцией монооксидом азота. Анализ динамики раневого процесса после оперативного лечения инфицированных форм СДС в исследуемых группах представлен в таблице 2.
Таблица 2
Динамика течения раневого процесса после операций на инфицированных формах синдрома диабетической стопы в исследуемых группах
|
Клинические признаки |
Контрольная группа (n=35) |
Основная группа I NPWT (n=35) |
Основная группа II NPWT+NO (n=35) |
p |
|
Исчезновение отека стопы (сутки) |
9±0,8 |
5±0,7 |
4±0,2 |
p<0,05 |
|
Исчезновение болевого синдрома (сутки) |
9±0,2 |
5±0,4 |
4±0,6 |
p<0,05 |
|
Длительность гиперемии (сутки) |
7±0,8 |
5±0,3 |
4±0,5 |
p<0,05 |
|
Исчезновение инфильтрации краев раны (сутки) |
10±0,6 |
5±0,4 |
4±0,7 |
p<0,05 |
|
Сроки очищения ран (сутки) |
9±0,7 |
6±0,3 |
5±0,4 |
p<0,05 |
|
Выполнение раны грануляциями (сутки) |
10±0,7 |
7±0,5 |
5±0,8 |
p<0,05 |
|
Появление эпителизации раны (сутки) |
17±0,4 |
10±0,6 |
8±0,4 |
p<0,05 |
У всех пациентов контрольной группы болевой синдром после операции и отек стопы в среднем сохранялись до 9 суток, тогда как в основной группе I (NPWT) исчезли на 4 дня раньше, а в основной группе II (NPWT+NO) боль и отеки были устранены на 5 дней раньше контрольной группы. Гиперемия оперированных стоп также была устранена раньше на 2–3 дня в основных группах по сравнению с контрольной группой. Инфильтрация краев ран исчезла в 2 раза быстрее по сравнению с контрольной группой после вакуумной терапии ран. Сроки очищения ран также сократились на 3–4 суток в основных группах. Выполнение раны грануляциями также было отмечено раньше в основной группе II (NPWT+NO) – уже на 5-е сутки, и на 7-е сутки в основной группе I (NPWT), в 2 раза быстрее по сравнению с контрольной группой. Вследствие активного воздействия на раны локального отрицательного давления и высокодозовой инсуфляции монооксидом азота улучшилась микроциркуляция, краевая эпителизация ран в основной группе II (NPWT+NO) наступила в 2 раза быстрее, чем в контрольной группе. Итоговые результаты хирургического лечения инфицированных форм СДС в исследуемых группах представлены в таблице 3.
Таблица 3
Результаты хирургического лечения инфицированных форм синдрома диабетической стопы в исследуемых группах
|
Хирургическое лечение |
Контрольная группа (n=35) |
Основная группа I NPWT (n=35) |
Основная группа II NPWT+NO (n=35) |
|
Повторные этапные операции на стопе |
11 (31,4%) |
7 (20%) |
4 (11,4%) |
|
Высокие ампутации |
3 (8,6%) |
0 (0%) |
0 (0%) |
|
Пластическое закрытие ран |
8 (22,9%) |
16 (45,7%) |
21 (60%) |
|
Заживление ран вторичным натяжением |
27 (77,1%) |
19 (54,3%) |
14 (40%) |
Средняя продолжительность лечения (койко-дней) (p<0,05): в контрольной группе – 21±1,6, в I основной – 17±1,8, в II основной – 14±1,5.
Клиническое наблюдение. Пациент К. 58 лет, DS: сахарный диабет II типа, синдром диабетической стопы нейроишемическая форма, Wagner 3, флегмона правой стопы. Операция в день поступления – резекция правой стопы с экзартикуляцией 2-го, 3-го, 4-го пальцев с резекцией головок 2-й, 3-й, 4-й плюсневых костей. Проводилась комплексная антибактериальная, стандартная терапия по протоколу лечения инфицированных форм синдрома диабетической стопы. На 2-е, 5-е, 8-е сутки после операции на рану накладывались вакуумные повязки для лечения локальным отрицательным давлением с инсуфляцией экзогенным монооксидом азота по разработанной методике (патент на изобретение № 2787154 Гос. реестр изобретений РФ, 29.12.2022.) (рис. 1, 2, 3, 4).
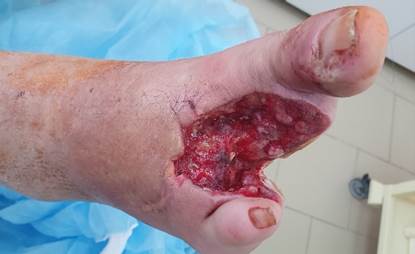
Рис. 1. Состояние раны пациента К. с диабетической флегмоной правой стопы. 2-е сутки после операции резекции правой стопы с экзартикуляцией 2-го, 3-го, 4-го пальцев с резекцией головок 2-й, 3-й, 4-й плюсневых костей
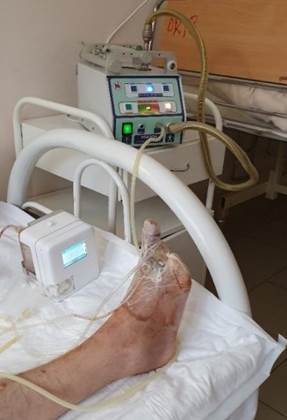
Рис. 2. На 2-е сутки после операции наложена вакуумная повязка на рану с подключением через один порт вакуумного аппарата «Вит МобилПлюс», а через второй порт – аппарата «ПЛАЗОН» для инсуфляции раны NO
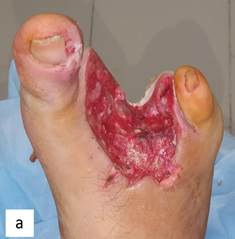
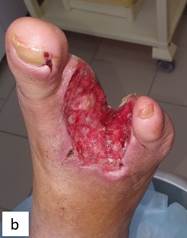
Рис. 3. Состояние раны после снятия вакуумной повязки: на 5-е сутки (а) – рана очистилась, отека тканей нет, патогенной флоры не выявлено, выполнена активными грануляциями; 8-е сутки (b) – активно гранулирующая рана с краевой эпителизацией
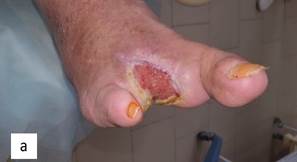
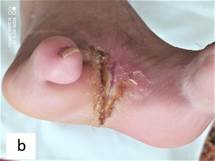
Рис. 4. Состояние раны правой стопы пациента К. через 2 (а) и 5 (b) месяцев после операции. Активная эпителизация раны. Полное заживление раны
Пациент выписан в удовлетворительном состоянии на 13-е сутки от началалечения на амбулаторное долечивание. Заживление раны происходило вторичным натяжением с использованием биопластического материала «ХитоПран». В результате проведенного лечения по предложенной методике у данного пациента удалось не только сохранить правую нижнюю конечность, но и добиться эффективного, ускоренного в 2 раза заживления раны без рецидивов. В 1,5 раза сокращены койко-дни лечения в стационаре, вдвое быстрее происходили заживление раны и реабилитация больного. Больной осмотрен через 1,5; 2; 4; 5 месяцев – выявлено успешное полное заживление раны правой стопы с активной эпителизацией и заживлением раны. Пользуется ортопедической обувью.
Заключение. Предложенный метод лечения ран локальным отрицательным давлением с инсуфляцией экзогенным монооксидом азота в комплексном лечении инфицированных ран при синдроме диабетической стопы ускоряет в 2 раза процесс очищения и деконтаминации ран, устраняя отек местных тканей, с переходом в 2 раза быстрее в фазу регенерации и эпителизации, позволяет в 2 раза быстрее готовить раны к пластическому закрытию, снижает необходимость в этапных оперативных вмешательствах на стопе в 3 раза, устраняет риск высоких ампутаций, в 1,5 раза сокращает продолжительность лечения.
Библиографическая ссылка
Печёнкин Е.В., Чудин В.В., Полапин И.А., Чумаков П.И., Мишра А.К., Кобылятский Н.И., Подушинский М.А. РЕЗУЛЬТАТЫ ПРИМЕНЕНИЯ ЛОКАЛЬНОГО ОТРИЦАТЕЛЬНОГО ДАВЛЕНИЯ И ЭКЗОГЕННОГО МОНООКСИДА АЗОТА В КОМПЛЕКСНОМ ЛЕЧЕНИИ ИНФИЦИРОВАННЫХ РАН ПРИ СИНДРОМЕ ДИАБЕТИЧЕСКОЙ СТОПЫ // Современные проблемы науки и образования. 2024. № 6. ;URL: https://science-education.ru/en/article/view?id=33768 (дата обращения: 10.05.2026).
DOI: https://doi.org/10.17513/spno.33768



