Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
A CLINICAL CASE OF INTRAVASCULAR LARGE B-CELL LYMPHOMA OF THE BRAIN
Введение
Внутрисосудистая крупноклеточная В-клеточная лимфома – это редкий тип экстранодальной В-клеточной лимфомы с преимущественным поражением микроциркуляторного русла кожи и головного мозга. Также описаны редкие случаи поражения селезёнки, печени, костного мозга, почек, лёгких, сердца, кишечника и других органов, что подтверждает возможность возникновения данной опухоли в любом органе [1]. В одном из крупнейших ретроспективных исследований данное заболевание было выявлено у 29 пациентов в период с 1990 по 2016 год, при этом поражение головного мозга наблюдалось в 75,9% случаев [2], что делает внутрисосудистую крупноклеточную В-клеточную лимфому крайне редким и сложным в диагностике заболеванием. По другим данным был диагностирован 651 случай данного вида лимфомы (в период с 1959 по 2011 год), из которых 308 (41%) случаев были выявлены в головном мозге [3]. В настоящее время выделяют три варианта данного вида лимфомы: классический, кожный и ассоциированный с гемофагоцитарным синдромом [4].
С клинической точки зрения внутрисосудистая крупноклеточная В-клеточная лимфома головного мозга проявляет себя такими симптомами, как общее снижение когнитивных функций, судороги, нарушение сознания, энцефалопатия, миелопатия, радикулопатия или невропатия. Общие симптомы включают лихорадку неизвестного происхождения, ночную потливость и потерю веса [5]. В большинстве случаев данная патология не имеет специфических клинических признаков и проявляется неспецифическими общими симптомами, а также клинической симптоматикой, схожей с ишемией головного мозга, что значительно затрудняет постановку диагноза.
При проведении магнитно-резонансной томографии (МРТ) могут выявляться различные отклонения от нормы, такие как инфарктоподобные поражения головного мозга, неспецифические поражения белого вещества, менингеальное усиление и гиперинтенсивные поражения моста, но они также не являются патогномоничными для данного заболевания [6]. При наличии в анамнезе неврологической симптоматики, цитопении, лихорадки неизвестного происхождения и повышения лактатдегидрогеназы (ЛДГ) может быть полезно взятие биопсии кожи с целью исключить внутрисосудистую крупноклеточную В-клеточную лимфому [7]. Если кожных проявлений не наблюдается, авторы рекомендуют взятие трёх-четырёх образцов из бедра, живота и задней поверхности плеча [8]. Кроме того, рекомендуется отдавать предпочтение инцизионной биопсии глубиной не менее 5 мм с захватом подкожно-жировой клетчатки, где в большинстве случаев определялась внутрисосудистая B-клеточная лимфома [9]. По результатам различных исследований, чувствительность случайных биопсий кожи при данном заболевании составляет от 50 до 75%, специфичность – 100%, а прогностическая ценность достигает 100% [10].
Подобное расположение опухолевых клеток в просвете сосудов предположительно обусловлено потерей ими белков CD29 и CD54 (обеспечивающих трансваскулярную миграцию) и экспрессией CD11a и CD49b (молекул адгезии к эндотелию), что приводит к секвестрации клеток в просвете сосудов, при отсутствии их миграции через эндотелий [11]. Другим предполагаемым механизмом оседания опухолевых клеток в просвете сосуда является экспрессия лимфоцитами рецептора CXCR3, взаимодействующего с его лигандом CXCL9, экспрессируемым эндотелиальными клетками. Взаимодействие CXCL9-CXCR3 активирует интегрины и способствует внутрисосудистой агрегации злокачественных клеток [12].
Морфологически лимфоциты опухоли представляют собой центробластный вариант – крупные клетки с овальным или круглым ядром с выраженными ядрышками, скудной цитоплазмой, высоким ядерно-цитоплазматическим соотношением и частыми фигурами митозов. Также описаны варианты центробластов с многолопастным ядром [13]. В некоторых источниках выделяют иммунобластный вариант, который характеризуют большие клетки с крупными ядрами и одиночным хорошо различимым центрально расположенным ядрышком. При анапластическом варианте выявляются большие плеоморфные клетки с крупными причудливыми ядрами неправильной формы. Трудноотличимым от иммунобластного является плазмобластный вариант с клетками, напоминающими плазматические, с эксцентричными ядрами и ядерным хроматином в виде «циферблата» [14].
Иммуногистохимические особенности
Как и все зрелые B-клетки, клетки внутрисосудистой крупноклеточной В-клеточной лимфомы экспрессируют маркер CD20. СD20 окрашивает злокачественные В-лимфоциты в сосудах любого органа, что позволяет поставить окончательный диагноз. По различным исследованиям, самые распространенные антигены, обнаруживаемые на поверхности клеток, это CD79a, CD20, MUM-1, Bcl-2, CD19, CD5, Bcl-6, C-MYC и p53 [15]. В редких случаях маркер CD20 не экспрессировался клетками опухоли, в этом случае подтвердить диагноз помогла положительная экспрессия маркеров CD79a, MUM-1, CD45 и Ki-67 [4].
Цель исследования. Описание клинического наблюдения внутрисосудистой крупноклеточной В-клеточной лимфомы.
Материалы и методы исследования. Микропрепараты и парафиновые блоки ткани головного мозга, протокол вскрытия и история болезни пациентки. Кусочки ткани после проводки по стандартному протоколу в аппарате Leica TP 1020 заливали в парафин марки «Гистомикс», используя станцию для заливки тканей в парафин MPS/P2. Гистологические срезы толщиной 4 мкм изготавливали на микротоме Leica RM 2245 и окрашивали гематоксилином и эозином по стандартному протоколу с помощью аппарата GEMINI AS Thermo Scientific.
Иммуногистохимическое исследование проводили с антителами CD3, CD20, CD79a, Ki-67 с использованием аппарата Ventana BenchMark с последующим микроскопированием на Nikon Eclipse Ni. Сканирование препаратов и изготовление фотографий осуществляли на Nano Zoomer S60 (Hamamatsu).
Источники, не удовлетворяющие теме исследования, были исключены.
Результаты исследования и их обсуждение. Пациентка 60-ти лет находилась под наблюдением участкового терапевта с жалобами на нарушение глотания, выраженную слабость в верхних и нижних конечностях, невозможность самостоятельного передвижения, недержание мочи, бессонницу и головные боли, купируемые приёмом 5% раствора трамадола.
За 4 месяца до смерти у больной внезапно появились слабость в конечностях и асимметрия лица; после проведенной спиральной компьютерной томографии (СКТ) пациентка была госпитализирована в стационар с диагнозом «Острый инфаркт мозга обоих каротидных бассейнов, криптогенный клинический подтип».
В течение следующей недели дважды с разницей в 4 дня больной была проведена МРТ головного мозга. При первичном исследовании было выдано следующее заключение: «картина двух интракраниальных очаговых изменений и структурных изменений в белом веществе правой лобной доли (более вероятно ишемическое НМК подострой стадии, в бассейне правой СМА); зоны структурных изменений в валике мозолистого тела (вероятнее проявление синдрома Susak), многочисленных супратенториальных очагов глиоза». При повторном исследовании: «картина структурных изменений в обеих лобных долях, в стволе и валике мозолистого тела (учитывая увеличение размеров визуализируемых зон и появление новой зоны изменённого МР-сигнала, а также появление признаков масс-эффекта в области валика мозолистого тела, больше данных за объёмное образование глиального ряда)».
Пациентке была проведена консультация нейрохирурга ФГАУ «НМИЦН им. ак. Н.Н. Бурденко МЗ России», по результатам которой высказано предположение о наличии у пациентки церебрального глиоматоза/мультифокальной глиомы с рекомендацией проведения стереотаксической биопсии.
В дальнейшем проведена позитронно-эмиссионная томография головного мозга в ФГБУН «Институт мозга человека им. Н.П. Бехтеревой РАН»: «ПЭТ-признаков опухолевого генеза поражения головного мозга не получено. ПЭТ-картина в совокупности с результатами МРТ соответствует представлению о поражении белого вещества (ПМЛ? аутоиммунный энцефалит?)».
В последующем пациентка находилась дома под наблюдением врача общей практики по месту жительства с диагнозом «Мультифокальное глиальное поражение головного мозга в виде тетрапареза».
При патологоанатомическом вскрытии с последующим микроскопическим исследованием тканей обнаружен отёк головного мозга с наличием внутри него мелких и средних сосудов диффузных скоплений крупных полиморфных лимфоидных клеток с центробластной морфологией.
При иммуногистохимическом исследовании в опухолевых клетках выявлена яркая равномерная мембранная экспрессия CD20 и CD79a, а также выявлен высокий индекс пролиферативной активности (количество Ki-67-положительно окрашенных ядер составило около 80%).
Исходя из вышеизложенного, следует констатировать, что смерть пациентки наступила от прогрессирования внутрисосудистой крупноклеточной В-клеточной лимфомы головного мозга через 4 месяца с момента появления клинической симптоматики заболевания.
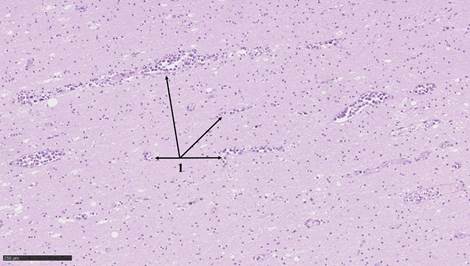
Рис. 1. Головной мозг. 1 – скопления лимфоидных элементов в просвете сосудов различного калибра. Окраска гематоксилином и эозином. Масштабный отрезок 250 мкм
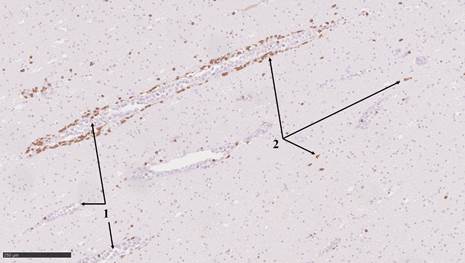
Рис. 2. 1 – CD3+ лимфоидные элементы в просвете сосудов головного мозга, 2 – инфильтрация стенок сосудов головного мозга CD3+ лимфоцитами, а также Т-лимфоциты в веществе мозга. Иммуногистохимическая окраска с антителами к CD3. Масштабный отрезок 250 мкм
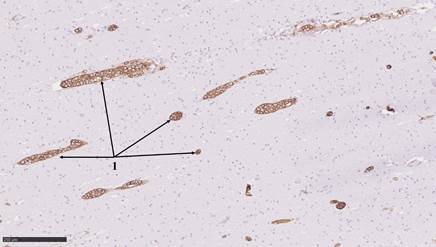
Рис. 3. 1 – CD20+ лимфоциты в просвете сосудов головного мозга различного калибра. Иммуногистохимическая окраска с антителами к CD20. Масштабный отрезок 250 мкм
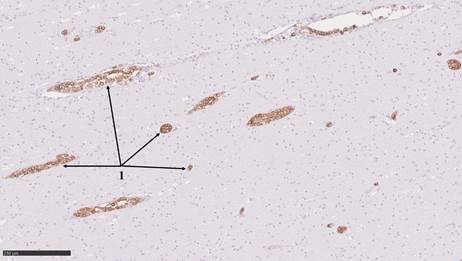
Рис. 4. 1 – CD79a+ лимфоциты в просвете сосудов головного мозга различного калибра. Иммуногистохимическая окраска с антителами к CD79a. Масштабный отрезок 250 мкм
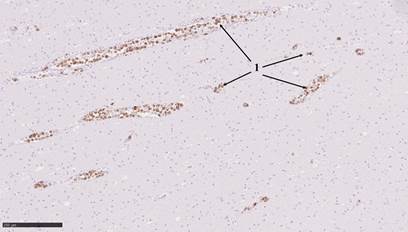
Рис. 5. 1 – Ki-67+ лимфоциты в просвете сосудов головного мозга различного калибра. Иммуногистохимическая окраска с антителами к Ki-67. Масштабный отрезок 250 мкм
Заключение. Внутрисосудистая крупноклеточная В-клеточная лимфома головного мозга является редким заболеванием, которое должно быть включено в дифференциально-диагностический ряд у пациентов с неспецифической картиной поражения головного мозга и длительной лихорадкой неясного генеза. На первое место в клинической диагностике выходят рентгенологические методы, такие как магнитно-резонансная томография, спиральная компьютерная томография и позитронно-эмиссионная томография, совмещённая с компьютерной томографией. Для достоверной верификации патологического процесса необходимо выполнять биопсию головного мозга, а при наличии трудностей взятия биопсии может помочь выполнение предварительной выборочной инцизионной биопсии кожи.
Библиографическая ссылка
Мухина Т.С., Хабибуллин Р.Р., Петричко С.А., Тверской А.В., Писанкина Д.С., Горцева П.А. КЛИНИЧЕСКИЙ СЛУЧАЙ ВНУТРИСОСУДИСТОЙ КРУПНОКЛЕТОЧНОЙ В-КЛЕТОЧНОЙ ЛИМФОМЫ ГОЛОВНОГО МОЗГА // Современные проблемы науки и образования. 2024. № 4. ;URL: https://science-education.ru/en/article/view?id=33608 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.33608



