Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
DELAYED SKIN GRANULOMAS IN THE PATIENT AFTER INJECTION OF AN INJECTABLE TISSUE FILLER BASED ON POLYLACTIC ACID: A CLINICAL CASE
Введение
Развитие отсроченных осложнений на введение инъекционных тканевых наполнителей в эстетической медицине остается на данный момент актуальным и дискутабельным вопросом. Преимущественно это связано с недостаточным количеством публикаций с высокой степенью доказательности и данных о частоте возникновения, причинах и точных механизмах их формирования. Данные литературных источников крайне разнятся и демонстрируют широкий разброс значений, характеризующий частоту встречаемости данного нежелательного процесса. Ожидается, что мировой рынок эстетических наполнителей достигнет 3,48 млрд долларов США в 2024 году и вырастет в среднем на 6,5%, достигнет 4,77 млрд долларов США к 2029 году, превалируя в перечне инвазивных манипуляций в эстетической медицине [1]. Закономерно, что с увеличением объема проводимых инъекций возрастает и число нежелательных явлений и осложнений, как остро возникающих, так и развивающихся спустя определенный период. Отсроченные осложнения развиваются позднее 4 недель после введения дермального инъекционного тканевого наполнителя и представлены такими осложнениями, как образование узелков в местах введения инъекционных наполнителей различной химической природы, гранулем, инфекций кожи и мягких тканей [2].
Осложнения в виде появления локальных дермальных образований после проведения эстетических манипуляций с использованием инъекционных тканевых наполнителей необходимо дифференцировать между гранулематозными и негранулематозными образованиями в месте проведенных эстетических манипуляций, так как они требуют совершенно разного подхода (не только терапевтического), а также обладают иными прогностическими характеристиками [3].
Цель исследования
Целью работы является описание клинического случая с определением характерных признаков развития гранулем с использованием морфологических и ультразвуковых исследований после введения инъекционных тканевых наполнителей на основе полимолочной кислоты.
Материалы и методы исследования
При подготовке материала были использованы данные объективного осмотра, ультразвуковой диагностики (аппарат для УЗИ Canon Aplio i800, Canon, Япония, высокочастотный датчик: i24LX8 с частотным диапазоном 8,8–24,0 МГц), патоморфологического исследования (лаборатория UNIM, Россия) c использованием рутинных красителей и морфологической оценки результата панч-биопсии (DERMO PUNCH®, производитель SteryLab, Италия) кожи пациента. Пациентка женского пола, 27 лет, обратилась в клинику Данищука с жалобами на наличие подкожных образований, причиняющих высокую эстетическую неудовлетворенность своим внешним видом, возвышающихся над уровнем кожи, после проведения эстетических манипуляций с введением инъекционного тканевого наполнителя на основе полимолочной кислоты (наполнитель Gana V, состав лиофилизата: поли-L-молочная кислота (210 мг), карбоксиметилцеллюлоза и D-маннитол, производитель Gana, Южная Корея, применяется для коррекции возрастных изменений кожи).
Результаты исследования и их обсуждение
Гранулема инородного тела на введение инъекционного тканевого наполнителя на основе полимолочной кислоты является ярким примером отсроченного осложнения. Достоверно не известны причины, по которым физиологическая реакция на инородное тело, являющаяся в случае использования в эстетической медицине желаемой, переходит от нормотипичной и отграниченной к хроническому воспалительному процессу, проявляющемуся в виде образования узелков [4].
На образование гранулем влияют такие факторы, как: химический состав инъекционного тканевого наполнителя, объем инъекции, примеси, присутствующие в наполнителях, физические свойства наполнителей, соблюдение протокола и слоя введения [5].
В работе представлен случай множественных пальпируемых гранулематозных образований в области лица и шеи через 8 месяцев после введения инъекционного тканевого наполнителя на основе полимолочной кислоты у пациентки 27 лет, которой была выполнены эстетические манипуляции с целью устранения морщин «кольца Венеры» в области шеи и уплотнения кожи в нижней трети лица. Диагноз был подтвержден в результате патоморфологического исследования. Этот отчет о клиническом случае соответствует принципам Хельсинкской декларации, и от пациентки было получено письменное информированное согласие.
Клинический случай
Пациентка 27 лет обратилась в клинику Данищука с жалобами на медленно прогрессирующие в объеме подкожные образования в области шеи (рис. 1) и нижней трети лица спустя 8 месяцев после введения в эти зоны инъекционного тканевого наполнителя на основе полимолочной кислоты.
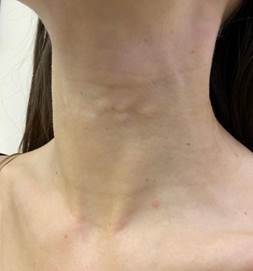
Рис. 1. Множественные образования в области шеи
Из анамнеза: при клиническом осмотре и сборе анамнеза установлено наличие множества силиконовых имплантов (ягодичных, грудных, икроножных), а также проведенных хирургических вмешательств с 2016 по 2023 гг., предшествующих проведению эстетических процедур в области лица и шеи: ринопластика, коррекция положения нижних ребер, антропометрическая дистракция голеней, маммопластика, глютеопластика, круропластика. Пациентка отрицала какие-либо известные ей аллергические реакции, боли, кровотечения, предшествующие травмы в областях появления беспокоящих образований. Пациентка отмечала исключительно жалобы на эстетический вид области расположения образований, отсутствие болей или дискомфорта.
Объективно: общее состояние удовлетворительное, сознание ясное, температура нормальная. При осмотре кожные покровы были чистыми, физиологической окраски. В области шеи и нижней трети лица имелись множественные локальные подкожные образования размером от 0,2х0,2 до 0,4х2,0 см, кожные покровы над образованиями не изменены. При пальпации области шеи и нижней трети лица определяются множественные плотные образования, безболезненные при пальпации, симптом флюктуации отрицательный. При цветном тепловизионном исследовании камерой-тепловизором Hti-Xintai обнаружено изменение статического распределения температуры кожи в областях фиксируемых образований (рис. 2). Отмечаются нарушение поверхностного распределения температуры кожи, обусловленное состоянием подкожных сосудов, мышц, жировой прослойки, появление участков более низкой температуры в проекции расположения образований.

Рис. 2. Тепловизионное изображение области шеи, субментальной зоны: светлые участки в проекции множественных образований кожи
Результаты перечисленных исследований: общий анализ крови, обычные биохимические анализы (креатинин, АЛТ, АСТ, уровень сахара в крови натощак), скорость оседания эритроцитов, гормоны щитовидной железы (FT3, FT4, ТТГ) и электролиты (Na, K, Ca, Cl, P) – были в норме. Однако у пациентки был зафиксирован высокий уровень свободного (непрямого) билирубина (20,1 мкмоль/л) без изменения цвета (пожелтения) кожных покровов, глазной склеры и слизистых оболочек полости рта. Консультация терапевта подтвердила наличие у пациентки синдрома Жильбера.
Ультразвуковое исследование показало наличие множественных гипоэхогенных участков овальной формы, размерами 0,4–2,0 см с размытыми, нечеткими границами и с небольшими гиперэхогенными областями внутри образований, без жидкостного компонента (рис. 3).
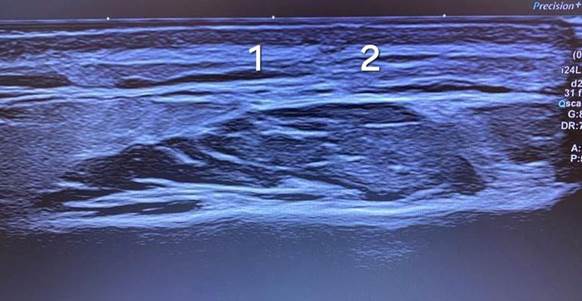
Рис. 3. Результат ультразвукового исследования образований кожи области шеи: 1) множественные гипоэхогенные участки овальной формы; 2) гиперэхогенные области внутри образований, без жидкостного компонента
С учетом данных анамнеза, клинической картины, данных УЗИ поставлен предварительный диагноз «гранулемы инородного тела кожи нижней трети лица и шеи». Пациентке было предложено консервативное лечение 1,0 мл раствора бетаметазона дипропионата внутриочагово по 0,10–0,15 мл в каждое образование однократно. Была также назначена консультация челюстно-лицевого хирурга. Однако от проведения консервативной терапии пациентка отказалась, принято решение о хирургическом иссечении наиболее крупных и обусловливающих эстетические жалобы образований. Образования кожи области шеи удалены хирургическим иссечением с наложением швов, материал передан на гистологическое исследование.
Патологоанатомическое исследование с окрашиванием рутинными красителями гематоксилином и эозином выявило реакцию гигантских клеток на инородное тело, часть из которых претерпела преобразование в многоядерные клетки Пирогова–Лангханса, скопление макрофагов и дифференцированных лимфоцитов, а также плазматические клетки, мононуклеары и эозинофилы (рис. 4).
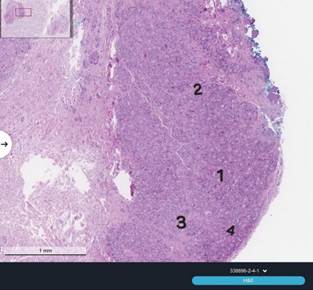
Рис. 4. Патоморфологическое исследование образований кожи области шеи
Микропрепарат операционного биоптата кожи.
Окраска гематоксилин и эозин, увеличение 10х40
(1) – гигантские клетки инородного тела, (2) – многоядерные клетки Пирогова–Лангханса, (3) – скопление макрофагов, (4) – лимфоциты
Окончательный диагноз «гранулемы инородного тела кожи нижней трети лица и шеи» (L92.3) установлен на основании анамнеза, клинической картины, данных ультразвукового и гистологического исследований. При постановке диагноза данные образования необходимо дифференцировать с гранулемами при таких заболеваниях, как туберкулез, саркоидоз кожи, сифилис, а также с неинфекционными узелками и злокачественными новообразованиями [6]. Следует также учесть возможность появления образований вследствие нарушения техники подготовки инъекционного тканевого наполнителя, протокола введения со стороны врача-косметолога, что может привести к неравномерному распределению препарата в тканях и формированию зон его скопления. Полученные данные УЗИ и патоморфологического исследования позволяют провести дифференциальную диагностику с перечисленными состояниями и верифицировать диагноз.
Точно выявленных и подтвержденных механизмов, приводящих к переходу нормальной и запрограммированной физиологической реакции на инъецируемый тканевой наполнитель на основе полимолочной кислоты, на данный момент нет, и формирование гранулематозной реакции остается малопрогнозируемым и не до конца изученным процессом [7]. Однако обращает на себя внимание отягощенный анамнез пациентки в представленном случае (многократные оперативные вмешательства, наличие множественных силиконовых имплантов, синдром Жильбера), не учтенный врачом-косметологом до проведения эстетических процедур с использованием инъекционного тканевого наполнителя на основе полимолочной кислоты. Данные некоторых публикаций свидетельствуют о возрастающем риске отсроченных нежелательных явлений и осложнений в ответ на использование небиодеградируемых имплантов и при повторяющихся оперативных вмешательствах с коротким периодом их последовательного выполнения [8, 9]. Таким образом, отягощенный анамнез может формировать патологические реакции со стороны иммунной системы в ответ на введение тканевых наполнителей на основе молочной кислоты. Для профилактики инициации и формирования локального гранулематозного процесса в местах использования наполнителей на основе энантиомеров полимолочной кислоты следует тщательным образом оценивать данные анамнеза у потенциальных кандидатов для проведения эстетических инъекционных процедур.
Заключение
Для понимания рисков, механизмов возникновения отсроченных нежелательных явлений и осложнений в случае применения инъекционных тканевых наполнителей на основе полимолочной кислоты необходимы дальнейшие систематические исследования, контролируемые клинические испытания с целью формирования научно обоснованных рекомендаций по лечению и коррекции данных состояний. Представленный случай демонстрирует, что диагностика осложнений в эстетической медицине остается многоступенчатым процессом, требует привлечения специалистов и ресурсов из других областей медицины, таких как ультразвуковая диагностика, терапия, патоморфология, и поиска новых терапевтических подходов при поздних и отсроченных осложнениях после инъекции тканевых наполнителей на основе полимолочной кислоты.
Авторы благодарят пациентку за разрешение на публикацию личной информации, а также профессора Лелюка Владимира Геннадьевича за предоставленные результаты и фотоизображения ультразвукового исследования. Сообщается также об отсутствии конфликтов интересов у авторов.
Библиографическая ссылка
Первых С.Л., Карпова Е.И. ОТСРОЧЕННЫЕ ГРАНУЛЕМЫ КОЖИ У ПАЦИЕНТКИ ПОСЛЕ ВВЕДЕНИЯ ИНЪЕКЦИОННОГО ТКАНЕВОГО НАПОЛНИТЕЛЯ НА ОСНОВЕ ПОЛИМОЛОЧНОЙ КИСЛОТЫ: КЛИНИЧЕСКИЙ СЛУЧАЙ // Современные проблемы науки и образования. 2024. № 4. ;URL: https://science-education.ru/en/article/view?id=33593 (дата обращения: 23.05.2026).
DOI: https://doi.org/10.17513/spno.33593



