Введение
Лейшманиоз – трансмиссивная инфекция, вызываемая простейшими рода Leishmania [1]. Россия не является эндемичной по лейшманиозу страной, однако встречаются случаи завозного лейшманиоза, связанные с прибытием мигрантов и беженцев из эндемичных регионов и в целом с высокой миграционной активностью населения, повышением международного взаимодействия в сферах туризма и образования, военно-технической области [2], о чем свидетельствует рост числа публикаций в литературе о выявлении кожного/висцерального лейшманиоза в России в последние годы [2, 3, 4]. Спорадические вспышки заболевания отмечаются в Дагестане и Крыму, где есть возбудители инфекции с ее источниками из природного резервуара (лисы, крысы, мыши-пеcчанки) и переносчики – москиты [3]. Вышесказанное подтверждает актуальность заражения лейшманиозом и повышения диагностической настороженности и расширения опыта в его выявлении и лечении. В разных странах мира средствами выбора для лечения лейшманиоза являются препараты сурьмы, которые не зарегистрированы на территории России. Эти препараты обладают низким профилем безопасности и часто вызывают серьезные побочные эффекты, отмечается рост резистентности возбудителя к препаратам сурьмы: отсутствие терапевтического эффекта есть примерно у 20% больных, страдающих кожным лейшманиозом [5], а редукция кожных проявлений даже при эффективности лекарств часто завершается формированием обезображивающего рубца, что особо значимо при наличии процесса на лице и вызывает морально-нравственные страдания у пациентов [6]. Поэтому поиск эффективных и безопасных способов лечения лейшманиоза актуален. В литературе встречается информация о сравнительной эффективности изолированного и сочетанного использования медикаментов с радиочастотной и лазерной терапией при кожном лейшманиозе [7, 8], однако авторы не встретили данных об эффективности фракционной лазерной терапии в монорежиме при отсутствии терапевтического эффекта от медикаментов у пациентов с различной степенью кожного поражения, что составляет суть новизны исследования. Учитывая высокую токсичность антилейшманиальных лекарственных средств, использование фракционной лазерной терапии может стать альтернативным методом лечения при минимальных побочных явлениях.
Цель исследования – оценить эффективность фракционного лазерного фототермолиза в лечении больных с кожной формой лейшманиоза при неэффективности предшествующей медикаментозной терапии (на примере больных из Сирийской Арабской Республики).
Материалы и методы исследования
Открытое проспективное исследование, одобренное комитетом этической экспертизы Министерства здравоохранения Сирии, проведено на базе отделения дерматологии больницы Красного Полумесяца (муниципальный округ Думмар, Дамаск, Сирия) в период с марта 2023 по декабрь 2023 гг. и включало 18 пациентов с кожным лейшманиозом в возрасте от 10 до 45 лет (средний возраст – 24,1±2,2 года), из них 11 мужчин (61%) и 7 женщин (39%). Пациентов разделили после заполнения письменных информированных согласий на 3 группы (в зависимости от размеров очага поражения), сопоставимые по возрасту, полу, времени появления и выраженности кожных проявлений лейшманиоза. Первая и вторая группы включали по 6 пациентов с выраженными (площадь очага поражения >1000 мм2) и умеренными (500–1000 мм2) кожными проявлениями соответственно, у которых ранее проведенная системная медикаментозная терапия препаратами сурьмы (меглумина антимонатом либо стибоглюконатом натрия в дозе 20 мг/кг ежедневно внутримышечно в течение 21 дня) оказалась неэффективной. В третью группу вошли 6 пациентов с легкими кожными проявлениями (площадь очага поражения 200–400 мм2), у которых местное (внутриочаговое) введение тех же препаратов сурьмы (по 1–2 мл, 2 раза в неделю, в течение 21 дня) также не привело к терапевтическому эффекту.
Критериями включения больных в исследования явились возраст от 10 до 45 лет, отсутствие эффекта от предшествующей медикаментозной терапии препаратами пятивалентной сурьмы (курс лечения в течение 21 дня), ранее подтвержденный диагноз кожного лейшманиоза (обнаружение амастигот в соскобах или при биопсии кожи), длительность наличия поражений на коже от 4 до 8 недель. Критериями исключения явились кожные аллергические проявления, беременность, сахарный диабет, иммунодефицитные состояния, длительность существования кожных поражений более 8 недель. Во всех группах пациентов локализация поражений на коже была следующей: верхние конечности – 7 пациентов (39%), нижние конечности – 4 (22%), лицо – 7 (39%). У 17 пациентов отмечались единичные очаги поражения, у одного (с выраженными кожными проявлениями) – два очага поражения. У всех пациентов с выраженными кожными проявлениями поражения были изъязвленного типа, тогда как в группах с умеренными и легкими кожными проявлениями 50% пациентов имели поражения изъязвленного типа и 50% – поражения сухого типа (без изъязвления).
Во всех группах пациенты получали от 1 до 3 сеансов (в зависимости от скорости развития терапевтического эффекта) фракционного лазерного фототермолиза (после местной анестезии 2%-ным раствором лидокаина гидрохлорида) с помощью аппарата фракционного СО2-лазера «Edge-one» (Корея) 1 раз в неделю (общий поток энергии 3,3 Дж/см2, мощность 25 Вт, энергия импульса 20 мДж, интервал выстрела 1,6 секунды) с оценкой динамики редукции кожных изменений через неделю после каждого сеанса фототермолиза. Для анализа эффективности лечения проводили подсчет баллов в соответствии с модифицированной шкалой Шарки (табл. 1), для чего оценивали изменения в цвете очага поражения (от ярко-красного до светло-коричневого), скорость редукции цвета очага поражения, степень уменьшения размеров очага поражения и скорость разрешения язвы (корки) [9].
Таблица 1
Модифицированная шкала Шарки для оценивания объективного ответа на топическую и системную терапию при лейшманиозе
|
Балл |
Изменение цвета поражения |
Степень уменьшения цвета поражения |
Степень уменьшения уплотнения очага поражения |
Степень редукции язвы/корки |
|
4 |
Ярко-красный |
– |
– |
– |
|
3 |
Красный |
0–25% |
0–25% |
0–25% |
|
2 |
Темно-красный |
25–50% |
25–50% |
25–50% |
|
1 |
Темно-коричневый |
50–75% |
50–75% |
50–75% |
|
0 |
Светло-коричневый |
>75% |
>75% |
>75% |
Параметры оценки: 13–16 баллов – слабый ответ; 9–12 баллов – умеренный ответ; 5–8 баллов – выраженный ответ; 0–4 балла – полное ответ и разрешение. Выраженный и полный ответ расцениваются как клиническое излечение [9].
Статистическую обработку данных выполняли с расчетом средней арифметической (М) и ее ошибки (m). Достоверность различий сопоставляемых величин оценивали с использованием U-критерия Манна–Уитни. Частоты признаков сравнивали, используя критерий χ2. Различия считали статистически значимым при р<0,05.
Результаты исследования и их обсуждение
В группе пациентов с выраженными кожными проявлениями через 1 неделю после фракционного лазерного фототермолиза объективный умеренный ответ на терапию отмечался у 5 лиц, выраженный – у 1 (табл. 2, 3), однако площадь очага поражения при этом значимо не уменьшалась.
Таблица 2
Динамика объективного ответа на терапию по шкале Шарки при использовании фракционного лазерного фототермолиза у больных с кожной формой лейшманиоза (M±m)
|
Группа |
Количество баллов по срокам наблюдения |
|||
|
До лечения |
После 1-го сеанса |
После 2-го сеанса |
После 3-го сеанса |
|
|
1. Выраженные кожные проявления |
15,5±0,22 |
9,5±0,5 Р1<0,001 |
6,33±0,42 Р1,2<0,001 |
4,5±0,34 Р1,2<0,001 Р3<0,01 |
|
2. Умеренные кожные проявления |
15,5±0,22 |
9,0±1,46 Р1<0,01 |
7,17±1,64 Р1<0,001 |
3,67±0,33 Р1<0,001 Р2<0,05 |
|
3. Легкие кожные проявления |
14,5±0,22 |
5,83±1,22 Р1<0,001 |
4,0±0,4 Р1<0,001 |
– |
Примечание: Р1 – различия по сравнению с результатом до лечения; Р2 – различия по сравнению с результатом после 1-го сеанса; Р3 – различия по сравнению с результатом после 2-го сеанса.
Таблица 3
Динамика показателей эффективности фракционного лазерного фототермолиза в лечении кожной формы лейшманиоза
|
Срок наблюдения |
Ответ на лечение (по шкале Шарки) |
Группа с выраженными кожными проявлениями, кол-во (%) |
Группа с умеренными кожными проявлениями, кол-во (%) |
Группа с легкими кожными проявлениями, кол-во (%) |
|
После 1-го сеанса |
Слабый |
0 |
1 (16,7%) |
0 |
|
Умеренный |
5 (83,3%) |
2 (33,3%) |
2 (33,3%) |
|
|
Выраженный |
1 (16,7%) |
3 (50%) |
2 (33,3%) |
|
|
Полный |
0 |
0 |
2 (33,3%) |
|
|
После 2-го сеанса |
Слабый |
0 |
1 (16,7%) |
0 |
|
Умеренный |
0 |
0 |
0 |
|
|
Выраженный |
6 (100%) |
4 (66,6%) |
1 (25%) |
|
|
Полный |
0 |
1 (16,7%) |
3 (75%) |
|
|
После 3-го сеанса |
Слабый |
0 |
1 (25%) |
0 |
|
Умеренный |
0 |
0 |
0 |
|
|
Выраженный |
3 (50%) |
0 |
0 |
|
|
Полный |
3 (50%) |
3 (75%) |
1 (100%) |
После 2-го сеанса лечения отмечался более значимый результат: у всех пациентов регистрировался выраженный ответ на терапию, что уже на этом этапе можно расценивать как клиническое излечение. При этом площадь очага поражения статистически значимо уменьшалась с 2066,7±458,0 мм2 (до лечения) до 370,0±131,5 мм2 (р<0,01). Для достижения наилучшего клинического результата выполнен 3-й сеанс фототермолиза, после которого полного ответа на терапию удалось добиться у 50% пациентов (рис. 1).
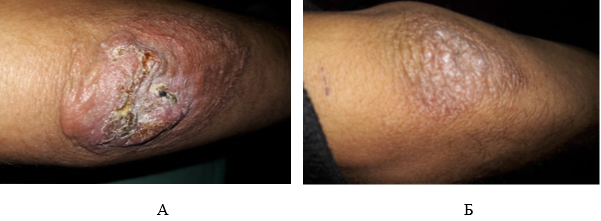
Рис. 1. Пациент с выраженными кожными проявлениями до лечения (А) и после 3-го сеанса фракционного лазерного фототермолиза (Б)
В группе пациентов с умеренными кожными проявлениями через 1 неделю после фракционного лазерного фототермолиза объективный умеренный ответ на терапию отмечался у 2 лиц, выраженный – у 3 (табл. 2, 3). При этом статистически значимо снижалась и площадь поражений с 670,8±60,7 до 275,0±97,5 мм2 (р<0,01). Следовательно, 50% пациентов достигали клинического излечения уже после 1-го сеанса лечения. После 2-го сеанса фототермолиза у 3 больных сохранялся ответ на терапию, у 1 – появился выраженный ответ на терапию, еще у 1 пациента зафиксирован полный ответ. Площадь очага поражения по сравнению с первоначальной (до лечения) снижалась до 163,3±118,1 мм2 (р<0,01). При этом у 1 пациента не удалось добиться клинического улучшения и ответ на терапию оставался слабым. Третий сеанс получали 4 пациента: 3 – с выраженным ответом и 1 – со слабым, в результате выраженный ответ сменился полным ответом на терапию у всех троих пациентов (рис. 2). Однако у 1 пациента лечение фракционным СО2-лазером оказалось неэффективным, в связи с чем он вновь был переведен на медикаментозную терапию.
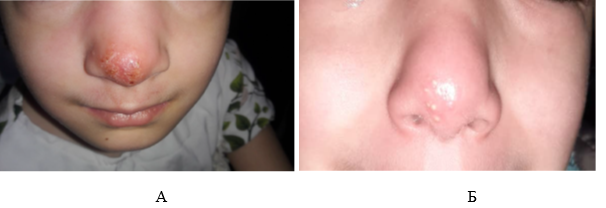
Рис. 2. Пациент с умеренными кожными проявлениями до лечения (А) и после 3-го сеанса фракционного лазерного фототермолиза (Б)
У 4 пациентов (66,6%) с легкими кожными проявлениями выраженный и полный ответ на лечение (клиническое излечение) отмечался уже после 1-го сеанса лазерного фототермолиза (табл. 2, 3, рис. 3).
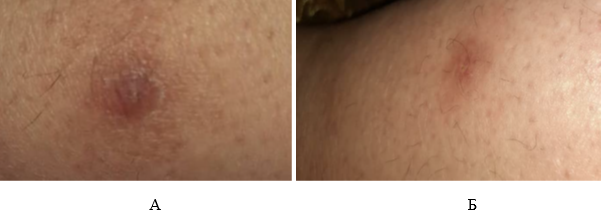
Рис. 3. Пациент с легкими кожными проявлениями до лечения (А) и после 1-го сеанса фракционного лазерного фототермолиза (Б)
Второй сеанс проводили 4 пациентам, и в результате полного ответа на терапию удалось добиться у 3 из них, еще у одного отмечался выраженный ответ на лечение. Третий сеанс у последнего пациента также позволил добиться полного излечения. Статистически значимые изменения поражения отмечались, начиная со 2-го сеанса лечения, уменьшение площади очага – с 200,0±63,2 до 9,3±8,1 мм2 (р<0,05).
Статистически значимые различия в скорости регресса кожных проявлений отмечались между пациентами с выраженными и легкими кожными проявлениями и только после 2-го сеанса фракционного лазерного фототермолиза: в первой группе у 100% пациентов отмечался выраженный ответ на лечение и не было пациентов с полным ответом, тогда как в группе с легкими кожными проявлениями у 25% больных отмечался выраженный ответ на лечение и у 75% – полный ответ (р<0,05, табл. 3).
Механизм терапевтического действия фракционного углекислотного лазера основан на специфическом термолизе инфицированной ткани без значительных побочных эффектов в здоровых тканях и связан с разделением лазерного луча на множество микроскопических лучей, созданием точечных областей лечения в пределах обозначенной целевой области. Это приводит к гибели лейшманий, которые чувствительны к повышению температуры, а также к стимуляции процессов заживления и ремоделированию кожи в связи с активацией белков теплового шока, формированию правильно организованных коллагеновых волокон [6].
Следует отметить, что использование фракционного лазерного фототермолиза сопровождалось минимальными и скоропроходящими побочными эффектами в виде легких болезненных ощущений, которые легко переносились пациентами.
Заключение. Таким образом, использование фракционного лазерного фототермолиза позволило добиться клинического излечения у всех категорий пациентов, у которых ранее проведенная медикаментозная терапия оказалась неэффективной, за исключением 1 пациента с умеренной степенью кожных проявлений лейшманиоза. Выраженный ответ на лечение у 100% пациентов с выраженной степенью кожных проявлений отмечался после 2-го сеанса фракционного лазерного фототермолиза, в то время как у пациентов с умеренными кожными проявлениями выраженный ответ на лечение возникал уже после 1-го сеанса терапии – у 50% больных, а после 2-го сеанса лечения этот показатель достигал 83,3%. Более быстрая позитивная динамика отмечалась у пациентов с легкими кожными проявлениями: у 66,6% больных клиническое излечение достигалось уже после 1-го сеанса лазерного фототермолиза и у 100% – после 2-го сеанса. Важно отметить, что терапевтический эффект при этом не сопровождается образованием косметических дефектов в виде обезображивающих рубцов, как это часто бывает после медикаментозной терапии. Следовательно, фракционный лазерный фототермолиз может рассматриваться как высокоэффективный и безопасный метод лечения кожной формы лейшманиоза не только как альтернативный медикаментозному, но и, вполне возможно, как основной самостоятельный терапевтический подход, особенно в отсутствие широкого ассортимента лекарственных препаратов, эффективных при кожном лейшманиозе.
Библиографическая ссылка
Ал Махфуд Р.-., Сипров А.В., Кузнецова В.А., Зимина М.Ю. ВОЗМОЖНОСТИ ФРАКЦИОННОГО ЛАЗЕРНОГО ФОТОТЕРМОЛИЗА В ЛЕЧЕНИИ БОЛЬНЫХ С КОЖНОЙ ФОРМОЙ ЛЕЙШМАНИОЗА ПРИ НЕЭФФЕКТИВНОСТИ МЕДИКАМЕНТОЗНОЙ ТЕРАПИИ (НА ПРИМЕРЕ СИРИЙСКОЙ АРАБСКОЙ РЕСПУБЛИКИ) // Современные проблемы науки и образования. 2024. № 4. ;URL: https://science-education.ru/en/article/view?id=33545 (дата обращения: 20.04.2026).
DOI: https://doi.org/10.17513/spno.33545



