Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
COMPARATIVE ASSESSMENT OF COMPLICATIONS AFTER TREATMENT OF PATIENTS WITH POSTNECROTIC PANCREATIC CYSTS
За последнее время увеличилось количество больных острым панкреатитом [1-3]. Ввиду изменения тактики лечения пациентов данной группы в сторону более сдержанных консервативных мероприятий появилась проблема, связанная с увеличением количества пациентов с постнекротическими кистами поджелудочной железы (ПЖ). Формирование кист при остром панкреатите наблюдают почти в 20% случаев, этот показатель увеличивается в 4 раза при деструктивных формах. При хроническом панкреатите частота встречаемости кист ПЖ находится в пределах от 20% до 40%, при травмах ПЖ кисты возникают у 20 – 30% пострадавших [4, 5]. Стоит отметить, что за время формирования кисты могут наблюдаться довольно серьёзные осложнения, встречающиеся почти в 40% случаев: кровотечение в полость кисты, нагноение, перфорация, сдавление соседних органов с соответствующей клинической картиной.
Ввиду этого актуальными вопросами для решения проблемы диагностики и лечения пациентов с постнекротическими кистами ПЖ стали: определение степени сформированности стенки кисты, наличие связи кисты с протоковой системой ПЖ, выявление ранних признаков инфицирования содержимого панкреатической кисты, выбор оптимального хирургического вмешательства и правильного тактического подхода [4, 6].
Следует отметить, что именно своевременная и точная диагностика, правильно выбранный метод лечения определяют конечный результат и прогноз качества жизни пациентов с постнекротическими кистами ПЖ [5, 7].
Цель исследования: оценка осложнений после применения предложенного лечебно-диагностического алгоритма для больных с постнекротическими кистами поджелудочной железы.
Материал и методы исследования
Исследование выполняли на базе Медицинского института Федерального государственного бюджетного образовательного учреждения высшего образования «Пензенский государственный университет» и хирургических отделений Государственного бюджетного учреждения здравоохранения «Пензенская областная клиническая больница им. Н.Н. Бурденко».
За период с 2016 по 2023 г. включительно в хирургических отделениях ПОКБ проходили лечение 119 пациентов с постнекротическими кистами ПЖ. Также проведен ретроспективный анализ лечения 96 пациентов с постнекротическими кистами ПЖ, находившихся на лечении в клинике с 2008 по 2015 гг. включительно.
Все больные были разделены на две группы. В первую группу вошли 119 (55,3%) пациентов, в диагностике и лечении которых использовали разработанный алгоритм с применением современных миниинвазивных вмешательств и специальных методов исследования (ультразвуковая эластометрия и джоульметрия). Во вторую группу было включено 96 (44,7%) пациентов, в диагностике и лечении которых применяли стандартные методы исследования и традиционные хирургические вмешательства.
С помощью ультразвуковой эластографии определяли сформированность стенки постнекротической кисты ПЖ, джоульметрия позволяла оценить признаки инфицирования содержимого кисты и наличие связи кисты с протоковой системой по
Среди всех пациентов (n=215) мужчин было 143 (66,5%), женщин – 72 (35,8%). Возраст больных варьировал от 22 лет до 81 года. Больных с постнекротическими кистами ПЖ трудоспособного возраста было значительно больше – 73,5% (n = 158). В исследуемых группах размеры и локализация постнекротических кист по отношению к анатомическим отделам ПЖ варьировали. Размеры кист были в пределах от 2 см до 25 см.
Результаты исследования и их обсуждение
Разработанный лечебно-диагностический алгоритм (рисунок) включал в себя следующие тактические подходы. Лечение пациентов с кистами менее 5 см начинали с консервативной терапии, при неэффективности которой выполняли пункцию под контролем УЗИ и проводили электрохимическое исследование для определения дальнейшей тактики. Независимо от размеров кист и сформированности её стенки при выявлении инфицирования кисты выполняли наружное дренирование под ультразвуковой навигацией. В случае несформированной кисты более 5 см без признаков воспаления и без связи с протоковой системой ПЖ выбирали между миниинвазивным вмешательством под контролем УЗИ (наружно-внутреннее или наружное дренирование) и эндоскопической цистогастростомией. При несформированных кистах более 5 см без признаков воспаления и связанных с протоковой системой ПЖ выполняли наружно-внутреннее дренирование под контролем УЗИ, наружное дренирование под контролем УЗИ (как первый этап хирургического лечения), панкреатоеюностомию. Наличие сформированной кисты более 5 см без признаков воспаления и без связи с протоковой системой ПЖ было показанием к наружно-внутреннему дренированию под контролем УЗИ или наружному дренирование под контролем УЗИ (как первый этап лечения). При сформированных кистах более 5 см без признаков воспаления и связанных с протоковой системой ПЖ выбирали между мининвазивными вмешательствами под ультразвуковой навигацией и одним из вариантов внутреннего дренирования (цистоеюностомия, цистогастростомия, панкреатоеюностомия). Стоит отметить, что включение в алгоритм традиционных хирургических операций было обусловлено ещё и тем, что не все клиники имеют возможность выполнять миниинвазивные вмешательства. В случае кистозной трансформации тела и хвоста поджелудочной железы, а также наличия индуративного панкреатита, особенно с признаками билиарной гипертензии, вне зависимости от размеров кист ПЖ и их связи с протоковой системой ПЖ выполняли радикальные операции (панкреатодуоденальную резекцию и дистальную резекцию ПЖ).
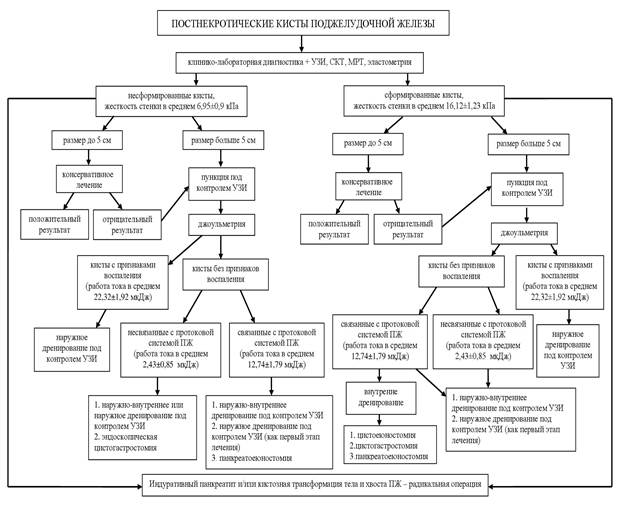
Лечебно-диагностический алгоритм для больных с постнекротическими кистами поджелудочной железы
В первой группе пациентов после применения разработанного алгоритма наблюдали 20 (18,7%) интраабдоминальных осложнений и 3 (2,7%) экстраабдоминальных осложнения. Во второй группе больных после лапаротомных дренирующих операций – 32 (39,1%) интраабдоминальных осложнения и 9 (10,9%) экстраабдоминальных осложнений (табл. 1).
Таблица 1
Количество осложнений у исследуемых пациентов после хирургического лечения
|
Характер осложнений |
Первая группа |
Вторая группа |
Достоверность |
||||
|
абс. |
Процент от всех операций (n = 107) |
Процент от всех осложнений (n = 23) |
абс. |
Процент от всех операций (n = 82) |
Процент от всех осложнений (n = 41) |
||
|
Интраабдоминальные |
20 |
18,7 |
87 |
32 |
39,1 |
78 |
<0,001 |
|
Экстраабдоминальные |
3 |
2,7 |
13 |
9 |
10,9 |
22 |
0,02 |
|
Итого |
23 |
21,4 |
100 |
41 |
50 |
100 |
<0,001 |
С позиций доказательной медицины, используя теорию шансов, было выполнено сравнение общего количества осложнений в исследуемых группах (таблица 2). В ходе исследования получена статистически значимая разница между общим количеством осложнений у пациентов первой группы и второй группы (p = 0,0002). Такие результаты обусловлены применением большего количества лапаротомных операций у больных второй группы (р = 0,02) и их высокой послеоперационной травмой для пациентов.
Таблица 2
Оценка общего количества осложнений у исследуемых пациентов: первая группа (n = 119) и вторая группа (n = 96)
|
Показатель эффективности вмешательства |
Значение (95 % ДИ) |
|
Осложнения |
|
|
ЧИЛ, % |
0,193277311 |
|
ЧИК, % |
0,427083333 |
|
СОР, % |
0,547448248 |
|
САР, % |
0,233806022 |
|
ЧБНЛ |
4,277049794 |
|
ОР |
0,4526 |
|
ОШ |
0,321392276 |
|
χ2 |
13,8935 |
|
р |
0,0002 |
Отмечалось достоверное снижение послеоперационных осложнений в первой группе по сравнению со второй группой – с 39,1% до 18,7% (р < 0,001).
Структура интраабдоминальных осложнений представлена в таблице 3.
Таблица 3
Послеоперационные интраабдоминальные осложнения в исследуемых группах
|
Характер осложнений |
Первая группа |
Вторая группа |
Всего |
Достоверность |
|||
|
абс. |
% от всех операций (n = 107) |
абс. |
% от всех операций (n = 82) |
абс. |
% от всех операций (n = 189) |
||
|
Кровотечение в полость кисты |
5 |
4,7 |
5 |
6,1 |
10 |
5,3 |
0,66 |
|
Миграция дренажа |
7 |
6,6 |
1 |
1,2 |
8 |
4,2 |
0,07 |
|
Нагноение п/о раны |
1 |
0,9 |
5 |
6,1 |
6 |
3,2 |
0,04 |
|
Нагноение кисты |
4 |
3,8 |
2 |
2,4 |
6 |
3,2 |
0,61 |
|
Несостоятельность анастомоза |
1 |
0,9 |
5 |
6,1 |
6 |
3,2 |
< 0,001 |
|
Перитонит |
1 |
0,9 |
3 |
3,7 |
4 |
2,1 |
0,20 |
|
Внутрибрюшное кровотечение |
0 |
0 |
3 |
3,7 |
3 |
1,6 |
0,05 |
|
Кишечная непроходимость |
0 |
0 |
3 |
3,7 |
3 |
1,6 |
0,05 |
|
Абсцесс брюшной полости |
0 |
0 |
3 |
3,7 |
3 |
1,6 |
0,05 |
|
Желчеистечение в брюшную полость без развития перитонита |
0 |
0 |
1 |
1,2 |
1 |
0,5 |
0,25 |
|
Эвентрация |
0 |
0 |
1 |
1,2 |
1 |
0,5 |
0,25 |
|
Желудочно-кишечное кровотечение |
1 |
0,9 |
0 |
0 |
1 |
0,5 |
0,85 |
|
Итого |
20 |
18,7 |
32 |
39,1 |
52 |
27,5 |
0,004 |
Получена статистически значимая разница между количеством интрабдоминальных осложнений у пациентов первой группы и второй группы (p = 0,004).
У исследуемых пациентов наиболее часто встречались следующие осложнения: кровотечение в полость кисты (n=10) и миграция дренажа (n=8). Такие осложнения, как эвентрация (n=1) и желудочно-кишечное кровотечение (n=1), наблюдали реже. Несостоятельность анастомоза и нагноение послеоперационной раны чаще встречались у пациентов второй группы, чем у больных первой группы (р = 0,04). Это было обусловлено большей операционной травмой, т.к. в лечении пациентов группы сравнения в основном применяли традиционные хирургические операции.
Внутрибрюшное кровотечение, кишечная непроходимость, абсцесс брюшной полости, желчеистечение в брюшную полость и эвентрация наблюдали только у больных второй группы. У одного пациента первой группы наблюдали желудочно-кишечное кровотечение, которое не встречали у пациентов второй группы.
В таблице 4 представлена структура экстраабдоминальных осложнений в исследуемых группах.
Таблица 4
Структура экстраабдоминальных осложнений в исследуемых группах
|
Характер осложнений |
Первая группа |
Вторая группа |
Всего |
Достоверность |
||||||
|
абс. |
Процент от всех операций (n = 107) |
Процент от всех осложнений (n = 3) |
абс. |
Процент от всех операций (n = 82) |
% от всех осложнений (n = 9) |
абс. |
Процент от всех операций (n = 189) |
Процент от всех осложнений (n =12) |
||
|
Тромбофлебит вен нижних конечностей |
1 |
0,9 |
33,3 |
2 |
2,4 |
22,2 |
3 |
1,6 |
25 |
0,41 |
|
Тромбоэмболия легочной артерии |
1 |
0,9 |
33,3 |
2 |
2,4 |
22,2 |
3 |
1,6 |
25 |
0,41 |
|
Экссудативный плеврит |
1 |
0,9 |
33,3 |
5 |
6,1 |
55,6 |
6 |
3,2 |
50 |
0,04 |
|
Итого |
3 |
2,7 |
100 |
9 |
10,9 |
100 |
12 |
6,4 |
100 |
0,02 |
При анализе результатов выявлено, что экстраабдоминальных осложнений в первой группе было достоверно меньше (р = 0,02), причём такое осложнение как экссудативный плеврит у пациентов второй группы встречалось чаще, чем у больных первой группы (р = 0,04).
Таким образом, получены статистически значимые данные о снижении количества послеоперационных осложнений после применения разработанного лечебно-диагностического алгоритма (р < 0,05). В ходе исследования было выявлено, что большее количество развившихся послеоперационных осложнений (90 %) у пациентов первой группы были купированы с помощью консервативных мероприятий и миниинвазивных вмешательств под контролем УЗИ, тогда как пациентам второй группы 59,4% осложнений купировали посредством применения дополнительных лапаротомных операций.
Выводы
1. Применение разработанного алгоритма с использованием специальных методов исследования и миниинвазивных технологий в лечении больных с постнекротическими кистами поджелудочной железы позволил снизить количество послеоперационных осложнений в 2,3 раза.
2. Наиболее частыми послеоперационными осложнениями у исследуемых больных были кровотечение в полость кисты и миграция дренажа.
Библиографическая ссылка
Герасимов А.В., Никольский В.И., Митрошин А.Н. СРАВНИТЕЛЬНАЯ ОЦЕНКА ОСЛОЖНЕНИЙ ПОСЛЕ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ПОСТНЕКРОТИЧЕСКИМИ КИСТАМИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ // Современные проблемы науки и образования. 2024. № 3. ;URL: https://science-education.ru/en/article/view?id=33413 (дата обращения: 28.05.2026).
DOI: https://doi.org/10.17513/spno.33413



