Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE USE OF BLOOD-SUPPLIED BONE AUTOGRAFTS IN THE SURGICAL TREATMENT OF CHILDREN WITH PSEUDOARTHROSES AND CLAVICLE DEFECTS
Ложные суставы (ЛСК) и дефекты ключицы (ДК) – довольно редко встречающаяся патология у детей. Эти два термина по сути незначительно отличаются друг от друга и оба обозначают нарушение целостности данного костного сегмента (ключицы). Считается, что ложный сустав – это несращение (разобщение) двух фрагментов кости врожденного или приобретенного генеза, при этом расстояние между ними небольшое – от 1 до 10–15 мм. А дефектом кости называют более выраженное расстояние между фрагментами кости. Это значение может быть относительным, поскольку при ложных суставах и дефектах кости расстояние между фрагментами может быть минимально, а истинное укорочение кости более значительное (5–10 см и больше).
Врожденный ложный сустав ключицы (ВЛСК) впервые описан и вынесен в отдельную нозологическую единицу в 1910 г. [1]. Встречается данная патология весьма редко. Среди всех пациентов, лечившихся в ФГБУ НМИЦ ДТО им. Г.И. Турнера, данная патология составила около 0,05–0,1% [2]. Самый большой опыт лечения данной патологии в нашей стране представлен в докторской диссертации [3] и статьях А.П. Поздеева. Александр Павлович описывает методы и результаты хирургического лечения 27 пациентов с ВСЛК [4]. Всем пациентам производилась костная пластика губчато-кортикальным костным аутотрансплантатом по собственной запатентованной методике. Абсолютно такое же количество клинических наблюдений представлено в статье G.L. Di Gennaro с соавторами [5]. Однако из 27 пациентов (за период с 1960 до 2015 гг.) были оперированы только 19, которым в 15 случаях была произведена костная пластика аутотрансплантатами из крыла подвздошной кости, а в 4 случаях использован кортикальный аллотрансплантат малоберцовой кости. В основном для лечения ложных суставов ключицы большинство авторов выполняют резекцию концов костных фрагментов и остеосинтез спицей Киршнера, пластинкой или компрессирующим устройством в сочетании (или без него) с пластикой костными аутотрансплантатами из гребня подвздошной кости, ребер, малоберцовой кости или бугристости большеберцовой кости [4–6].
Авторы из Бостонского детского клинического центра [7] описывают 47 клинических наблюдений детей с ВЛСК, однако только в 24 случаях проведено хирургическое лечение. Из них 9 пациентов оперированы в возрасте до 18 месяцев, а 15 – в более позднем возрасте. Костная пластика не производилась. Пациентам младшей группы накладывался шов между концами фрагментов ключицы. В остальных 15 случаях производился остеосинтез пластиной.
Китайские коллеги [8] описывают исследование, основанное на небольшом клиническом материале (15 ключиц у 11 детей с врожденным псевдоартрозом). Всем детям произведена пластика дефекта ключицы губчато-кортикальным костным аутотрансплантатом из крыла подвздошной кости с различными методами фиксации костных фрагментов – с помощью интрамедуллярного или накостного остеосинтеза.
Микрохирургические пересадки кровоснабжаемых аутотрансплантатов при псевдоартрозах ключицы описаны в небольшом количестве статей; все они касаются лечения посттравматических [9, 10] или пострезекционных (после резекции опухолей) [11, 12] дефектов ключицы у взрослых пациентов. Подавляющее большинство авторов в качестве аутотрансплантата используют костный фрагмент малоберцовой кости на сосудистой ножке – малоберцовой артерии. В одной статье мы встретили описание использования кровоснабжаемых фрагментов 7–8-го ребер у одного пациента для замещения дефекта ключицы после неудачного хирургического лечения ее перелома [13]. Авторы описывают анатомическое исследование кровоснабжения данного аутотрансплантата и показывают возможность использования данного трансплантата в несвободном варианте (без наложения сосудистых анастомозов). И только в единичных статьях описаны случаи применения микрохирургических пересадок костных аутотрансплантатов у детей [14]. В литературных источниках отсутствует информация об использовании различных донорских зон у детей (производилась только пересадка фрагмента малоберцовой артерии), что свидетельствует об ограниченном опыте лечения детей с псевдоартрозами и дефектами ключицы микрохирургическими методами.
Цель исследования – продемонстрировать возможности и проанализировать особенности использования микрохирургических аутотрансплантаций кровоснабжаемых фрагментов костей из различных донорских областей для реконструкции ключицы у детей.
Материал и методы исследования
В отделении реконструктивной микрохирургии и хирургии кисти ФГБУ НМИЦ ДТО им. Г.И. Турнера проходили обследование и получали хирургическое лечение 8 детей с различными по этиологии костными дефектами ключицы. Всем пациентам произведены микрохирургические пересадки костных фрагментов на питающих сосудистых ножках для замещения дефекта (псевдоартроза) ключицы. Перед оперативным лечением проводилось клиническое и рентгенологическое обследование. Клинический метод включал сбор анамнеза, учитывал пол, возраст, количество и результат выполненных ранее оперативных вмешательств. Оценивали наличие функциональных нарушений верхних конечностей, внешний вид ребенка (эстетические дефекты), сопутствующие деформации – нарушение осанки, сколиоз. Возраст детей значительно различался в зависимости от этиологии псевдоартроза (дефекта) ключицы и в среднем составил 9,3 года (от 4 до 16 лет). С врожденной патологией были пациенты младшего возраста (4–5 лет) и одна девочка 9 лет, с приобретенной – от 9 до 16 лет. Распределение пациентов по полу представлено в таблице.
Распределение пациентов по этиологии и возрасту и полу
|
Этиология |
Мальчики |
Девочки |
Всего |
|
Посттравматическая Возраст (лет): |
3 |
0 |
3 |
|
9, 12, 14 |
|
||
|
Врожденная Возраст (лет): |
2 |
2 |
4 |
|
4, 5 |
5, 9 |
||
|
Пострезекционная Возраст (лет): |
0 |
1 |
1 |
|
|
16 |
||
|
ИТОГО |
4 |
4 |
8 |
Рентгенологическое обследование включало рентгенографию грудной клетки до операции, в ходе оперативного вмешательства, через 5–6 недель после операции и далее по необходимости (в среднем 1 раз в полгода). Кроме того, 6 пациентам произведена мультиспиральная компьютерная томография с 3D-реконструкцией для оценки состояния фрагментов ключицы и их пространственного расположения.
Результаты исследования и их обсуждение
При клиническом исследовании у 3 детей (с приобретенными дефектами ключицы) выявлены минимальные ограничения движений в плечевом суставе на стороне поражения. В 75% случаев наблюдали нарушение осанки, а у 2 – компенсаторный сколиоз 1-й степени. Все исследуемые дети (или родители) жаловались на косметический дефект – укорочение надплечья, выдвинутое вперед плечо из-за дефицита длины ключицы. При пальпации определялась патологическая подвижность в зоне псевдоартроза, у 3 пациентов – значительный по протяженности костный дефект – более 3 см. У двух детей с врожденными ложными суставами ключицы диагностирован ключично-черепной дизостоз (синдром Шейтхауэра–Мари–Сентона) – наследственное заболевание, вызванное мутациями в гене Runx2.
У 7 детей патология ключицы была односторонней, у 1 ребенка с ключично-черепным дизостозом – двухсторонней. 1 пациент с врожденным ложным суставом ключицы до нашего лечения был неудачно прооперирован с применением костной аутопластики области псевдоартроза свободным губчато-кортикальным аутотрансплантатом из крыла подвздошной кости. В течение года после указанной костной пластики происходил дегенеративный процесс, который закончился частичной резорбцией пересаженного свободного костного аутотрансплантата с последующим формированием ложного сустава. У него и 4 детей с приобретенной патологией ключицы определялись рубцы в зоне произведенного оперативного вмешательства. Причиной травматического поражения ключицы являлись механическое повреждение при автоаварии (1 пациент), огнестрельное ранение (1) и высоковольтный электроожог. В 1 случае девочке с саркомой Юинга до реконструктивного этапа лечения в нашем Центре произвели тотальное удаление ключицы.
По результатам рентгенологического обследования во всех случаях выявлено отсутствие целостности ключицы как трубчатой кости. В 1 случае после тотального удаления ключицы сохранился лишь стернальный мелкий фрагмент ключицы. В остальных случаях это был либо ложный сустав с укорочением общей длины на 3 см и более, либо дефект диафиза ключицы – от 4 см и более. С помощью мультиспиральной компьютерной томографии выявлены смещение фрагментов ключицы в 5 случаях и «сосулькообразное» изменение формы сохранившихся фрагментов ключицы в 6 случаях.
Показаниями к микрохирургической пересадке васкуляризированных костных аутотрансплантатов являлись: а) дефект ключицы протяженностью более 4 см; б) укорочение ключицы при псевдоартрозе на 3 см и более; в) неудачный исход предыдущей попытки восстановления ключицы традиционными методами костной пластики. В качестве кровоснабжаемых аутотрансплантатов для пластики дефектов использованы: 1) диафиз малоберцовой кости (3 случая); 2) ребро в составе торако-дорзального лоскута (1 случай); 3) латеральный край лопатки (4 случая). У 3 пациентов произведена свободная пересадка аутотрансплантатов с наложением микрососудистых анастомозов в реципиентной зоне, в остальных 5 случаях – транспозиция костного аутотрансплантата на питающей сосудистой ножке в несвободном варианте (без наложения анастомозов).
Ниже приводятся клинические примеры использования трех различных васкуляризированных аутотрансплантатов для восстановления ключицы у детей.
Ребенку Б. проводилось комплексное лечение саркомы Юинга, в том числе тотальное удаление ключицы (в возрасте 4,5 года). После 10 лет ремиссии без признаков метастазирования в возрасте 16 лет ребенок поступил в наш Центр с целью реконструкции ключицы. Принято решение с этой целью использовать кровоснабжаемый фрагмент малоберцовой кости, поскольку было необходимо заместить дефект длиной 13,5 см (рис. 1 А, Б, В, Г).
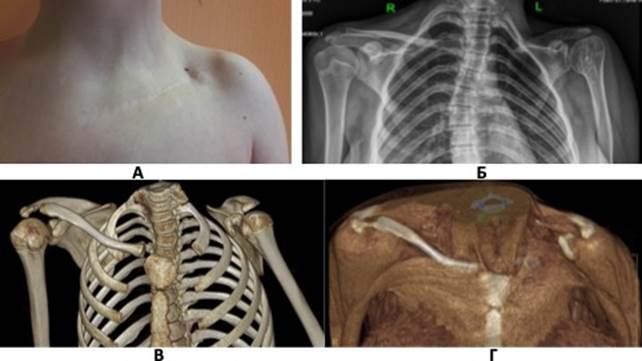
Рис. 1. Состояние после тотального удаления ключицы у ребенка Б. С диагнозом «саркома Юинга»: А – внешний вид надплечья, Б – рентгенограмма до операции, В, Г – данные МСКТ
Ход операции: вдоль старого п/о рубца выполнен разрез длиной 14 см. Иссечены рубцы в зоне предыдущей операции, обнаружены мелкий фрагмент стернального конца ключицы и акромиальный отросток лопатки. Диастаз между ними составил 13 см. Из S-образного разреза вдоль заднего края кивательной мышцы выделены реципиентные сосуды a. et v. transversus colli. Пульсация артерии адекватна. Из S-образного разреза по боковой поверхности правой голени с формированием «буйкового» лоскута выделена питающая ножка м/б кости – малоберцовая артерия с сопровождающими венами. Выполнена двойная остеотомия малоберцовой кости с формированием аутотрансплантата длиной 13 см (рис. 2 А, Б). После перевязки дистального и проксимального участков питающей ножки костный аутотрансплантат с «буйковым» лоскутом перенесен в реципиентную зону, фиксирован осевой спицей (рис. 2 В). Произведены анастомозы сосудов питающей ножки аутотрансплантата с a. et v. transversa colli. После снятия клипс с сосудов отмечены кровоточивость кости и окружающих мягких тканей, адекватный капиллярный ответ на «буйковом» лоскуте. Произведена контрольная рентгенография (рис. 2 Г). После наложения швов на рану и установки дренажа конечность зафиксирована в отводящей шине. Ранний и отдаленный послеоперационные периоды протекали без осложнений.
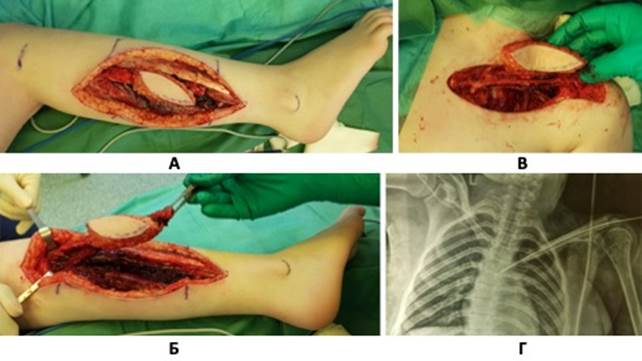
Рис. 2. Ход операции у ребенка Б. С диагнозом «саркома Юинга»: А, Б – мобилизованный аутотрансплантат м/б кости, В, Г – внешний вид и рентгенограмма после перемещения трансплантата в реципиентную зону
Следующий клинический пример демонстрирует другой костный васкуляризированный аутотрансплантат, который для пластики дефекта ключицы можно переместить на сосудистой ножке в несвободном варианте (без наложения сосудистых анастомозов). Речь идет о латеральном крае лопатки. У девочки А., 6 лет, диагностирован ключично-черепной дизостоз (синдром Шейтхауэра–Мари–Сентона). Из характерных признаков у нее отмечались двухсторонний псевдоартроз ключиц и дополнительный набор зубов. Слева диастаз между фрагментами ключицы был около 1,5 см, справа – около 3 см (рис. 3). Первым этапом слева выполнена классическая пластика губчато-кортикальным костным трансплантатом из крыла подвздошной кости, что привело к успешному закрытию псевдоартроза (рис. 4). Справа, учитывая большую протяженность дефекта, выполнили пластику последнего кровоснабжаемым аутотрансплантатом из латерального края лопатки. В ходе операции из зигзагообразного разреза на правом надплечье выделены дистальный и проксимальный фрагменты ключицы. После резекции измененных концов фрагментов ключицы диастаз между ними составил около 5 см. В правой подмышечной области сделан S-образный разрез. Выделены подключичная артерия и ее ветвь к лопатке – артерия, огибающая лопатку с сопровождающими венами. Остальные ветви, в том числе торакодорзальная артерия, коагулированы. Произведен забор латерального края лопатки частично с окружающими мышцами на указанной питающей ножке. После этого, не отсекая сосудистую ножку, в межмышечном тоннеле трансплантат привели к дефекту ключицы, поместили между дистальным и проксимальным ее фрагментами и зафиксировали продольно проведенной спицей (рис. 5). Послойно ушиты раны, наложены асептическая повязка и гипсовая шина по Г.И. Турнеру.
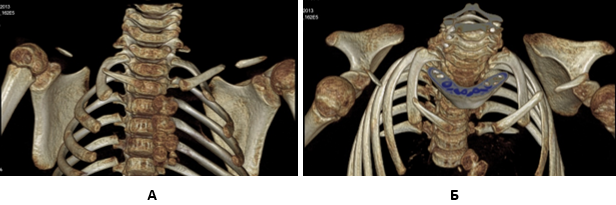
Рис. 3. КТ-картина ключиц ребенка А., 6 лет, при первичной госпитализации
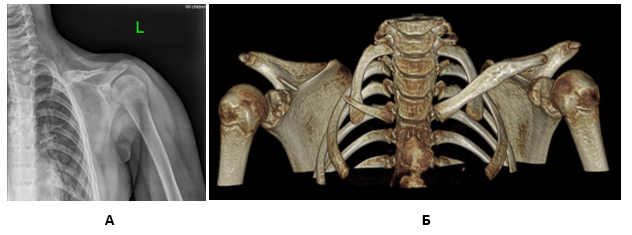
Рис. 4. Результат восстановления левой ключицы методом традиционной костной пластики: А – рентгенограмма, Б – данные КТ, 3D-реконструкция
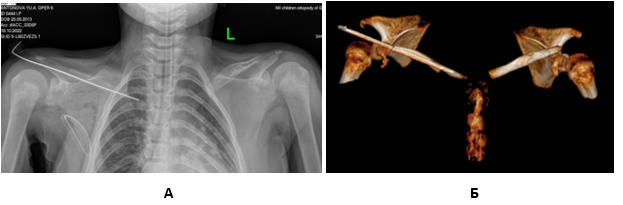
Рис. 5. Непосредственный результат операции – костной пластики дефекта ключицы фрагментом латерального края лопатки: А – рентгенограмма, Б – КТ-исследование
Сроки срастания кровоснабжаемого костного аутотрансплантата с фрагментами ключицы составили 2 месяца в обоих случаях. После удаления металлоконструкций проведена реабилитация, способствовавшая быстрому восстановлению функции конечности.
На наш взгляд, использование кровоснабжаемого костного аутотрансплантата из латерального края лопатки или ребра является более предпочтительным для восстановления целостности лопатки, поскольку данные трансплантаты можно переместить в область ключицы, не пересекая сосудистой ножки (в несвободном варианте). Это значительно снижает риск нарушения кровотока из-за возможного тромбирования зоны сосудистых анастомозов, избавляет от необходимости проводить антикоагулянтную терапию в послеоперационном периоде.
Заключение
Проведенное исследование показало значительную перспективность и актуальность использования кровоснабжаемых костных аутотрансплантатов для замещения псевдоартрозов и дефектов ключицы у детей. Данный метод обеспечивает жизнеспособность перемещаемого костного аутотрансплантата, а следовательно, и минимальные сроки консолидации между трансплантатом и фрагментами ключицы. Фрагменты ребра или латерального края лопатки предпочтительнее использовать, поскольку данные аутотрансплантаты возможно применять в несвободном варианте. Однако при больших по протяженности дефектах ключицы возможно использование в качестве донорского аутотрансплантата малоберцовой кости на питающей сосудистой ножке (с наложением сосудистых анастомозов).
Библиографическая ссылка
Голяна С.И. ИСПОЛЬЗОВАНИЕ КРОВОСНАБЖАЕМЫХ КОСТНЫХ АУТОТРАНСПЛАНТАТОВ В ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ДЕТЕЙ С ЛОЖНЫМИ СУСТАВАМИ И ДЕФЕКТАМИ КЛЮЧИЦЫ // Современные проблемы науки и образования. 2022. № 6-1. ;URL: https://science-education.ru/en/article/view?id=32317 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.32317



