Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ANALYSIS OF TWO-STAGE CENTRALIZATION IN PATIENTS WITH CONGENITAL RADIAL HAND CLUB TYPE III-IV
Врожденная лучевая косорукость (радиальный продольный дефицит, ВЛК) – врожденная аномалия, характеризующаяся гипо- либо аплазией структур по лучевой поверхности предплечья. Клиническая картина данного порока многообразна и варьирует от гипоплазии первого пальца до полной аплазии лучевой кости [1, 2]. Кроме поражения по лучевой поверхности предплечья, выявлена аномалия локтевой кости, что проявляется ее укорочением и деформацией диафиза [2].
Консервативное лечение рекомендуется при более легких типах косорукости либо как этап предоперационной подготовки при IV типе ВЛК с целью растяжения мягких тканей по лучевой поверхности предплечья [3, 4]. В последующем необходимо проводить стабилизацию кисти на локтевой кости, что достигается хирургическими методами лечения (центрация кисти). Оперативное лечение направлено на уменьшение угла лучевой девиации кисти и устранение подвывиха запястья. При значительном угле деформации показано проведение центрации кисти в два этапа [1]. Первым этапом выполняют растяжение мягких тканей с помощью аппарата внешней фиксации. Предложены различные варианты компоновки компрессионно-дистракционного аппарата [5]. Вторым этапом выполняют центрацию кисти. Методика центрации была описана в 1894 г. Sayer и активно применяется хирургами для коррекции деформации предплечья у детей с врожденной лучевой косорукостью на протяжении десятилетий, отличаясь дизайном разрезов [3, 6]. По данным литературы, успешно проведенная центрация обеспечивает увеличение длины верхней конечности за счет коррекции лучевой девиации кисти, создает более эстетическую и функциональную конечность, улучшает положение запястья и мягких тканей для последующей поллицизации [3, 5].
Однако многие авторы отмечают высокий риск рецидива девиации кисти, а также возможное повреждение ростковой зоны локтевой кости с последующим нарастанием разницы в ее длине по сравнению с интактной конечностью [3, 5, 7].
По данным литературы, в послеоперационном периоде в 5–26% случаев выявлены такие осложнения, как воспаление мягких тканей, миграция спицы [8].
Данное исследование посвящено ретроспективному анализу выполнения двухэтапной центрации кисти у детей с врожденной лучевой косорукостью.
Цель исследования: анализ результатов лечения пациентов с врожденной лучевой косорукостью III–IV типов по классификации Bayne и Klug, которым была выполнена двухэтапная центрация кисти.
Материалы и методы исследования. В клинике реконструктивной микрохирургии и хирургии кисти ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера» Минздрава России с 2009 по 2021 гг. проведено оперативное лечение 74 детей (81 предплечье) с врожденной лучевой косорукостью III–IV типа по классификации Bayne и Klug. Средний возраст пациентов на момент начала оперативного лечения составил 2,2 года (от 11 месяцев до 15 лет). У 38 пациентов ВЛК входила в структуру различных синдромов (Holt-Oram, VATER и TAR). В 87,7% случаев отмечена косорукость IV типа с аплазией лучевой кости. Критерии исключения из исследования: 1) пациенты с посттравматической лучевой косорукостью; 2) проведение оперативного лечения в других учреждения; 3) отсутствие отдаленных рентгенограмм предплечья и кисти. Период наблюдения составил в среднем 3,6±1,2 года (от 6 месяцев до 5 лет).
У всех детей проведена двухэтапная центрация кисти. Первым этапом выполняли монтаж аппарата внешней фиксации (АВФ) (патент № 99124495/14, В.С. Прокопович, Опубл. 20.08.2001; МПК А 61 В 17/56). Проводили две параллельные спицы: одну – через локтевую кость, вторую – через третью либо четвертую пястную кость. Спицы фиксировали в двух полукольцах дистракционного аппарата, фиксированных между собой тремя штангами (рис. 1а, 1б).
На 2–3-и сутки после операции начинали дистракцию по 0,25 мм 3 раза в день. Контрольную рентгенограмму предплечья с захватом кисти и локтевого сустава осуществляли на 10-е сутки дистракции и далее 1 раз в 2 недели. После выведения кисти в среднее положение через 1 месяц выполняли второй этап (центрацию кисти). Техника операции заключалась в демонтаже АВФ, идентификации сухожилий локтевого разгибателя кисти и разгибателя пятого пальца (рис. 1в), иссечении мягких тканей на дистальном конце локтевой кости и частичной резекции проксимального ряда костей запястья (рис. 1г), фиксации кисти 2 спицами Киршнера на локтевой кости (рис. 1д).
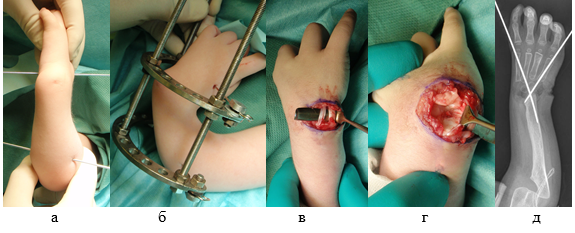
Рис. 1а, 1б – Первый этап хирургического лечения – монтаж АВФ у детей с врожденной лучевой косорукостью III– IV типов по классификации Bayne и Klug: (проведение спиц и фиксация в аппарате Илизарова), 1в, 1г, 1д – Второй этап хирургического лечения – демонтаж АВФ, центрация кисти (объяснение в тексте)
Для оценки результатов лечения выполняли рентгенограмму предплечий в прямой проекции с захватом локтевого и локтезапястного суставов, кисти. Использовали следующие стандартные показатели (рис. 2):
1) HFA (hand-forearm angle – угол лучевой девиации кисти) – острый угол, образованный продольными осями локтевой и третьей пястной костей. Отрицательные величины (°) обозначают лучевую, а положительные – локтевую девиацию кисти;
2) HFP (hand-forearm position – положение предплечья) – кратчайшее расстояние между продольной осью локтевой и основанием пятой пястной костей. Отрицательные величины (мм) демонстрируют радиальную позицию запястья, а положительные – ульнарную;
3) UB (ulnar bow – угол деформации локтевой кости) – острый угол между продольными осями проксимального и дистального отделов локтевой кости;
4) UL (ulna length – длина локтевой кости) рассчитывали между двумя крайними точками проксимального и дистального отдела. После определения данного показателя определяли процент укорочения локтевой кости по сравнению с контрлатеральной конечностью;
5) осложнения, возникающие на всех этапах оперативного лечения [8].
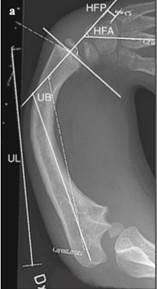
Рис. 2. Рентгенографические измерения на предплечье у пациентов с врожденной лучевой косорукостью (объяснение в тексте)
Статистический анализ полученных результатов проводился с применением компьютерных программ SPSS 26 и Statgraphics 18 с целью вычисления параметрических и непараметрических данных. Пороговый уровень статистической значимости принимался при значении критерия p<0,05.
Результаты исследования и их обсуждение
По данным литературы, у пациентов с III–IV типом врожденной лучевой косорукости при первичном осмотре угол лучевой девиации кисти составляет в среднем 72–88,7° [1, 4, 6]. В нашем исследовании у пациентов до начала оперативного лечения HFA –67,5±26,7° (от –122° до –15°). После проведения центрации кисти выявлено статистически значимое улучшение угла лучевой девиации кисти на 87% (р<0,05). HFA составил 8,3±9,1° (от –10о до +30°). При ранних наблюдениях (через 6–12 месяцев) замечено ухудшение угла лучевой девиации кисти в среднем до –7,1±14,6о (от –63о до +20°) по сравнению (с применением критерия Манна–Уитни) с интраоперационными данными (р<0,05). В отдаленном периоде (через 3–5 лет) статистически значимой разницы между показателями в раннем периоде не выявлено (р>0,05) – HFA –8,2±8,8° (от –16о до +10°). Уровни показателей сопоставлены на рисунке 3.
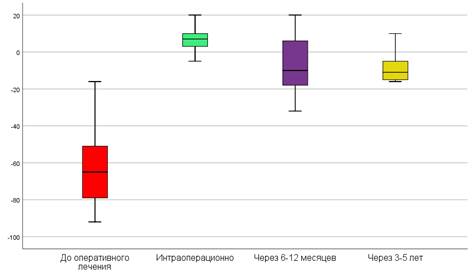
Рис. 3. Сравнительная оценка HFA до начала оперативного лечения, интраоперационно и в различные отдаленные периоды
Отмечено значительное улучшение HFA в разные периоды при сравнении показателей с помощью критерия Фридмана, что доказывает эффективность выполнения оперативного вмешательства. Полученные в нашем исследовании результаты сопоставимы с представленными в мировой литературе [1, 4, 6].
По данным ряда авторов, HFP до оперативного лечения составляет –12–26 мм, интраоперационно +4–11, при отдаленных наблюдениях +2–11 мм [1, 2, 4, 5]. В нашем исследовании получены следующие результаты: в дооперационном периоде –17±5,4 мм (от –35 мм до –3 мм), после оперативного вмешательства +6,7±4,7 мм (от –2 мм до +15 мм), при раннем наблюдении +1,2±5,8 мм (от –17 мм до +12 мм), при отдаленном осмотре +1,9±6,4 мм (от –7 мм до +15 мм). Уровни показателей представлены на рисунке 4. Получены статистически достоверные различия до-, интра и ранних отсроченных результатов при сравнении показателей с помощью критериев Манна–Уитни и Фридмана (р<0,05). Статистически значимых различий при сравнении показателей через 6–12 месяцев и 3–5 лет не отмечено (р>0,05).
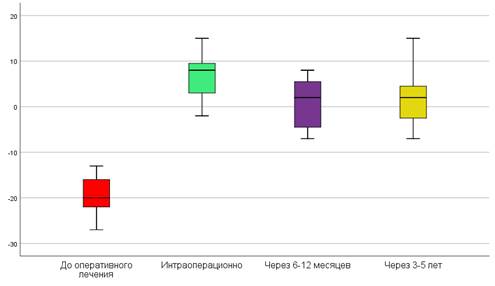
Рис. 4. Сравнительная оценка HFP до начала оперативного лечения, интраоперационно и в различные отдаленные периоды
Таким образом, можно сделать вывод, что проведение центрации улучшает угол девиации и позицию кисти относительно продольной оси локтевой кости. При ранних наблюдениях отмечены отклонение и смещение кисти в радиальную сторону без последующей тенденции к рецидиву деформации при отдаленных наблюдениях.
A.G. Ekblom в своей статье указывает, что до начала оперативного лечения угол деформации локтевой кости составляет в среднем 37° [2]. В представленной литературе не описано изменение угла ее деформации после проведения центрации кисти. По нашим наблюдениям, до начала оперативного лечения UB составил в среднем 21,5±9,9°, через 6–12 месяцев – 17,5±10,2° и через 3–5 лет – 15,4±10,7° (рис. 5). Таким образом, отмечено статистически значимое улучшение UB с тенденцией к регрессии деформации с ростом ребенка (р<0,05).
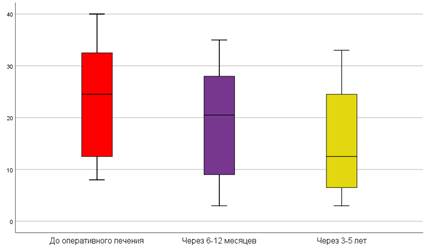
Рис. 5. Сравнительная оценка UB до начала оперативного лечения и в различные отдаленные периоды
Также была проведена оценка укорочения локтевой кости и возможного осложнения в виде повреждения ее ростковой зоны при центрации кисти. При анализе разницы в длине локтевой кости по сравнению с интактной конечностью в разные периоды наблюдения не выявлено статистически достоверных различий (р>0,05). Таким образом, несмотря на частичную резекцию дистального отдела локтевой кости, это не приводит к повреждению ее ростковой зоны. Полученные в нашем исследовании результаты подтверждаются мировой литературой [1, 2, 7].
По данным литературы, в 20–25% случаев при двухэтапной центрации кисти отмечены воспаление мягких тканей в месте выхода чрескостных элементов, миграция и прорезывание костной ткани спицей Киршнера, что требует ее раннего удаления [1, 4, 5, 9]. В нашем исследовании в 24,1% случаев отмечены различные осложнения. Наиболее часто (19,1% случаев – 21 ребенок) выявлено воспаление мягких тканей в месте выхода спицы Киршнера АВФ. Процесс купировался перевязками и пероральным приемом антибиотиков у 15 детей, в 4 случаях потребовался демонтаж АВФ, в 1 – перепроведение спицы Киршнера. У 6 детей отмечено прорезывание костной ткани (в локтевой и пястной костях) спицей, что потребовало демонтажа АВФ. Причинами данного осложнения являлись выраженное недоразвитие костей предплечья и кисти с развитием остеопороза на фоне дистракции, а также быстрый темп дистракции. Также у 2 детей отмечено развитие сгибательных контрактур пальцев кисти, которое купировалось после временной остановки дистракции и проведения реабилитационных мероприятий.
У 8 детей интраоперационно (при выполнении центрации кисти) была выявлена нестабильность дистального отдела локтевой кости, что было связано с эпифизиолизом на фоне дистракции и развившимся остеопорозом. С целью коррекции данного осложнения у всех пациентов была проведена третья фиксирующая спица Киршнера с последующим удалением через 6 месяцев.
Также у 1 пациента при использовании двухлепесткового лоскута при центрации кисти в послеоперационном периоде отмечен поверхностный краевой некроз, который был купирован консервативно.
По данным литературы, отмечен высокий риск развития рецидива девиации кисти после проведенной ранее центрации кисти – от 12,5% до 87,5% [1, 10, 11, 12]. Мы рассматриваем рецидив девиации кисти как радиальное отклонение кисти от продольной оси локтевой кости на 20° и более. В нашем исследовании у 12 пациентов (14,8% случаев) отмечена вторичная деформация предплечья, которая потребовала во всех случаях выполнения корригирующей остеотомии локтевой кости в дистальном отделе.
Заключение. Настоящее исследование показало, что проведение двухэтапной центрации кисти значимо улучшает положение кисти и эстетический вид предплечья за счет уменьшения угла лучевой девиации кисти, регрессии деформации локтевой кости. Однако сохраняется риск развития осложнений и вторичной деформации, что требует дальнейшего изучения и оптимизации хирургического лечения данного контингента пациентов.
Библиографическая ссылка
Авдейчик Н.В., Гранкин Д.Ю., Голяна С.И., Сафонов А.В. АНАЛИЗ РЕЗУЛЬТАТОВ ДВУХЭТАПНОЙ ЦЕНТРАЦИИ КИСТИ У ПАЦИЕНТОВ С ВРОЖДЕННОЙ ЛУЧЕВОЙ КОСОРУКОСТЬЮ III–IV ТИПОВ // Современные проблемы науки и образования. 2022. № 5. ;URL: https://science-education.ru/en/article/view?id=32029 (дата обращения: 07.05.2026).
DOI: https://doi.org/10.17513/spno.32029



