Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ANALYSIS OF THE EFFECTIVENESS OF ANTIARRHYTHMIC MONOTHERAPY WITH LAPPACONITINE HYDROBROMIDE, METOPROLOL AND AMIODARONE BASED ON INDICATORS OF HEART RATE VARIABILITY IN PATIENTS WITH PAROXYSMAL ATRIAL FIBRILLATION AT BASELINE AND AFTER 1 YEAR
Сердечно-сосудистые заболевания в России составляют 57% причин общей смертности [1]. Среди всех нарушений ритма на первом месте стоит фибрилляция предсердий (ФП). ФП опасна своими тромботическими осложнениями. Более 75–80% случаев приходятся на инсульты. [2]. Пациенты с ФП в 4,5–5 раз более подвержены возникновению инсульта. На фоне неблагоприятных гемодинамических условий возможно усугубление сердечной недостаточности [3]. Существует взаимосвязь между тонусом вегетативной нервной системы и смертностью от заболеваний сердечно-сосудистой системы. Оценить данную взаимосвязь возможно с помощью вариабельности сердечного ритма (ВСР) [4]. Известно, что к развитию опасных нарушений сердечного ритма может приводить дисбаланс между симпатическим и парасимпатическим отделами вегетативной нервной системы [5]. Установлено, что на основании изменений показателей ВСР можно прогнозировать усугубление сердечной недостаточности, учащение приступов стенокардии, они могут указывать на возникновение внезапной сердечной смерти [6]. Значимыми преимуществами определения ВСР являются неинвазивность и достаточная информативность метода, благодаря которым исследования приобретают популярность [7, 8]. Индивидуальный подбор антиаритмических препаратов (ААП) при ФП до сих пор представляет собой сложную проблему [9]. Разрабатываются методики, способные повышать эффективность назначаемой терапии [10]. Анализ показателей ВСР имеет большое клиническое значение и может выступать в качестве такой методики [11]. Осуществление индивидуального подбора противоаритмической терапии пароксизмов ФП по данным показателей ВСР способствует достижению наиболее благоприятного симпато-вагусного баланса [12]. В доступных литературных источниках крайне мало информации о значениях ВСР в ближайшем и отдаленных периодах у пациентов с пароксизмальной формой ФП на фоне противоаритмической лекарственной терапии.
Цель исследования: изучить взаимосвязь между антиаритмической эффективностью лаппаконитина гидробромида, метопролола и амиодарона и показателями вариабельности сердечного ритма у больных с пароксизмальной формой фибрилляции предсердий в ближайшем и отдаленном периодах.
Материал и методы исследования
Исследование ВСР проведено у 204 человек.
Критерии включения: больные мужчины и женщины в возрасте от 45 до 75 лет со стабильной стенокардией и нарушением сердечного ритма по типу пароксизмальной формы фибрилляции предсердий (вне приступа), получающие профилактическое лечение антиаритмическими препаратами. В исследование были включены только симптомные пациенты, т.е. те, которые ощущают пароксизмы ФП.
Критерии исключения: больные с хроническими заболеваниями в стадии обострения; больные с онкологическими заболеваниями; больные с тяжелой патологией легких, печени и почек в стадии декомпенсации; больные с сахарным диабетом; больные с ХСН IIб – III ст., III – IV ФК.
Различия групп исследуемых пациентов по полу, возрасту, длительности заболевания, показателям лабораторных (биохимический анализ крови, общий анализ крови) и функциональных (ЭХО-КС, ХМ-ЭКГ) методов исследования между собой были статистически не значимыми.
Пациенты были разделены на 5 групп: 1-я группа – здоровые (n=60), 2-я группа (контроль) – больные со стабильной стенокардией без нарушений сердечного ритма (n=52); 3-я, 4-я и 5-я группы – больные со стабильной стенокардией и пароксизмальной формой фибрилляции предсердий (ПФФП), принимающие соответственно: лаппаконитина гидробромид дозе 12,5 мг×3 р/д, (n=21); метопролол в дозе 50 мг×2 р/д, (n=48); амиодарон в поддерживающей дозе 200 мг×1 р/д, 5 дней в неделю (n=23).
Всем пациентам дважды проводилась регистрация ЭКГ в 12 отведениях, а также во II стандартном отведении со скоростью 25 мм/с в течение 5 минут с целью оценки ВСР на этапе подбора антиаритмического лечения и в отдаленном периоде (через 1 год).
С помощью статистического метода временного анализа ВСР определялись показатели: SDNN – стандартное отклонение всех анализируемых RR интервалов, SDSD – стандартное отклонение разностей соседних RR интервалов, ΔX – разница между максимальным и минимальным значениями интервала RR, RMSSD – квадратный корень средних квадратов разницы между смежными интервалами, Mean – среднее значение всех RR интервалов в выборке, Мо – наиболее часто встречающиеся значения RR-интервала, pNN50% – отношение NN50 к общему числу NN-интервалов, ВПР – вегетативный показатель ритма, ИВР – индекс вегетативного равновесия регуляторных систем, Amo – амплитуда моды, ИН – индекс напряжения регуляторных систем, ПАПР – показатель адекватности процессов регуляции.
Исследование проводилось на основании информированного согласия пациента в соответствии с заключением Локального этического комитета ГОУ ВПО «Мордовский государственный университет им. Н.П. Огарева» протокол № 60 от 16 февраля 2018 г.
Статистическая обработка показателей была проведена с помощью встроенных функций программы «STATISTICA 10» с определением: М – среднего значения; m – стандартного отклонения; t-критерия Стьюдента (р<0,05); χ2 Пирсона (р<0,05); показателя относительного риска (ОР): ОР=1 указывал на отсутствие связи между фактором и исходом, при ОР>1 имелась прямая связь, а при ОР<1 – обратная связь между фактором и исходом; показателя 95%-ного доверительного интервала (95% ДИ) с определением верхней и нижней границ (если значения границ находились по одну сторону от 1, то связь между фактором и исходом являлась статистически значимой p<0,05); числа пациентов, которых необходимо лечить (NNT) (в норме NNT=1, что характеризует выздоровление 100% больных), чувствительности (Se) и специфичности (Sp).
Результаты исследования и их обсуждение. Монотерапия лаппаконитина гидробромидом у больных с ПФФП к концу года оказалась эффективной у 33% пациентов. Больные, получающие в виде монотерапии лаппаконитина гидробромид (рис. 1), имели увеличение SDSD на 220% (p<0,001) и SDNN на 156% (p<0,001) по сравнению с группой здоровых лиц, а по сравнению с контрольной группой: увеличение SDSD на 204% (p<0,001) и SDNN на 136% (p<0,001), что указывало на повышение ВСР. При сравнении с группой здоровых лиц преобладание тонуса парасимпатической нервной системы определялось повышением: ∆Х на 270% (p<0,001), Rmssd на 68% (p<0,001), Mean на 28% (p<0,01), Мо на 29% (p<0,01), PNN50% на 270% (p<0,001) и снижением: ВПР на 81% (p<0,001), ИВР на 86% (p<0,001)). В контрольной группе преобладание тонуса парасимпатической нервной системы было обусловлено повышением: ∆Х на 241% (p<0,001), Rmssd на 64% (p<0,001), Mean на 32% (p<0,001), Мо на 33% (p<0,001), PNN50% на 271% (p<0,001) и снижением: ВПР на 113% (p<0,05)). В сравнении с группой здоровых лиц снижение тонуса симпатической нервной системы наблюдалось за счет уменьшения: AMO% на 32% (p<0,001), ИН на 89% (p<0,001), ПАПР на 52% (p<0,001). Отдаленные результаты через 1 год в сравнении с первоначальными показателями одноименной группы изменялись следующим образом: наблюдались преобладание тонуса парасимпатической нервной системы за счет увеличения: ∆Х на 3% (p<0,05), Rmssd на 2,6% (p<0,05), Mean на 1,9% (p<0,05), Мо на 1,9% (p<0,05), PNN50% на 8% (p<0,05) и снижение: ВПР на 0,9% (p<0,05), ИВР на 0,7% (p<0,05); определялось ослабление тонуса симпатической нервной системы за счет снижения: AMO% на 3% (p<0,05), ИН на 0,6% (p<0,05), ПАПР на 6% (p<0,05).
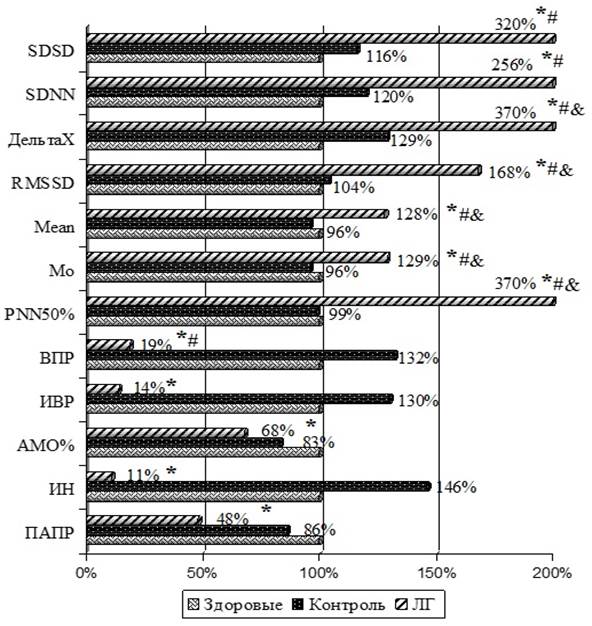
Рис. 1. Влияние лаппаконитина гидробромида на ВСР у больных с ПФФП
Примечание: ЛГ – лаппаконитина гидробромид; * – статистическая значимость р<0,05 к 1-й группе;
# – статистическая значимость р<0,05 ко 2-й группе; & – статистическая значимость р<0,05 к группе ЛГ
Монотерапия метопрололом у больных с ПФФП к концу года оказалась эффективной у 23% пациентов. У пациентов, получающих антиаритмическую монотерапию метопрололом (рис. 2), повышение ВСР характеризовалось увеличением SDSD на 70% (p<0,05) при сравнении со здоровыми лицами. На начальном этапе подбора антиаритмической терапии преобладание тонуса парасимпатической нервной системы наблюдалось за счет повышения Mean на 12% и 16% (p<0,01) и Мо на 12% и 16% (p<0,05) соответственно в сравнении с группами здоровых лиц и контролем. Отдаленные результаты через 1 год в сравнении с первоначальными показателями ВСР указывали на снижение вариабельности ритма сердца: уменьшение SDSD на 6% (p<0,05) и SDNN на 4% (p<0,05) – и ослабление баланса парасимпатической нервной системы за счет снижения Mean и Мо на 4% (p<0,05) и увеличения ВПР на 7% (p<0,05).
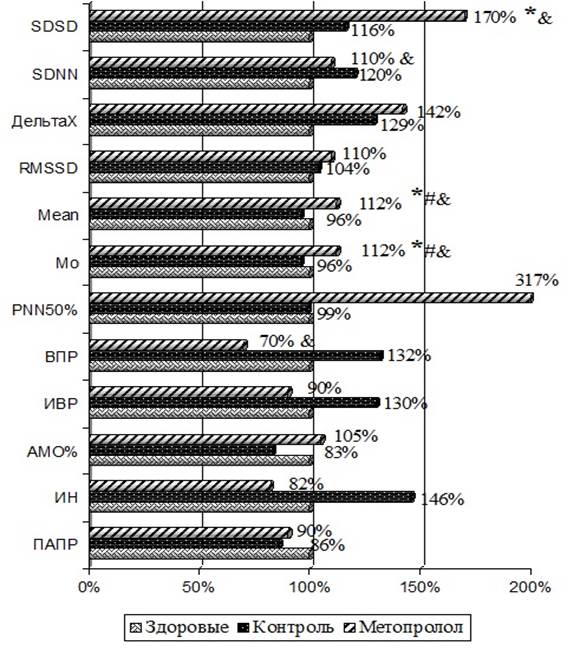
Рис. 2. Влияние метопролола на ВСР у больных с ПФФП
Примечание: * – статистическая значимость р<0,05 к 1-й группе; # – статистическая значимость р<0,05 ко 2-й группе; & – статистическая значимость р<0,05 к группе Метопролол
Монотерапия амиодароном у больных с ПФФП к концу года оказалась эффективной у 35% пациентов. У пациентов, получающих профилактическую антиаритмическую монотерапию амиодароном (рис. 3) на этапе подбора, при сравнении с группой здоровых лиц наблюдалось снижение ВСР: уменьшение SDNN на 6% (p<0,001). Снижение тонуса парасимпатической нервной системы обусловлено, в сравнении с группой здоровых лиц, снижением: ∆Х на 15% (p<0,001), Mean на 9% (p<0,05), Мо на 7% (p<0,05) и снижением: ВПР на 51% (p<0,05), ИВР на 59% (p<0,001), а в сравнении с контролем: Mean на 5% (p<0,001), Мо на 3% (p<0,001)). Преобладание симпатикотонии обусловлено увеличением: AMO% на 15% (p<0,001), ИН на 3% (p<0,001), ПАПР на 8% (p<0,001) – при сравнении с группой здоровых лиц.
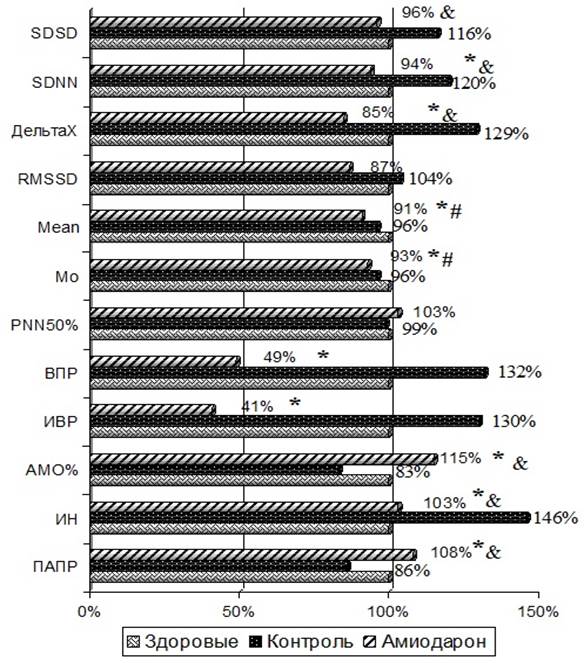
Рис. 3. Влияние амиодарона на ВСР у больных с ПФФП
Примечание: * – статистическая значимость р<0,05 к 1-й группе; # – статистическая значимость р<0,05 ко 2-й группе; & – статистическая значимость р<0,05 к группе Амиодарон
В отдаленном периоде по сравнению с исходными значениями одноименной группы регистрировались снижение ВСР за счет уменьшения SDSD на 5% (p<0,05) и SDNN на 6% (p<0,05), а также преобладание тонуса симпатической нервной системы, что характеризовалось увеличением: AMO% на 8% (p<0,05), ИН на 2% (p<0,05), ПАПР на 4% (p<0,05).
Значения показателей вариабельности ритма сердца в зависимости от получаемой профилактической антиаритмической монотерапии указаны в таблице 1.
Таблица 1
Значения показателей ВСР у больных с ПФФП на фоне применения лаппаконитина гидробромида, метопролола и амиодарона
|
Показатели ВСР |
Значения показателей ВСР (M±m) |
||||
|
Здоровые |
Контроль |
ЛГ |
Метопролол |
.Амиодарон |
|
|
АМО% |
17,5±0,749 |
14,08±2,049 |
11,9±0,34 * |
19,07±0,25 |
12,9±0,6 *& |
|
ВПР |
0,014±0,001 |
0,018±0,005 |
0,002±0,0004*# |
0,009±0,001& |
0,006±0,001* |
|
SDNN |
19,51±0,768 |
22,65±3,077 |
49,94±1,019 *# |
21,46±0,931& |
18,3±0,569 *& |
|
Mean |
880,9±24,69 |
827,5±24,26 |
1127±65,65*#& |
985±19,61*#& |
801,6±25,62*# |
|
∆Х |
84,8±5,017 |
106,4±15,77 |
313,7±66,23*#& |
120,4±23,01 |
72,0±6,018 *& |
|
Rmssd |
27,51±0,495 |
28,87±1,999 |
46,21±2,318*#& |
23,93±0,334 |
23,9±0,518 |
|
ИН |
0,125±0,011 |
0,169±0,072 |
0,013±0,001 * |
0,102±0,011 |
0,048±0,003*& |
|
SDSD |
9,615±0,283 |
10,45±1,576 |
30,76±2,363*# |
16,34±0,454*& |
9,23±3,461& |
|
Pnn50% |
0,4±0,163 |
0,4±0,267 |
0,67±0,042 *#& |
1,27±0,141 |
3,5±2,291 |
|
Amo/∆X |
0,213±0,016 |
0,259±0,104 |
0,029±0,004 * |
0,191±0,012 |
0,087±0,024* |
|
Мода |
869,6±25,42 |
825,6±21,69 |
1121±62,45 *#& |
973,9±17,22*#& |
808±37,77*# |
|
ПАПР |
0,02±0,001 |
0,018±0,003 |
0,009±0,001 * |
0,018±0,002 |
0,012±0,001*& |
Примечание: ЛГ – лаппаконитина гидробромид; * – статистическая значимость р<0,05 к 1-й группе;
# – статистическая значимость р<0,05 ко 2-й группе; & – статистическая значимость р<0,05 к исходной группе
Наиболее чувствительными показателями вариабельности являются SDNN и SDSD. Увеличение данных показателей характеризует увеличение ВСР, которое благоприятно влияет на прогноз сердечно-сосудистых заболеваний. В результате проведенных исследований получено достоверное увеличение SDNN у больных, получающих лаппаконитина гидробромид, на 156% по сравнению с группой здоровых лиц, и на 136% по сравнению с контрольной группой. В группе больных, получающих метопролол, наблюдалось увеличение SDNN на 70% (p<0,05) по сравнению с группой здоровых лиц. Больные, получающие амиодарон, имели низкие значения SDNN по сравнению со здоровыми.
Достоверное увеличение SDSD наблюдалось в группе больных, получающих лаппаконитина гидробромид, на 220% по сравнению с 1-й группой, и на 204% (p<0,001) – по сравнению со 2-й группой.
Повышение активности парасимпатической нервной системы характеризуется увеличением ∆Х, Rmssd, Mean, Мо, Pnn50% и снижением ВПР и ИВР.
Показатель ∆Х достоверно увеличивался в группе больных, принимающих лаппаконитина гидробромид, по сравнению с группой здоровых на 270% и на 241% (p<0,05) по сравнению со 2-й группой больных. Снижение ∆Х наблюдалось у пациентов, получающих амиодарон, на 15% (p<0,001) по сравнению с группой здоровых лиц.
Статистически значимое увеличение Rmssd наблюдалось в группе больных, получающих лаппаконитина гидробромид, на 68% (p<0,001) по сравнению с группой здоровых лиц, и на 64% (p<0,001) по сравнению с контрольной группой.
Показатель Mean по сравнению с группой здоровых увеличивался: на 28% (p<0,001) у больных, получающих лаппаконитина гидробромид, на 12% (p<0,01) у больных, получающих метопролол, на 19% (p<0,05) у больных, и на 9% (p<0,001) снижался у больных, получающих амиодарон; по сравнению с контрольной группой: увеличивался на 32% (p<0,001) у больных, получающих лаппаконитина гидробромид, на 16% (p<0,001) у больных, получающих метопролол, и снижался на 5% (p<0,001) у больных, получающих амиодарон.
По сравнению с 1-й группой наблюдались: увеличение Мо на 29% (p<0,05) у больных, получающих лаппаконитина гидробромид, на 12% (p<0,05) у больных, получающих метопролол, и снижение на 7% (p<0,05) у больных, получающих амиодарон; по сравнению с контрольной группой: увеличение Мо на 33% (p<0,001) у больных, получающих лаппаконитина гидробромид, на 16% (p<0,001) у больных, получающих метопролол, и снижение на 3% (p<0,001) у больных, получающих амиодарон.
В группе больных, получающих лаппаконитина гидробромид, наблюдалось увеличение Pnn50% на 68% (p<0,001) по сравнению с 1-й группой, по сравнению со 2-й группой – на 64% (p<0,001).
ВПР снижался по сравнению с группой здоровых лиц: на 81% (p<0,001) у больных, принимающих лаппаконитина гидробромид, и на 51% (p<0,05) у больных, принимающих амиодарон; по сравнению с контрольной группой больных: на 113% (p<0,05) у больных, принимающих лаппаконитина гидробромид.
По сравнению с 1-й группой показатель ИВР снижался на 86% (p<0,001) в группе больных, принимающих лаппаконитина гидробромид, и на 51% (p<0,001) в группе больных, принимающих амиодарон. По сравнению с контрольной группой показатель ИВР снижался на 116% (p<0,001) в группе больных, принимающих лаппаконитина гидробромид.
В сравнении с 1-й группой показатель ВПР снижался на 81% (p<0,001) в группе больных, принимающих лаппаконитина гидробромид, и на 59% (p<0,001) в группе больных, принимающих амиодарон. По сравнению с контрольной группой показатель ВПР снижался на 113% (p<0,001) в группе больных, принимающих лаппаконитина гидробромид.
При снижении тонуса симпатической нервной системы наблюдается уменьшение следующих показателей: АМО%, ИН, ПАПР. Данная динамика наблюдалась в группе больных, получающих лаппаконитина гидробромид: по сравнению с группой здоровых лиц снижение АМО%, ИН, ПАПР на 32% (p<0,001), 89% (p<0,001) и 52% (p<0,001) соответственно и по сравнению с контрольной группой: на 15% (p<0,001), 135% (p<0,001) и 33% (p<0,001) соответственно. Больные, получающие амиодарон на исходном этапе, имели высокие показатели АМО%, ИН, ПАПР по сравнению с группой здоровых лиц: выше на 15% (p<0,001), 3% (p<0,001) и 8% (p<0,001) соответственно.
Через 1 год количество пациентов, получающих с целью профилактики пароксизмов ФП монотерапию лаппаконитина гидробромидом, метопрололом и амиодароном (табл. 2), уменьшилось на 72% (n=66).
Таблица 2
Количество пациентов на фоне применения лаппаконитина гидробромида, метопролола и амиодарона на начальном этапе лечения и через 1 год
|
ААП Кол-во пациентов |
ЛГ |
Метопролол |
Амиодарон |
Всего |
|
Исходно |
21 (100%) |
48 (100%) |
23 (100%) |
92 (100%) |
|
Выбыло |
14 (67%) |
37 (77%) |
15 (65%) |
66 (72%) |
|
Через 1 год |
7 (33%) |
11 (23%) |
8 (35%) |
26 (28%) |
Примечание: ЛГ – лаппаконитин гидробромид; ААП – антиаритмический препарат
Среди причин, которые привели к выбыванию через 1 год, 2/3 составили неэффективность получаемой противоаритмической терапии и возникновение пароксизмов ФП. За неэффективность антиаритмической терапии (ААТ) принималось формирование постоянной формы фибрилляции предсердий или пароксизмы ФП, которые привели к коррекции антиаритмического лечения. У 1/3 пациентов причины выбывания были различными, но не связанными с неэффективностью антиаритмической терапии: отказ от сотрудничества, некомплаентность пациентов и др. У выбывших из исследования пациентов повторная (через 1 год) регистрация ЭКГ не проводилась, оценивались лишь исходные результаты. У пациентов, выбывших по причине неэффективности ААТ, был проведен ретроспективный анализ взаимосвязи между показателями ВСР на начальном этапе лечения и эффективностью терапии.
Пациентам, которые продолжали получать через 1 год исходную антиаритмическую терапию (28% (n=26)), была проведена повторная регистрация показателей ВСР.
В проводимых ранее исследованиях было доказано, что прогностическое значение в отношении развития пароксизма ФП имеют четыре показателя ВСР: снижение SDNN, Rmssd, ∆Х и увеличение AMO [13]. Поэтому значения данных показателей использовались в качестве основных с целью определения эффективности ААТ. В течение 1 года относительный риск развития ФП у исследуемых пациентов увеличивался в 1,7–2,1 раза; 95% ДИ – 1,065–3,213; чувствительность – 0,385–0,455; специфичность – 0,832–0,952.
Заключение. По результатам проведенного исследования, у пациентов с ПФФП эффективность монотерапии лаппаконитина гидробромидом, метопрололом и амиодароном к концу года составила: 33%, 23% и 35% соответственно.
Больные с пароксизмальной формой фибрилляции предсердий, получающие на начальном этапе подбора противоаритмической терапии лаппаконитина гидробромид, имели повышение ВСР, на что указывали: увеличение SDSD и SDNN; преобладание тонуса парасимпатической нервной системы за счет повышения ∆Х, Rmssd, Mean, Мо, PNN50% и снижения ВПР, ИВР; снижение тонуса симпатической нервной системы на основании снижения AMO%, ИН, ПАПР по сравнению с группами контроля. В отдаленном периоде лечения регистрировалось преобладание парасимпатических влияний на сердце, о чем свидетельствовали увеличение ∆Х, Rmssd, Mean, Мо, PNN50% и снижение ВПР, ИВР; снижение симпатикотонии обусловлено уменьшением AMO%, ИН, ПАПР по сравнению с начальными показателями собственной группы.
Больные, получающие на начальном этапе подбора антиаритмического лечения метопролол, имели высокие показатели ВСР за счет увеличения SDNN и преобладания тонуса парасимпатической нервной системы, обусловленного увеличением Mean и Мо. На отдаленном этапе исследования регистрировалось снижение ВСР за счет уменьшения SDNN и SDSD, наблюдалось ослабление парасимпатического баланса за счет снижения Mean и Мо и увеличения ВПР по сравнению с исходными показателями собственной группы.
В группе больных, получающих амиодарон, на этапе подбора противоаритмической терапии регистрировались: снижение ВСР за счет уменьшения SDNN; снижение тонуса парасимпатической нервной системы за счет снижения ∆Х, Mean, Мо, ВПР, ИВР; преобладание тонуса симпатической нервной системы за счет увеличения AMO%, ИН, ПАПР по сравнению с группами контроля. В отдаленном периоде лечения регистрировалось снижение ВСР за счет уменьшения SDNN и SDSD, наблюдался сдвиг вегетативного баланса в сторону симпатикотонии, на что указывало увеличение AMO%, ИН, ПАПР по сравнению с исходными показателями собственной группы.
Проводимая в течение 1 года профилактическая противоаритмическая монотерапия лаппаконитина гидробромидом, метопрололом и амиодароном оказалась эффективной у 33%, 23% и 35% пациентов с пароксизмальной формой ФП соответственно. При ретроспективном анализе взаимосвязи между эффективностью ААТ и показателями ВСР выявлена прямая зависимость между снижением SDNN, Rmssd, ∆Х, увеличением AMO и возникновением пароксизмов ФП с высокой чувствительностью и специфичностью.
Получены данные о взаимосвязи между антиаритмической эффективностью лаппаконитина гидробромида, метопролола и амиодарона и показателями вариабельности сердечного ритма у больных с ПФФП на этапе подбора ААТ и в отдаленном периоде. Исходное снижение SDNN, Rmssd, ∆Х, увеличение Aмо являются предикторами возникновения пароксизма ФП у пациентов с ПФФП, их определение даст возможность своевременно осуществлять коррекцию антиаритмической терапии.
Библиографическая ссылка
Рыбакова Т.А., Столярова В.В. ОЦЕНКА ЭФФЕКТИВНОСТИ АНТИАРИТМИЧЕСКОЙ МОНОТЕРАПИИ ЛАППАКОНИТИНОМ ГИДРОБРОМИДОМ, МЕТОПРОЛОЛОМ И АМИОДАРОНОМ С УЧЕТОМ ПОКАЗАТЕЛЕЙ ВАРИАБЕЛЬНОСТИ СЕРДЕЧНОГО РИТМА У ПАЦИЕНТОВ С ПАРОКСИЗМАЛЬНОЙ ФОРМОЙ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ ИСХОДНО И ЧЕРЕЗ 1 ГОД // Современные проблемы науки и образования. 2022. № 4. ;URL: https://science-education.ru/en/article/view?id=31954 (дата обращения: 20.05.2026).
DOI: https://doi.org/10.17513/spno.31954



