В Российской Федерации на протяжении последних лет отмечаются высокая заболеваемость туберкулезом и ухудшающаяся эпидемиологическая ситуация по ВИЧ-инфекции (вирус иммунодефицита человека). Сочетание туберкулеза и ВИЧ-инфекции взаимно утяжеляет течение заболеваний, ухудшает прогноз и видоизменяет клинические проявления заболеваний [1, 2].
Согласно литературным сведениям, при инфицировании микобактериями туберкулеза ВИЧ-позитивных пациентов в 20 раз повышается вероятность развития туберкулезного поражения. По данным Всемирной организации здравоохранения, туберкулезом заболевают около половины людей, живущих с ВИЧ. ВИЧ-инфекция на стадиях СПИДа (синдром приобретенного иммунодефицита) (стадии 4Б, 4Ви5) является фактором риска развития и прогрессирования туберкулеза.
Известно, что туберкулез на стадии вторичных заболеваний ВИЧ-инфекции (стадии 4Б, 4В, 5) характеризуется остро прогрессирующим течением и склонностью к генерализации, часто с одновременно множественным поражением внеторакальных локализаций [3, 4]. На поздних стадиях ВИЧ-инфекции тяжелые оппортунистические инфекции, в том числе дерматологического плана, осложняют течение туберкулезного процесса, затрудняют проведение полноценной терапии, увеличивают летальность больных от туберкулеза [5].
Дерматологические проявления у ВИЧ-позитивных больных туберкулезом легких недостаточно изучены. При туберкулезной инфекции и ВИЧ у пациента возрастают риски поражения кожи и ее придатков или более агрессивного течения уже имеющихся дерматозов. Кроме того, больные с туберкулезом и ВИЧ получают длительную терапию химиотерапевтическими средствами, что, в свою очередь, повышает риски развития токсических поражений кожи и создает условия для присоединения и прогрессирования инфекционных дерматозов [6, 7].
В настоящее время не существует единой классификации дерматологических поражений у пациентов с туберкулезом и ВИЧ. Представляется наиболее приемлемым деление поражений кожных покровов и слизистых оболочек у ВИЧ-инфицированных больных туберкулезом легких на следующие группы: инфекционные дерматозы, неинфекционные дерматозы, неопластические дерматозы [6-8].
Наблюдения свидетельствуют о наличии корреляции между выраженностью иммуносупрессии у больных с выраженностью дерматологических проявлений. Доказано, что при выраженной иммунодепрессии развиваются преимущественно инфекционные и неопластические процессы [6–8]. В отечественной литературе последних лет встречаются отдельные публикации по дерматологической коморбидности ВИЧ-инфицированных пациентов [8–11]. Однако нет ни одного исследования, посвященного дерматологической патологии у пациентов с туберкулезом легких и ВИЧ-инфекцией.
Цель исследования: изучить структуру дерматологической заболеваемости у пациентов с туберкулезом легких и ВИЧ-инфекцией, проживающих в условиях урбанизированного Севера, для оптимизации маршрутизации пациентов, улучшения качества жизни больных и предупреждения осложнений.
Материалы и методы исследования. Использованы методы целевого медицинского осмотра и анализа первичной медицинской документации (медицинских карт стационарных больных) ВИЧ-инфицированных пациентов с туберкулезом старше 18 лет, госпитализированных в Сургутский клинический противотуберкулезный диспансер в 2019–2021 гг. Критерии отбора: наличие основного диагноза туберкулеза легких и ВИЧ-инфекции, высыпания на коже и (или) изменения придатков кожи. Сопутствующий дерматологический диагноз верифицирован врачом-дерматовенерологом. Диагноз дерматомикоза выставлен на основании положительных результатов микроскопического исследования биологического материала на дерматомицеты.
Все пациенты получали лечение согласно приказу Минздрава России от 29.12.2014 г. № 951 «Об утверждении методических рекомендаций по совершенствованию диагностики и лечения туберкулеза органов дыхания». Схема химиотерапии состояла из 4–6 противотуберкулезных препаратов и составлялась в соответствии с индивидуальными результатами определения лекарственной чувствительности возбудителя бактериологическим методом исследования. Во всех случаях химиотерапия состояла из двух фаз: интенсивной и фазы продолжения. При возникновении нежелательных явлений назначалась терапия сопровождения, направленная на их купирование.
Результаты исследования и их обсуждение. В исследование включены 148 человек; из них 82% лиц мужского пола, 18% женского пола. Основным диагнозом являлся туберкулез легких (в 75% случаев диссеминированный, в 15% – инфильтративный, в 10% зарегистрированы другие формы). Все больные являлись ВИЧ-позитивными с диагнозом «Болезнь, вызванная ВИЧ, 4Б или 4В стадия, ВААРТ», у 72% верифицирован сопутствующий хронический вирусный гепатит С. При детальном дерматологическом осмотре выявлено, что 71,3% пациентов из числа исследуемых имели сопутствующую дерматологическую патологию, нуждающуюся в коррекции.
Инфекционные дерматозы у ВИЧ-позитивных больных туберкулезом легких
Поражения кожи инфекционного происхождения выявлены у 67,7% пациентов. В группе инфекционных дерматозов регистрировались дерматозы микотической, вирусной и бактериальной этиологии (рис. 1).
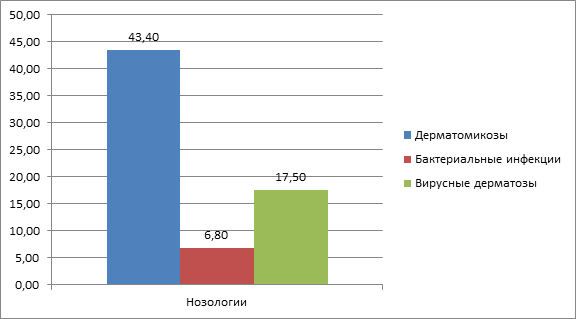
Рис. 1. Структура инфекционных дерматозов у ВИЧ-позитивных больных туберкулезом легких
Наиболее часто встречались онихомикозы и микозы кистей и/или стоп (были выявлены у 43,4% пациентов). Онихомикоз с тотальным вовлечением в процесс ногтевых пластинок кистей, стоп наблюдался у 6,8% больных (рис. 2, 3), изолированное изменение ногтей кистей отмечалось у 3,5% больных, поражение только ногтей стоп – у 90,2% пациентов. У 42,3% больных онихомикозом стоп отмечалась проксимальная подногтевая форма поражения. При онихомикозе стоп наблюдалось вовлечение в процесс ногтевых пластинок обеих стоп; преимущественно ногти стоп поражались тотально, а в 32,8% случаев изменялись ногти 1-го, 5-го пальцев стоп. Превалировал гипертрофический тип поражения ногтевых пластин (82,8% случаев), нормотрофический тип поражения зарегистрирован в 17,2% случаев.
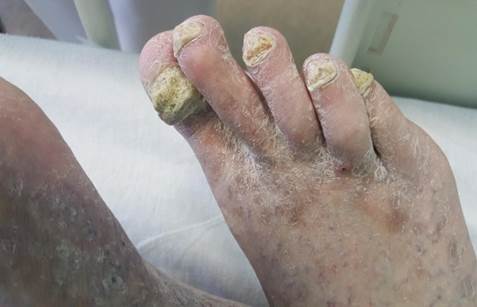
Рис. 2. Микоз, онихомикоз стоп у ВИЧ-позитивного больного туберкулезом легких
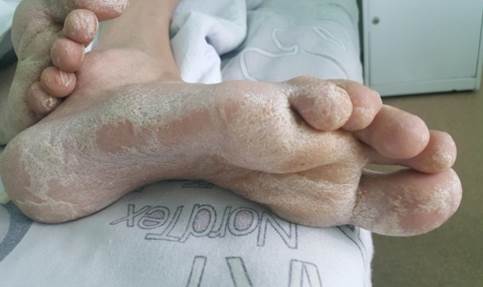
Рис. 3. Микоз стоп у ВИЧ-позитивного больного туберкулезом легких
Из бактериальных дерматозов фолликулиты регистрировались у 6,8% ВИЧ-позитивных пациентов с туберкулезом легких. Причем фолликулиты характеризовались упорной резистентностью к проводимой терапии. Из вирусных дерматозов вульгарные бородавки выявлялись у 6,0% пациентов (рис. 4), контагиозный моллюск – у 3,5%, герпес-вирусные инфекции, ассоциированные с вирусом герпеса 1-го типа, – у 8,0% больных.
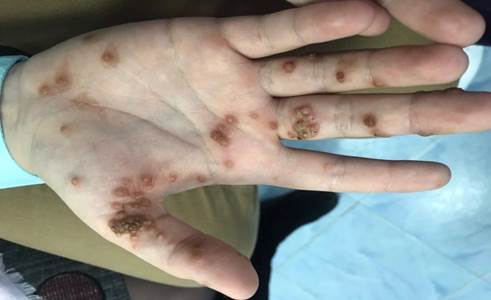
Рис. 4. Вульгарные бородавки кистей у ВИЧ-позитивного больного туберкулезом легких
Выявлены клинические особенности инфекционных поражений кожи при туберкулезе легких и ВИЧ-инфекции: быстрая генерализация кожного процесса, упорное рецидивирующее течение, резистентность к проводимой терапии.
Неинфекционные дерматозы у ВИЧ-позитивных больных туберкулезом легких
Неинфекционные поражения кожных покровов выявлялись у 67,1% ВИЧ-инфицированных пациентов с туберкулезом легких, причем у 48,2% пациентов из числа имеющих неинфекционные поражения кожи отмечалось одновременное наличие двух и более дерматозов (рис. 5). Нередко выявлялись токсикодермии (18,3%), преимущественно связанные с приемом специфических противотуберкулезных препаратов (препаратов из группы фторхинолонов, пиразинамида, изониазида, этамбутола, линезолида, протионамида и др.). Лекарственные токсикодермии у больных ВИЧ и туберкулезом легких характеризовались полиморфизмом клинических проявлений, нередко отсутствием зуда, распространенностью кожного процесса. Сложность ведения таких пациентов заключалась в том, что значительная часть больных группы исследования имели множественную и широкую устойчивость микобактерий туберкулеза к препаратам, что существенно затрудняло терапию основного заболевания и возникающих на этом фоне токсико-аллергических поражений кожи. Множественные гемангиомы туловища отмечены у 16,6% пациентов. Кроме того, верифицировались такие нозологии, как экзема (6,6%) с преимущественным поражением кожи дистальных отделов конечностей (рис. 6, 7), кожный зуд неуточненный (6,6%), себорейный дерматит (5,0%), приобретенные ладонно-подошвенные кератодермии (5,0%), хроническая крапивница (5,0%). У 2,0% пациентов обнаружен псориаз, также выявлено по 1 случаю витилиго, кальциноза кожи, поверхностного васкулита кожи и волосяного лишая.
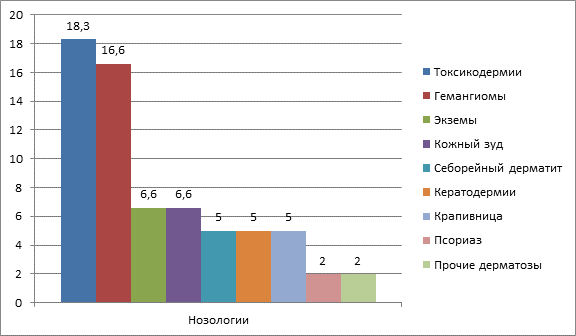
Рис. 5. Структура неинфекционных дерматозов у ВИЧ-позитивных больных туберкулезом легких
Выявлены клинические особенности неинфекционных поражений кожи у больных туберкулезом легких и ВИЧ-инфекцией: атипичность клинических проявлений, образование обширных очагов поражения, выраженная инфильтрация и лихенизация в очагах, упорное рецидивирующее течение, стойкость к проводимому лечению.
Из неопластических кожных процессов при наблюдении за пациентами исследуемой группы выявлено 2 случая саркомы Капоши, ассоциированной с ВИЧ.
Картина кожных заболевания у ВИЧ-позитивных пациентов с туберкулезом легких напрямую связана со степенью развития иммунодефицита. При выраженной иммунодепрессии прогрессируют поражения кожи инфекционного происхождения и неопроцессы. При этом прогнозируемым является формирование определенных рисков у пациентов группы исследования: возрастание вероятности инфекционных поражений кожи, диссеминации процесса, атипичности течения и, как следствие, сложности диагностики, увеличение частоты и скорости развития осложнений.
Выводы
В группу исследования вошли больные легочным туберкулезом и ВИЧ-инфекцией на стадии СПИД. Выявленные поражения кожи у значимого числа пациентов свидетельствуют об уязвимости кожи при данных заболеваниях. Поражение кожи объясняется общей иммуносупрессией и вовлечением в процесс клеток Лангерганса, формирующих клеточный кожный иммунитет. На фоне выраженной иммуносупрессии преобладали дерматозы инфекционного происхождения. Доля неинфекционных дерматозов у ВИЧ-позитивных пациентов с туберкулезом легких также велика, но обусловлена, вероятнее всего, проводимой массивной лекарственной терапией. Поскольку инфекционные дерматозы превалируют у пациентов с ВИЧ и туберкулезом легких, целесообразной является организация дерматологического контроля за больными группы риска, что позволит выявлять инфекционные поражения кожи и ее придатков на ранних стадиях, снижать риски прогрессирования и диссеминации патологического процесса. Кожный процесс при иммунодефицитном состоянии приобретает клинические особенности и может являться СПИД-индикаторным маркером.
Таким образом, отмечено множество различных кожных проявлений у ВИЧ-инфицированных пациентов. Диагностика данных заболеваний сложна. Учитывая вероятность обращения пациентов к специалистам различного профиля, стоит отметить важность уточнения ВИЧ-статуса пациента. Заподозрить ВИЧ-инфекцию необходимо на ранних этапах, и в данном случае обязательно стоит учитывать правильно собранный эпидемиологический анамнез, наличие сопутствующих заболеваний, наличие вторичных заболеваний органов и систем, атипичное течение имеющихся кожных проявлений.



