Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE FIRST EXPERIENCE WITH THE USE OF CERAMIC IMPLANTS SATURATED WITH AUTOLOGICAL BONE MARROW STROMALE CELLS (CASE STUDY)
Лечение посттравматических, постостеомиелитических, а также ятрогенных дефектов костной ткани всегда представляло значительные сложности в травматологии и ортопедии [1-3]. В 1997 г. в Уральском институте травматологии и ортопедии имени В.Д. Чаклина совместно с Центром биотехнологий Национального института рака (Генуя, Италия) и Института ортопедии Рицоли (Болонья, Италия) была проведена клиническая часть эксперимента по применению керамических имплантатов, насыщенных аутологичными стромальными клетками костного мозга. После проведения эксперимента на животных в Италии стала вполне ясной перспектива возможного применения керамических имплантатов, насыщенных аутологичными стромальными клетками костного мозга, у людей. Данные эксперимента позднее были подтверждены целым рядом работ [4-6]. После прохождения локального этического комитета с целью решения вопроса о возможности применения методики, на основании решения профильной проблемной комиссии и Ученого совета организаций, принявших участие в работе, а также при наличии согласия пациента на оперативное лечение и использование стволовых клеток больные включались в группу исследования. Исследование проведено в соответствии с положениями Хельсинкской декларации по доклиническим и клиническим исследованиям, принятой Всемирной медицинской ассоциацией.
Цель исследования: изучение отдаленных исходов оперативного лечения пациента со сложным многокомпонентным ятрогенным дефектом костной ткани большеберцовой кости при применении керамических имплантатов, насыщенных аутологичными стромальными клетками костного мозга [7, 8].
Материал и методы исследования
Данное исследование выполнено в рамках государственного задания по научной работе ГАУЗ «ЦСВМП «УИТО имени В.Д. Чаклина» (руководители д.м.н. И.Л. Шлыков, д.м.н. К.А. Бердюгин), ФГБОУ ВО УГМУ МЗ РФ (руководитель член-корр. РАН С.М. Кутепов,) регистрационный номер 121031900054-8, ФГБУН «ИИФ» УрО РАН (руководитель академик РАН В.А. Черешнев).
В качестве клинического примера представляем 24-летнее наблюдение пациентки Д. (история болезни 85145), которой в 1998 г. проведена операция по замещению костного дефекта керамическим имплантатом, насыщенным остеогенными стромальными клетками.
Результаты исследования и их обсуждение
Травма получена 07.06.1992 г. при падении с высоты 1,5 м с упором на правую нижнюю конечность. В больнице г. Артемовска 08.06.1992 г. по поводу оскольчатого перелома нижней трети большеберцовой кости произведен остеосинтез винтами и проволокой, наложена гипсовая повязка. Рана зажила вторичным натяжением через 2 месяца вследствие развившегося некроза мягких тканей. 10.09.1992 г. – удаление металлофиксаторов в связи с развитием признаков остеомиелита, разрешена нагрузка на конечность. Сохранялись постоянный болевой синдром, выраженный отек нижней трети голени. Следует отметить, что выбранный вариант фиксации перелома не выдерживает никакой критики, а вся дальнейшая история пациентки связана именно с этим обстоятельством (рис. 1а и 1б).
05.02.1993 г. больная госпитализирована в отделение последствий травм УНИИТО, где проходила курс консервативного лечения по поводу формирующегося псевдоартроза правой большеберцовой кости в нижней трети, хронического остеомиелита дистального метафиза правой большеберцовой кости, контрактуры правого голеностопного сустава. Имелись жалобы на боли в нижней трети правой голени, ограничение движений в правом голеностопном суставе, деформацию нижней конечности. Клинически: ось правой нижней конечности изменена за счет варусной деформации нижней трети голени под углом 10°, ротирована кнаружи под углом 10°. Послеоперационный рубец размерами 8 на 3 см, спаян с подкожными тканями. По наружной поверхности – свищ 1 на 1 см с серозным отделяемым.
Движения в правом голеностопном суставе: сгибание 95°, разгибание 125°, супинация 5°, пронация 10°. Относительная длина правой нижней конечности с укорочением на 2 см за счет голени, длина окружности в области правого голеностопного сустава больше левого на 2 см. Гипостезия в области первого межпальцевого промежутка правой стопы. Ходит с дополнительной опорой, сильно хромает. Пациентка прошла курс грязевых аппликаций, медикаментозной терапии, направлена на врачебную трудовую экспертную комиссию для решения вопроса об определении группы инвалидности. Выставлены показания для оперативного лечения после заживления свищевого хода.
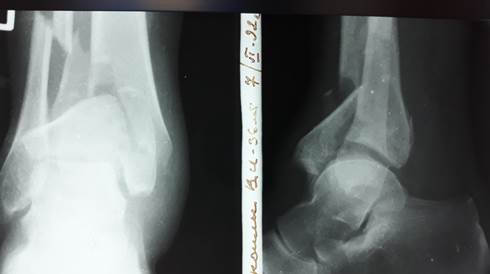
Рис. 1а. Рентгенограмма нижней трети правой голени с захватом голеностопного сустава на момент травмы
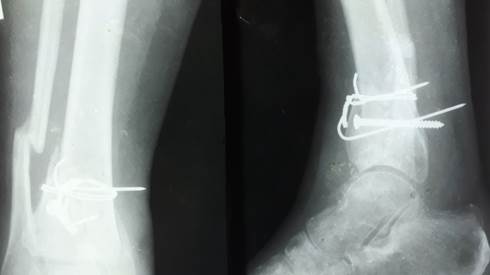
Рис. 1б. Результат оперативного лечения
05.07.1993 г. произведены двойная остеотомия малоберцовой кости, остеотомия проксимального отдела большеберцовой кости, остеосинтез аппаратом Илизарова. 11.11.1993 г. – демонтаж аппарата Илизарова.
21.07.1997 г. поступила в отделение с диагнозом «деформирующий остеоартроз правого голеностопного сустава, правого таранно-пяточного сустава, застарелый передний подвывих стопы, эквинусная деформация, укорочение правой нижней конечности на 3 см в исходе травмы и хронического остеомиелита». Жалобы на боли в области правого голеностопного сустава, усиливающиеся при ходьбе, опущение переднего отдела правой стопы. Клинически: ось правой нижней конечности изменена за счет рекурвации под углом 25°, имеется передний подвывих стопы. Движения в правом голеностопном суставе: сгибание 90°, разгибание 110°, супинация и пронация отсутствуют. Относительная длина правой нижней конечности с укорочением на 2 см за счет голени, длина окружности в области правого голеностопного сустава больше левого на 2 см, атрофия мышц правой голени на 2 см в средней трети. Ходит без дополнительной опоры, не используя движения в правом голеностопном суставе, без дополнительной опоры хромает. 23.07.1997 г. произведены артродез голеностопного и таранно-пяточного сустава, кортикотомия правой большеберцовой кости, остеосинтез аппаратом Илизарова. 14.11.1997 г. – частичный демонтаж аппарата Илизарова (удалены спицы и демонтировано нижнее кольцо).
05.05.1998 г. с диагнозом «частичный дефект костной ткани в верхней трети правой большеберцовой кости после кортикотомии и удлинения голени по Илизарову (рис. 2а), костный блок в зонах произведенных артродезов голеностопного и таранно-пяточного суставов правой нижней конечности» поступила для проведения оперативного лечения. Жалобы на отек мягких тканей правой голени после ходьбы с дозированной нагрузкой. Клинически: правая голень в аппарате Илизарова, ось правой нижней конечности не нарушена. Кожные рубцы без патологии. Мягкие ткани умеренно отечны. Пальпация зоны отломков безболезненна. Движения в правом коленном суставе: сгибание 90°, разгибание 180°. Движения в правом голеностопном и таранно-пяточном суставах отсутствуют. Ходит на костылях, с частичной опорой на правую нижнюю конечность.
Оценка качества жизни по Oswestry Disability Index (ODI) 40% – умеренное нарушение (пациент испытывает значительные боли и трудности при сидении, поднимании предметов и стоянии). Оценка по VAS 6–7 баллов – сильная боль. Оценка по SF-36 – 55 баллов.
05.05.1998 г. был произведен забор костного мозга из крыльев подвздошной кости путем пункции ее с обеих сторон. В две пробирки помещали 15 мл пунктата, а также в отдельную пробирку – 30 мл крови, взятой из кубитальной вены. Пробирки помещали в стандартный евроконтейнер для перевозки биологического материала, который автомобильным транспортом перевозили в аэропорт г. Екатеринбурга для транспортировки в г. Москву, а затем в Центр биотехнологий г. Генуя. Срок транспортировки составлял не более 24 часов. На культивирование остеогенных стромальных клеток, изготовление и насыщение крупнопористого гидроксиапатитного керамического имплантата и его обратную транспортировку требовалось в среднем до 30 суток, после чего имплантат пересылался в УНИИТО. Весь этот период времени пациентка провела под постоянным наблюдением в клинике, с тем чтобы исключить возможные контакты с инфекционными больными, повторные травмы и иные медицинские и социальные проблемы, которые могли бы осложнить предстоящее оперативное вмешательство.
09.06.1998 г. – пластика дефекта правой большеберцовой кости керамическим имплантатом, насыщенным стволовыми клетками, остеосинтез аппаратом Илизарова (рис. 2б).
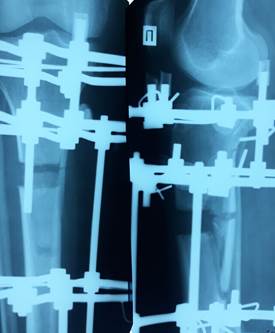
Рис. 2а. Сформировался дефект в зоне кортикотомии
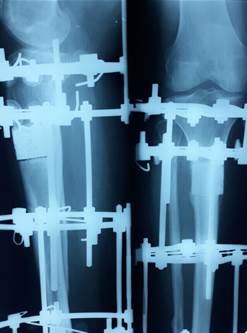
Рис. 2б. Замещение костного дефекта гидроксиапатитным имплантатом
28.11.1998 г. произведен демонтаж аппарата Илизарова по поводу формирующегося костно-керамического блока в верхней трети правой большеберцовой кости после керамопластики частичного дефекта большеберцовой кости (рис. 3). Рентгенологическая оценка сращения в зоне «кость – имплантат» проводилась в соответствии c принятой оценкой костного регенерата.
С 18.04.2005 г. по 27.05.2005 г. находилась на консервативном лечении по поводу полисегментарного остеохондроза поясничного отдела позвоночника.
Жалоб на боли в правой нижней конечности не предъявляет. Клинически: ось правой нижней конечности правильная. Кожные рубцы спокойны. Отечности тканей голени не выявлено. Имеется атрофия мышц правой голени на 1 см. Движения в правом коленном суставе в полном объеме, в правом голеностопном и таранно-пяточном – отсутствуют. Длины сегментов равны, относительные длины конечностей равны. Ходит без дополнительной опоры, слегка прихрамывая на правую нижнюю конечность.
При контрольном рентгенологическом исследовании в срок 24 (!) года после проведения оперативного лечения с применением крупнопористого гидроксиапатитного имплантата определяется его абсолютная стабильность с формированием прочного костно-керамического блока (рис. 4).
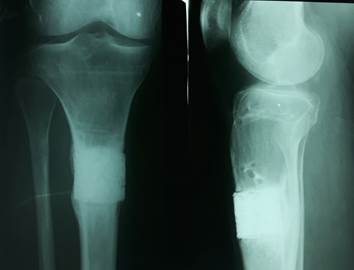
Рис. 3 Рентгенограмма верхней трети правой большеберцовой кости после демонтажа аппарата Илизарова
Рис. 4. Результат оперативного лечения через 10 лет
Оценка качества жизни по Oswestry Disability Index (ODI) 5% – минимальное нарушение (пациент может осуществлять все виды жизнедеятельности). Оценка по VAS – 1–2 балла в нагрузке – легкая боль. Оценка по SF-36 – 100 баллов. Достигнутый применением крупнопористого гидроксиапатитного керамического имплантата, насыщенного остеогенными стромальными клетками, результат можно считать отличным. У пациентки компенсированы все ортопедические нарушения, качество жизни оценивается ею как высокое, результат проведенного оперативного лечения ее удовлетворяет.
Вывод
Применение крупнопористых гидроксиапатитных имплантатов, насыщенных стромальными клетками костного мозга, является эффективным способом оперативного лечения дефектов длинных трубчатых костей.
Библиографическая ссылка
Бердюгин К.А., Кутепов С.М., Шлыков И.Л., Бердюгина О.В. ПЕРВЫЙ ОПЫТ ПРИМЕНЕНИЯ КЕРАМИЧЕСКИХ ИМПЛАНТАТОВ, НАСЫЩЕННЫХ АУТОЛОГИЧНЫМИ СТРОМАЛЬНЫМИ КЛЕТКАМИ КОСТНОГО МОЗГА (СЛУЧАЙ ИЗ ПРАКТИКИ) // Современные проблемы науки и образования. 2022. № 4. ;URL: https://science-education.ru/en/article/view?id=31878 (дата обращения: 20.05.2026).
DOI: https://doi.org/10.17513/spno.31878



