Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ETIOPATHOGENESIS OF BONE CYSTS IN CHILDREN
В клинической практике детского ортопеда актуальной проблемой остаются диагностика и лечение солитарных костных кист (СКК). До настоящего времени, несмотря на значительное количество исследований, взгляды на данную патологию подвергаются обсуждению, а единой точки зрения на этиологию и патогенез заболевания не существует. Высокая частота встречаемости патологии, наличие костных дефектов, а также трудности в выборе метода лечения, вероятность рецидивов и осложнений (укорочение конечности, патологический перелом кости, вторичная инфекция и т.д.) вызывают у ортопедов большой интерес к данной патологии.
Существует несколько теорий этиологии солитарной костной кисты: сосудистая, воспалительная, травматическая, дистрофическая. В разные периоды взгляды менялись. Результат успешного лечения данной патологии во многом зависит от знаний этиологии и патогенеза. В настоящее время не существует унифицированных протоколов лечения данной патологии, что неизбежно отражается на результатах лечения.
Цель обзора: на основании данных научной литературы выявить наиболее обоснованную этиологическую теорию и основные звенья патогенеза солитарной костной кисты, поскольку от этого зависят подходы к диагностике и лечению данной патологии.
Материалы и методы: поиск литературы осуществлялся в базах данных Pubmed, ScienceDirect, Elalbery, GoogleScholar в период с 2000 по 2020 гг. по следующим ключевым словам: «солитарная костная киста», «дети», «этиология», «патогенез», «кость», «онкология», «морфология», «травматология» и «ортопедия». Были определены следующие источники включения в исследование: наличие полнотекстовых источников или структурированной аннотации; клинические или экспериментальные исследования с исследованием костных кист. Были исключены исследования, имеющие признаки дублирования (схожий протокол исследования, схожий авторский коллектив); в случае обнаружения дублирующей статьи выбирали более поздний вариант.
Результаты исследования и их обсуждение
Согласно международной классификации костных опухолей (ВОЗ, 2013), солитарная костная киста относится к опухолям неопределенной структуры. Среди пациентов с опухолеподобными поражениями скелета у детей и подростков ССК, по сообщениям разных авторов, составляют от 21% до 75% всех поражений костной ткании [1-3].
Согласно данным литературы, ССК чаще встречается у мужчин, чем у женщин (соотношение 3:1), средний возраст пациентов – от 3 до 14 лет, пик заболеваемости – 9 лет, что соответствует периоду активного костного роста [4-6].
Топография поражения различна. Наиболее частыми локализациями являются метафизы длинных трубчатых костей. В процессе роста ребенка может происходить смещение очага из метафизарной в диафизарную зону длинной трубчатой кости [4, 7, 8].
Основные локализации очага солитарной костной кисты:
– проксимальный отдел плечевой кости – около 50% случаев;
– проксимальная треть бедренной кости – 18–27%;
– проксимальный и дистальный отделы большеберцовой кости – 10–12%;
– пяточные кости, малоберцовая кость, локтевая, лучевая кости, кости таза – 4–5% [7–9].
Солитарная костная киста, как и любая патология, имеет 3 стадии течения (А.П.Бережной, 1985).
Выделяют следующие варианты:
1) активные кисты: у детей раннего, дошкольного и младшего школьного возраста; локализация – метафиз, вблизи зоны роста; клинически – выраженный болевой синдром, припухлость; высокий риск патологического перелома;
2) теряющие активность кисты: у детей младшего школьного и старшего школьного возраста; локализация – метадиафизарная зона; клинически – бессимптомно или с вялой клинической симптоматикой (периодические боли в покое, усиливающиеся при нагрузке); диагностируются после патологического перелома на уровне очага деструкции костной ткани;
3) латентные (пассивные): у детей старшего школьного возраста; локализация: метадиафиз, диафиз; клинически – бессимптомное течение; выявляются случайно или в результате патологического перелома [1].
Первые сообщения о костной кисте относятся к началу XIX в. (Dupuytren, 1833). Рудоль Вихров (1876) охарактеризовал костную кисту как «центральное кистозное размягчение хрящевого образования» [9–11].
М.В. Волков (1962) определил солитарную костную кисту как полость, заполненную прозрачной жидкостью соломенного цвета с выстилкой различной толщины, состоящей из соединительной ткани и единичных гигантских клеток [2].
По данным Ю.Н. Соловьева (2019), костная киста макроскопически представляет собой центрально расположенную интрамедуллярную однокамерную кистозную полость. Костные стенки простой кисты выстланы тонкой мембраной [12]. Оболочки кисты тонкие, гладкие, серовато-белые или красновато-коричневые. В большинстве случаев полость однокамерная, но визуализируются перегородки, делящие ее на несколько полостей. Наличие перегородок в полости соответствуют периоду уменьшения активности кисты и возможного спонтанного восстановления [3]. Микроскопически оболочка кисты тонкая, гипоцеллюлярная, состоящая из плоских или комковатых веретенообразных фибробластоподобных клеток, тонких трабекул кости, повторяющих контур стенки кисты. Кроме того, стенка кисты может содержать характерные фибриноподобные отложения коллагена, которые способны минерализоваться и оссифицироваться. После патологического перелома кости в содержимом костной кисты появляются многоядерные гигантские клетки типа остеокластов, грануляционная ткань и отложения гемосидерина [13-15].
В литературе описаны несколько этиологических теорий развития солитарных костных кист: инфекционная, сосудистая (травматическая, патология развития сосудов), опухолевая и дистрофическая.
1. Инфекционная теория.
Phemister и Gordon (1926), выделив золотистый стафилококк из полости кисты, предположили, что костная киста – это конечная стадия остеомиелита, так появилась инфекционная теория. В пользу этой теории свидетельствует преимущественное поражение метафизов длинных костей, характерное для остеомиелита. Recklinghausen в 1891 г. поддержал инфекционную теорию, назвав ее «фиброзный остит». Путь воспаления – гематогенный, с дальнейшим развитием лизиса костной и разрастанием фиброзной ткани с наличием гигантских клеток [2, 16]. Однако инфекционная теория в дальнейшем не нашла подтверждения.
2. Сосудистая теория.
Основным ключевым пусковым механизмом является нарушение кровообращения кости вследствие травмы или патологии сосудов.
Н.L. Laffe и Lichtenstein (1942) причиной развития кист считали нарушение внутрикостной гемодинамики в результате посттравматического тромбоза вен, что вызывает затруднение оттока крови из кости, повышение внутрикостного давления и трофические нарушения с развитием локальной резорбции костной ткани [16, 17].
Van Arsdale (1893) и Pommers (1920) также поддерживали травматическую теорию, согласно которой пусковым механизмом является кровоизлияние в костно-мозговом канале вследствие травмы, приводящее к венозному застою в области кровотечения в результате неподатливости костных стенок. Сочетание венозного застоя, серозной экссудации и реактивного воспаления создает повышенное давление, способствующее атрофии костных стенок и формированию кистозной полости [11].
E. Aegerter, J.A. Kirkatrick (1969) связывают начало процесса с врожденной патологией сосудистого русла, например с артериовенозным фистул-шунтом, в результате которого происходит нарушение кровообращения растущей кости [2]. G.J. Gareu., C.F.Gregory (1954) предположили, что солитарная киста возникает из-за нарушения роста кости в длину – моделирование при наличии повышенного кровоснабжения [2, 4].
В нашей стране сосудистую теорию происхождения признавали: В.О. Маркс (1927), М.И. Ситенко (1953), М.В. Волков и соавт. (1977–1978), А.П. Бережной (1985) [2].
Главным звеном патогенеза в сосудистой теории (как при травме, так и при патологии сосудов) является нарушение кровообращения в локальных юкстафизарных участках кости, наиболее неблагоприятных для компенсаторной перестройки сосудов и нивелирования возникшего повышения внутрикостного давления [16]. В активных солитарных кистах внутрикостное давление составляет 236 мм водяного столба, в теряющих активность – 134 мм водяного столба, в пассивных – 86 мм водяного столба при норме 63 мм водяного столба. Повышенное давление ведет к некрозу костной ткани и дальнейшему распаду [16, 17].
3. Опухолевая теория.
Ряд авторов считают костную кисту опухолевым процессом. В 1958 г. Langenbecks выделил детскую костную кисту как кистозный вариант гигантоклеточной опухоли.
А.В. Русакова (1959) и Т.П. Виноградова (1973) считали появление костных кист особенностью кровоснабжения в гигантоклеточной опухоли – остеобластокластоме. «В опухолях и диспластических тканях возможны дистрофические процессы, связанные с особенностями кровоснабжения, – “заболачивание” ткани опухоли, вследствие чего и формируется полость» [2, 18]. М.В. Волков и А.П. Бережной, пересмотрев свой материал, пришли к мнению, что гигантоклеточная опухоль крайне редко встречается у детей, и солитарная костная киста – это самостоятельная нозологическая форма [2]. Также нельзя судить о схожести нозологической формы и патогенеза аневризмальной и солитарной костных кист.
Аневризмальная костная киста – агрессивная неопределенная опухоль костной ткани, в основе развития которой лежит ген мутации рекуррентная транслокация (t16; 17), приводящий к апоптозу клеток костной ткани [19]. Около 70% аневризмальных костных кист связаны с рецидивирующими хромосомными транслокациями, вызывающими слияние генов между убиквитин-специфической пептидазой 6 (USP6) и несколькими генами. Вторичные аневризмальные костные кисты развиваются на фоне первичных доброкачественных и злокачественных поражений костей, таких как хондробластома, остеосаркома, гигантоклеточная опухоль и телеангиэктатическая остеосаркома. При вторичных поражениях отсутствуют хромосомные транслокации [19–21]. А.А. Корж в 1978 г. указал на то, что гигантоклеточная опухоль, аневризмальная костная киста и солитарная костная киста – различные процессы [10]. Опухолевая теория остается актуальной на данный период времени. В солитарных костных кистах найдены онкогены (EWSR1-NFATC2 и FUS-NFATC2,), характерные для саркомы Юинга [22].
4. Дистрофическая теория.
В 1905 г. Mikulicz высказал предположение о том, что местная остеодистрофия приводит к кистозной дегенерации кости [7]. Л.П. Кузьмина в 1957 г. высказала мнение о формировании кисты за счет избыточного развития венозной сети в метафизарной зоне с дальнейшим развитием венозной обструкции, приводящей к резорбции кости. J. Cohen (1960, 1970) предположил, что на поверхности росткового хряща нарушается остеогенез, сопровождающийся интенсивной резорбцией костной ткани с одновременным образованием фиброзной ткани, которая приводит к нарушению кровотока в венозных сосудах [2]. А.П. Бережной (1985) также поддержал дистрофическую теорию: «…в результате реактивного процесса, который возникает в ростковой зоне костей, вследствие нарушения внутрикостного гомеостаза и связанного с этим повышения внутрикостного давления» [7].
С.Т. Зацепин выдвинул гипотезу о том, что в результате дисплазии участка зоны роста возникает процесс ферментативного уничтожения аномальных клеток, при этом сосудистая система вовлекается в процесс, и наиболее выраженно процесс протекает в проксимальном отделе плечевой и бедренных костей [2, 4, 11]. М.О. Гудушаури (1991) писал, что основным компонентом дистрофии является отягощенный генетический фон в виде соединительнотканной дисплазии [2]. A.M. Gerasimov и соавт. (1991) исследовали жидкость СКК и обнаружили большое количество лизосомальных ферментов, которые активно участвовали в дегидратации гликозаминогликанов, коллагена и других белков. Появление лизосомальных ферментов макрофагов и лимфоцитов напрямую связано с аномально развивающимися клетками в зоне роста кости (возникшими в результате «кистозной дисплазии соединительной ткани» в части клеток зоны роста за счет врожденных дефектов клеток) [16, 23.] Наличие в полости кисты внеклеточных лизосомальных ферментов и продуктов распада коллагена свидетельствует о постоянной коррозии стенок полости кисты изнутри, дополнительной диффузии крови через полости коррозии, а также о повышении осмотического давления жидкости кисты [23].
Alexander Aarvold в 2012 г. исследовал роль остеобластов в патогенезе костной кисты, а также взаимодействие между жидкостью кисты, стромальными клетками костного мозга и влиянием содержимого кисты на остеогенез. Значительная роль в патогенезе СКК отводится остеокластам. По данным исследования, остеокласты в изобилии присутствовали в выстилке костной кисты. Цитокиновый профиль кистозной жидкости показал высокий уровень проостеокластных цитокинов IL-6, MIP- 1α и MCP-1 (макрофагальные белки воспаления), RANKL (мембранный белок из семейства факторов некроза опухоли). Существуют сложные сигнальные пути между остеобластами и остеокластами, в частности путь выработки RANKL, который активизирует выработку остеокластов, и их функции, тем самым, формируя остеобластно-остеокластное ремоделирование. Интерлейкин-6 является ключевым цитокином в процессе костной резорбции, вызванной остеокластами. Моноцитарный белок хемотаксиса-1 способствует дифференцировке моноцитов, макрофагальный воспалительный белок-1α является стимулятором RANKL, способствует хемотаксису предшественников остеокластов и их дифференцировке [4, 24].
На основании проведенного анализа литературы составлена блок-схема этиопатогенеза костных кист (рисунок).
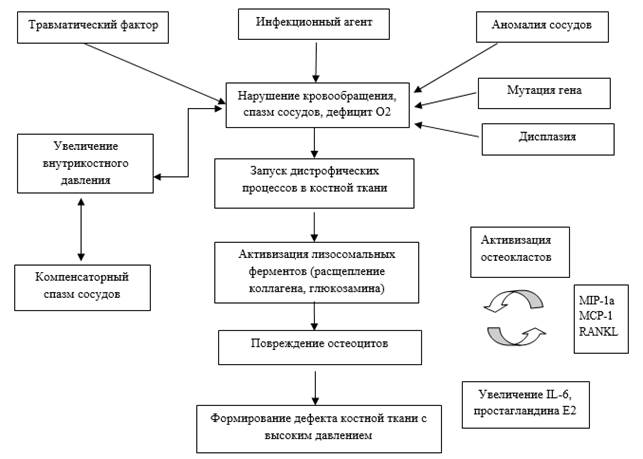
Блок-схема этиопатогенеза костных кист (по материалам анализируемой литературы)
Таким образом, все существующие теории этиопатогенеза солитарных костных кист можно сгруппировать по этиологическим и фоновым факторам. К этиологическим факторам относятся травматический и инфекционный. Дисплазия соединительной ткани, аномалия сосудов и мутация гена являются факторами, предрасполагающими к реализации пускового механизма патологии.
В патогенезе самого заболевания независимо от сопутствующей патологии, выступающей в качестве фона для развития патологии и провоцирующего фактора, всегда присутствуют нарушение кровоснабжения, нарушение структурной целостности клеточных элементов, активизация лизосомальных и клеточных процессов, приводящие к повышению внутрикостного давления и, как следствие, к формированию дефекта костной ткани.
Заключение. На основании анализа литературы все существующие теории этиопатогенеза солитарных костных кист можно разделить на этиологический фактор и фактор, предрасполагающий к реализации пускового механизма патологии (фоновая патология).
Этиологическими факторами можно считать травматический и инфекционный. Дисплазия соединительной ткани, аномалия сосудов и мутация гена являются факторами, предрасполагающими к реализации пускового механизма патологии.
Однако в патогенезе солитарной костной кисты всегда имеет место нарушение кровообращения в растущей кости с активизацией остеокластов и протеолитических ферментов, приводящее к формированию дефекта костной ткани.
Библиографическая ссылка
Дугинова М.В., Семенов А.Л., Кирилова И.А. ЭТИОПАТОГЕНЕЗ СОЛИТАРНЫХ КОСТНЫХ КИСТ У ДЕТЕЙ // Современные проблемы науки и образования. 2022. № 1. ;URL: https://science-education.ru/en/article/view?id=31500 (дата обращения: 22.05.2026).
DOI: https://doi.org/10.17513/spno.31500



