Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLASSIFICATION OF LOCALIZATION OF OSTEOCHONDRAL LESIONS OF THE TALAR DOME BASED ON COMPUTED TOMOGRAPHY DATA
Остеохондральные повреждения блока таранной кости (ОПБТК) являются распространенной проблемой у пациентов молодого трудоспособного возраста. В настоящее время одним из стандартных методов лечения первичных симптомных ОПБТК служат оперативные вмешательства, направленные на стимуляцию костного мозга (туннелизация/микрофрактурирование), выполняемые с использованием артроскопической техники [1, 2].
Артроскопический доступ к блоку таранной кости ограничен краем плато большеберцовой кости из-за высокой конгруэнтности голеностопного сустава, соответственно, ряд локализаций ОПБТК недостижим артроскопически, что требует увеличения объема вмешательства с применением артротомии или трансмаллеолярного доступа [3, 4].
На этапе предоперационной подготовки не всегда достоверно известно, позволит ли локализация ОПБТК выполнить полноценную хирургическую обработку с использованием передней артроскопии голеностопного сустава. Стандартно для предоперационного планирования у пациентов с ОПБТК используется компьютерная томография (КТ) голеностопных суставов ввиду высокого соответствия сведений о размерах и локализации повреждения интраоперационным данным.
Разработаны параметры для определения артроскопического охвата блока таранной кости на основе стресс-КТ в положении максимального подошвенного сгибания в голеностопном суставе [5]. Однако этот метод применим не во всех медицинских учреждениях из-за необходимости наличия дополнительного технического оснащения, а показателей, оценивающих артроскопический охват блока таранной кости по данным КТ в стандартных положениях, в настоящее время не предложено.
Цель: разработать классификацию локализации остеохондральных повреждений блока таранной кости, основанную на данных компьютерной томографии в стандартных положениях, для оценки возможности полноценной обработки области ОПБТК с использованием передней артроскопии голеностопного сустава.
Материал и методы исследования. В рамках исследования были проведены ретроспективный анализ историй болезни, оценка результатов очного обследования, результатов КТ и интраоперационных данных пациентов с ОПБТК, которые проходили лечение в ФГБУ «Национальный медицинский исследовательский центр травматологии и ортопедии имени Р.Р. Вредена» в 2018–2020 гг. В исследование были включены 40 пациентов (40 голеностопных суставов), которым выполнялась туннелизация области повреждения с использованием артроскопической техники.
Всем пациентам в предоперационном периоде выполнялись КТ, а также клиническое обследование с оценкой амплитуды движений в голеностопном суставе. Проводилась оценка состояния пациентов по визуально-аналоговой шкале болевого синдрома (ВАШ) и шкале оценки состояния заднего отдела стопы Американского общества хирургии стопы и голеностопного сустава (AOFAS) в предоперационном периоде.
Повторное очное обследование проводилось на сроке 12 месяцев после операции и включало оценку клинико-функциональных показателей с оценкой амплитуды движений в голеностопном суставе и заполнением вышеуказанных шкал. На том же сроке пациентам выполнялась КТ и проводилась оценка общей удовлетворенности по пятибалльной шкале.
У всех пациентов регистрировалась амплитуда движений в голеностопном суставе по методу нейтрального 0-проходящего метода в предоперационном и послеоперационном периоде. По данным предоперационного обследования пациенты были разделены на две подгруппы: подгруппа без ограничения подошвенного сгибания (≥40о) (22 человека, 55%) и подгруппа с ограничением подошвенного сгибания (30–39о) (18 человек, 45%). Подгруппы были сопоставимы по предоперационным характеристикам (гендерное и возрастное распределение, сторона поражения, результаты оценки по шкалам, выраженность болевого синдрома, размеры ОПБТК по данным КТ) (р>0,05).
ОПБТК у всех пациентов располагались в зонах 1–6 по классификации I. Elias и соавт. (2007): в передних двух третях блока таранной кости, потенциально достижимых при выполнении передней артроскопии [6, 7]. Распределение по локализациям в подгруппах представлено на рисунке 1.
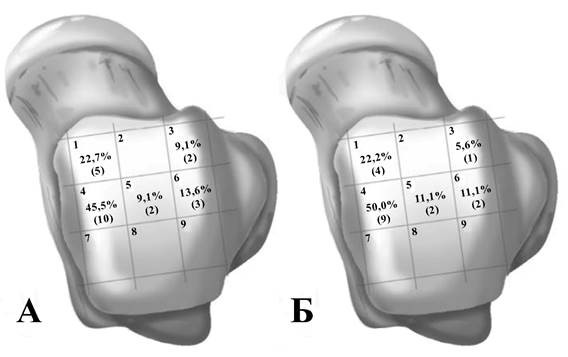
Рис. 1. Распределение пациентов по локализации ОПБТК: А – в подгруппе без ограничения подошвенного сгибания; Б – в подгруппе с ограничением подошвенного сгибания
Результаты исследования и их обсуждение. В ходе анализа полученных данных в обеих подгруппах определялись положительная динамика послеоперационных результатов оценки по шкале AOFAS в сравнении с предоперационными (с 68,5±1,6 балла до 87,2±2,6 балла в подгруппе без ограничения подошвенного сгибания; с 65,8±1,6 балла до 88,5±2,7 балла в подгруппе с ограничением подошвенного сгибания), а также снижение выраженности болевого синдрома по ВАШ (с 6,4±0,3 балла до 1,7±0,5 балла и с 6,4±0,3 балла до 1,2±0,5 балла в подгруппах соответственно).
В ходе исследования ни у одного из пациентов не было выявлено ограничения подошвенного сгибания <30о, что соответствует типичной клинической картине ОПБТК, характеризующейся слабой выраженностью объективных изменений. В послеоперационном периоде (на сроке 12 месяцев) в исследуемой когорте пациентов не было отмечено уменьшения амплитуды движений в голеностопном суставе по сравнению с предоперационными значениями.
Размеры ОПБТК (глубина и диаметр) по данным КТ достоверно уменьшились в обеих подгруппах. В подгруппе пациентов без ограничения подошвенного сгибания средний наибольший диаметр ОПБТК уменьшился с 6,6±0,3 мм до 0,4±0,1 мм, а средняя наибольшая глубина ОПБТК – с 4,6±0,2 мм до 0,4±0,1 мм. В подгруппе с ограничением подошвенного сгибания средний наибольший диаметр ОПБТК уменьшился с 6,5±0,4 мм до 0,5±0,2 мм, а средняя наибольшая глубина ОПБТК – с 4,3±0,2 мм до 0,4±0,1 мм.
Необходимо подчеркнуть, что достоверной разницы послеоперационных исходов лечения в подгруппах пациентов с ограничением подошвенного сгибания и без него выявлено не было, все оцениваемые послеоперационные параметры были сопоставимы (при р>0,05). При этом определялась статистически значимая связь локализации ОПБТК с клиническими исходами и послеоперационными размерами ОПБТК в обеих подгруппах. Худшие клинические результаты лечения (оценка по шкалам ВАШ, AOFAS и общая удовлетворенность) и послеоперационные результаты лучевых методов исследования (большие размеры ОПБТК по КТ) наблюдались у пациентов с локализацией ОПБТК в 4-й и 6-й зонах по классификации I. Elias и соавт. Примечательно, что не все пациенты с локализацией в указанных зонах имели достоверно худшие результаты (пациенты «серой зоны»), по этой причине в ходе анализа данных была введена дополнительная классификации локализации ОПБТК по данным КТ в аксиальной проекции.
В аксиальной проекции блок таранной кости разделялся на 5 зон: переднемедиальную, переднелатеральную, заднемедиальную, заднелатеральную и центральную. Оценка локализации проводилась на уровне наибольшего диаметра ОПБТК. На указанном уровне с помощью встроенных графических инструментов измерялась площадь ОПБТК: через центр блока таранной кости проводись линии, соответствующие ширине и длине блока, которые делили его на четверти, образующие 4 основные зоны. Центральная зона была образована эллипсом с центром в точке пересечения ширины и длины блока таранной зоны (точка А) и длинами полуосей (полуось a, полуось b), равными 10% от ширины и длины блока таранной кости, проведенными ранее. ОПБТК относили к той зоне, на которую приходилось ≥80% его площади (рис. 2).
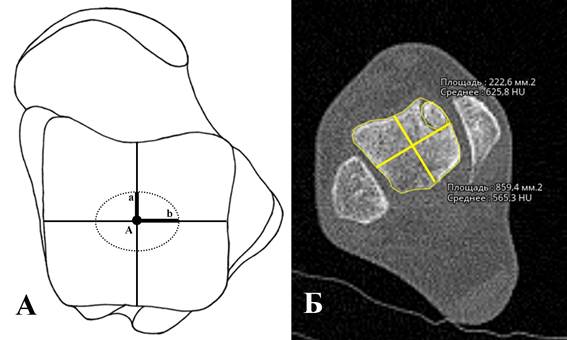
Рис. 2. Классификация локализации остеохондральных повреждений блока таранной кости, основанная на данных компьютерной томографии: А – схема классификации: точка А – пересечение ширины и длины блока таранной кости; полуось a – 10% от длины блока таранной кости; полуось b – 10% от длины блока таранной кости; Б – локализация ОПБТК в переднемедиальной зоне
Это параметры базировались на лучших клинических исходах пациентов с локализацией ОПБТК в зоне 5 в сравнении с другими локализациями ОПБТК в средней трети (зоны 4 и 6 по классификации I. Elias и соавт.), а также на указаниях на сопоставимый артроскопический охват центральной зоны блока таранной кости в литературных источниках [7].
Распределение по локализациям в подгруппах согласно введенной классификации представлено на рисунке 3.
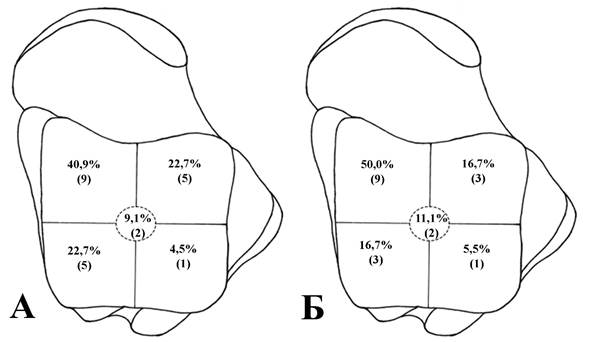
Рис. 3. Распределение пациентов по локализации ОПБТК: А – в подгруппе без ограничения подошвенного сгибания; Б – в подгруппе с ограничением подошвенного сгибания
При оценке указанных параметров обнаружилось, что ОПБТК у пациентов «серой зоны» (хорошие исходы при локализации в зонах 4 и 6 по классификации I. Elias и соавт.) относились к переднемедиальной и переднелатеральной зонам блока таранной кости. А у пациентов с локализацией ОПБТК в заднемедиальной и заднелатеральной зонах в аксиальной проекции наблюдались худшие клинические исходы (результаты оценки по ВАШ, AOFAS, общей удовлетворенности) и большие размеры ОПБТК в послеоперационном периоде (достоверная разница при р<0,05). Это может свидетельствовать о недостаточной обработке ОПБТК в этих локализациях в ходе передней артроскопии голеностопного сустава.
Также в ходе анализа интраоперационных данных (видеоматериалы с артроскопической стойки) при локализации ОПБТК в переднемедиальной, переднелатеральной и центральной зонах определялась лучшая визуализация области повреждения: четкая задняя граница зоны ОПБТК после обработки в положении максимального подошвенного сгибания, в то время как ОПБТК в заднемедиальной и заднелатеральной зонах характеризовались худшей визуализацией, вплоть до невозможности прямой визуальной оценки полноценности вмешательства после обработки передней зоны ОПБТК.
В настоящее время стандартным методом лечения первичных симптомных ОПБТК считаются артроскопические оперативные вмешательства, направленные на стимуляцию костного мозга (туннелизация/микрофрактурирование) [1, 2]. При этом доступ к блоку таранной кости путем передней артроскопии ограничен краем плато большеберцовой кости из-за высокой конгруэнтности голеностопного сустава, соответственно, ряд локализаций ОПБТК недостижим артроскопически, что требует увеличения объема вмешательства.
В ранних литературных источниках имеются упоминания о наиболее частой локализации ОПБТК в заднемедиальной и переднелатеральной зонах блока таранной кости. Более поздние исследования опровергают это утверждение. В частности, в работе I. Elias и соавт. представлен анализ локализации ОПБТК у 424 пациентов с использованием оригинальной классификации, разделяющей блок таранной кости на 9 зон. Согласно их данным, наиболее часто ОПБТК располагались в медиальной и латеральной зонах средней трети блока таранной кости [6]. А в исследовании Y. Cao и соавт. проводилась оценка локализации ОПБТК у пациентов разных возрастных групп. При этом во всех группах пациентов подавляющее большинство повреждений располагалось в средней трети блока таранной кости, преимущественно в зоне 4 по классификации I. Elias и соавт. [8].
На этапе предоперационной подготовки не всегда достоверно известно, позволит ли локализация ОПБТК выполнить полноценную хирургическую обработку с использованием передней артроскопии голеностопного сустава. Особенно актуальным этот вопрос является для ОПБТК, расположенных в средней трети блока таранной кости.
В частности, A. Saxena и соавт. сообщают об успешном артроскопическом лечении ОПБТК при их расположении в пределах передних 50% блока таранной кости, в то время как при ОПБТК в задней половине блока выполнялась артротомия в том числе с использованием остеотомии внутренней лодыжки [3]. А в исследовании S. Hankemeier и соавт. представлены сведения о вынужденном переходе от артроскопии к артротомии в 25 из 44 наблюдений из-за недостаточной визуализации ОПБТК [4].
Считается, что передняя артроскопия голеностопного сустава обеспечивает достаточную визуализацию при расположении ОПБТК в передней половине блока таранной кости, а также в передней части задней половины блока у пациентов без ограничения подошвенного сгибания в голеностопном суставе, что подтверждается данными кадаверных исследований. В частности, в исследовании P. Phisitkul и соавт. при оценке 14 голеностопных суставов (кадаверный материал) зоны 1–3 по классификации I. Elias и соавт. были достижимы в 100% случаев, а зоны 4–6 – в 87,7±17,5 (94,7)% случаев [7].
Примечательно, что в кадаверных исследованиях был выявлен больший артроскопический охват блока таранной кости путем передней артроскопии голеностопного сустава в положении максимального подошвенного сгибания в сравнении с применением неинвазивного дистрактора [9]. Также необходимо учитывать, что после идентификации переднего края ОПБТК обработка области повреждения осуществляется в направлении спереди назад, что обеспечивает дальнейший доступ.
Понимание того, возможно ли полноценное артроскопическое вмешательство в области ОПБТК на этапе предоперационной подготовки, может облегчить выбор хирургического доступа, а также повлиять на тактику лечения. Наиболее часто для предоперационного планирования у пациентов с ОПБТК используется КТ голеностопных суставов из-за высокого соответствия сведений о размерах и локализации повреждения данным, полученным в ходе артроскопии.
В последние годы набирает популярность использование стресс-КТ в положении максимального подошвенного сгибания в голеностопном суставе [10]. В частности, C.J. van Bergen и соавт. в своем исследовании выявили высокое соответствие локализации ОПБТК по результатам стресс-КТ и интраоперационных артроскопических данных [6, 11]. В их работе была смоделирована и количественно оценена область блока таранной кости, доступ к которой возможен путем передней артроскопии при полном подошвенном сгибании в голеностопном суставе (артроскопический охват).
Артроскопический охват соответствовал доле суставной поверхности блока таранной кости, расположенной спереди от передней поверхности дистального края большеберцовой кости. Согласно результатам C.J. van Bergen и соавт., в медиальной части блока таранной кости артроскопический охват составил 48,2±6,7%, а в латеральной – 47,8±6,5% суставной поверхности.
Также пациенты были разделены по степени ограничения подошвенного сгибания с оценкой артроскопического охвата в подгруппах. В медиальной части блока таранной кости артроскопический охват составил 52,6±6,1% в группе подошвенного сгибания >180 о, 50,8±5,7% в группе 171–180о и 45,5±4,8% в группе ≤170о. В латеральной части блока таранной кости артроскопический охват составил 53,7±8,7%, 49,2±3,7% и 45,4±6,0% в вышеописанных группах подошвенного сгибания соответственно [11].
Оценка артроскопического охвата по данным стресс-КТ при полном подошвенном сгибании в голеностопном суставе показала высокое соответствие артроскопическим данным и может быть использована на этапе предоперационного планирования [5]. Однако проведение стресс-КТ доступно не во всех лечебных учреждениях из-за необходимости наличия дополнительного технического оснащения. Поэтому актуальной является проблема разработки и обоснования параметров или классификации, позволяющих определить возможный артроскопический охват блока таранной кости по данным КТ в стандартных укладках.
В ходе проведенного нами исследования были выявлены худшие клинические исходы и большие послеоперационные размеры повреждения у пациентов с локализацией ОПБТК в зонах 4 и 6 по классификации I. Elias и соавт. в обеих подгруппах (с ограничением подошвенного сгибания и без него). Примечательно, что не все пациенты с локализацией в указанных зонах имели достоверно худшие результаты, поэтому в ходе анализа данных была введена классификация, подразумевающая разделение блока таранной кости на 5 зон в аксиальной проекции по данным КТ. При оценке указанных параметров обнаружилось, что ОПБТК у этих пациентов относились к переднемедиальной и переднелатеральной зонам блока таранной кости. А у пациентов с ОПБТК в заднемедиальной и заднелатеральной зонах наблюдались достоверно худшие исходы.
Заключение. Учитывая достоверную разницу клинических исходов пациентов после артроскопической туннелизации ОПБТК в зависимости от локализации, можно рекомендовать предложенную классификацию для предоперационного планирования и определения возможности полноценной хирургической обработки области ОПБТК в ходе передней артроскопии голеностопных суставов.
Библиографическая ссылка
Сорокин Е.П., Пашкова Е.А., Коновальчук Н.С., Фомичев В.А., Демьянова К.А. КЛАССИФИКАЦИЯ ЛОКАЛИЗАЦИИ ОСТЕОХОНДРАЛЬНЫХ ПОВРЕЖДЕНИЙ БЛОКА ТАРАННОЙ КОСТИ, ОСНОВАННАЯ НА ДАННЫХ КОМПЬЮТЕРНОЙ ТОМОГРАФИИ // Современные проблемы науки и образования. 2022. № 1. ;URL: https://science-education.ru/en/article/view?id=31415 (дата обращения: 22.05.2026).
DOI: https://doi.org/10.17513/spno.31415



