Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ETIOLOGICAL PATTERN OF COMMUNITY-ACQUIRED PNEUMONIA IN CHILDREN OF EARLY AGE
Пневмонии занимают ведущее место в структуре детской заболеваемости и смертности. Заболеваемость пневмониями в мире составляет 15–20 на 1000 детей первых 3 лет жизни. Детская смертность от пневмоний составляет около 1,1 млн случаев. При этом 99% летальных случаев от пневмонии у детей до 5 лет приходятся на слабо- и среднеразвитые страны мира. По данным ВОЗ, заболеваемость пневмонией у детей раннего возраста в экономически развитых странах не превышает 3–4% и составляет не более 8–9% среди всех других смертей. В государствах с низким уровнем жизни заболеваемость у детей первых 5 лет превышает 10–20%, а удельный вес в структуре причин детской смертности составляет 25% и более [1, 2].
Заболеваемость пневмонией у детей всех возрастных групп по-прежнему не уменьшается, особенно высокий уровень заболевших детей и последующая госпитализация приходятся на ранний детский и дошкольный возраст. В Российской Федерации заболеваемость пневмонией у детей в возрасте от 1 месяца до 15 лет составляет от 4 до 17 на 1000 в год. Максимальная заболеваемость наблюдалась у детей в возрасте 1–3 лет – от 465 до 1356 на 100 000 населения [2, 3]. Причинами являются: возрастные особенности становления легочной, иммунной системы, ЛОР-органов растущего организма, климатические и экологические условия проживания детей, сезонность, социальный статус семьи и бытовые условия проживания, заболевания матери и ребенка, возраст до 5 лет, мужской пол, позднее обращение за медицинской помощью, позднее поступление в стационар, гестационный возраст при рождении меньше 28 недель. Ученые выделяют не только возрастные, но и региональные колебания показателей заболеваемости внебольничной пневмонией [4, 5].
В Кыргызской Республике заболеваемость пневмонией занимает второе место в структуре младенческой и детской заболеваемости и смертности. По данным РМИЦ МЗ КР, динамика детской заболеваемости пневмониями на 100 000 населения в стране носит волнообразный характер: в 2009 г. – до 1 года – 3083,2, с 1–4 лет – 1359,8. К 2014 г. заболеваемость поднялась: до 1 года – до 3663,1, с 1–4 лет – до 1492,4, а в 2018 г. отмечается снижение данного показателя: до 1 года – 2815,8, с 1–4 лет – 992,4. Наиболее высокий показатель заболеваемости приходится на детей младенческого возраста. Мы выделяем еще ряд факторов риска, таких как: повышенная внутренняя и внешняя миграция, недостаточный уход за детьми со стороны пожилых родственников в отсутствие родителей, неудовлетворительные материально-бытовые условия (проживание в жилмассивах, отсутствие естественной аэрации жилых помещений, центрального отопления, водоснабжения и канализации, употребление различных непригодных материалов для печного отопления, сырость), скученность проживания, безработица, неинформированность родителей, низкий уровень образованности, первое посещение детского коллектива, отсутствие элементарных навыков личной гигиены. Бесконтрольная реализация антибиотиков в аптеках и самостоятельное применение родителями в домашних условиях серьезных антибиотиков, например цефалоспоринов 2–3-го поколения, с вирусного начала заболевания приводят к появлению антибиотикоустойчивых и антибиотикозависимых микроорганизмов, которые затрудняют процесс лечения и ухудшают прогноз заболевания, кроме того, повышаются экономические затраты на лечение больного. Подчеркивая актуальность проблемы, ВОЗ объявила пневмонии основной причиной детской заболеваемости и смертности и приняла «Глобальный план действий по профилактике пневмонии и борьбе с ней» [6].
Известно, что причиной высокой заболеваемости и смертности детей раннего возраста от пневмоний является влияние большого комплекса факторов риска: климатогеографических, медико-биологических, социальных, техногенных и антропогенных. Кроме того, ученые считают, что этиология пневмоний зависит от возраста ребенка, от условий инфицирования, предшествующей антибактериальной терапии, наличия сопутствующих заболеваний у ребенка, питания ребенка, состояния здоровья матери и других риск-факторов [7, 8].
Пневмония – полиэтиологическое заболевание, вызываемое множеством различных микроорганизмов и их ассоциациями, со сменой лидера каждые 5–10 лет, что и обосновывает необходимость периодического регионального и возрастного изучения этиологической структуры внебольничных пневмоний. Возбудителями пневмоний могут быть стрептококки, стафилококки, энтеробактерии, хламидии, микоплазмы, вирусы, грибы, паразиты, их ассоциации между собой. Вирусы и атипичные микроорганизмы могут являться как фоновыми, и как самостоятельными причинами развития внебольничной пневмонии [9, 10, 11].
Также лечение пневмоний проводится эмпирически, со сменой множества антибиотиков, что вызывает аллергизацию детей, развитие дисбактериоза, снижение иммунитета и реактивности. Частая смена антибиотиков также приводит к развитию суперрезистентности существующих микроорганизмов, вызывающих развитие пневмонии [12, 13]. Все эти перечисленные факторы ограничивают выбор антибиотиков и затрудняют лечение в стационарных условиях.
Цель исследования: изучить возрастную этиологическую структуру внебольничных пневмоний у детей раннего возраста для оптимизации выбора эффективной антибактериальной терапии.
Материалы и методы исследования
Нами проведено проспективное изучение бактериальной этиологии пневмоний у 134 детей первых 3 лет жизни, находившихся на стационарном лечении в городской детской клинической больнице скорой медицинской помощи г. Бишкека Кыргызской Республики в следующих отделениях: реанимации новорожденных, патологии новорожденных, неотложной соматике, торакальной хирургии, реанимации и интенсивной терапии. Бактериологические исследования проводились в бактериологических лабораториях Республиканской клинической инфекционной больницы и городского департамента санитарно-эпидемиологической службы г. Бишкека.
Материалом для бактериологического исследования были мокрота и смывы с трахеи. Забор материала производился при поступлении ребенка в стационар до назначения антибиотиков в асептических условиях в стерильные одноразовые пробирки и флаконы.
Забор мокроты производился после очистки полости рта стерильной марлевой салфеткой, пропитанной 0,9%-ным раствором NaCl, надавливанием на корень языка, после кашлевого толчка. Смывы с трахеи забирались при лаваже трахеобронхиального дерева стерильным аспирационным катетером. Интервал между взятием материала и его посевом не превышал 2 часов.
Идентификацию микроорганизмов проводили общепринятыми методами с использованием типоспецифических сывороток.
Из взятого материала одновременно с посевом готовили мазки с окраской по Граму и последующей их микроскопией с иммерсионным объективом.
Определяли обсемененность материала и спектр идентифицированных бактериологическим методом бактерий, имеющихся у ребенка. При обнаружении в 1 мл 104 и более микроорганизмов (КОЕ/мл) материал считался массивно обсемененным. Учитывали количество выросших колоний и соотношение отдельных ассоциаций. Чувствительность к антибиотикам определяли дискодиффузионным методом.
Статистический анализ проводился с помощью программ Microsoft Word 2013, Microsoft Excel 2013 и SPSS 16. Достоверность разности относительных показателей закодирована следующими кодами: * – p<0,05 (95,0%); ** – р<0,01 (99,0%); *** – р<0,001 (99,0%).
Результаты исследования и их обсуждение
Бактериологическим методом исследования были обследованы 134 ребенка с внебольничной пневмонией, забор материала у которых соответствовал требованиям. Все обследованные дети были распределены согласно классификации Н.П. Гундобина (периоды детского возраста) на 3 возрастные группы:
первая группа – новорожденные – 25 детей;
вторая группа – грудной возраст – 82 ребенка;
третья группа – ранний возраст – 27 детей.
Таблица 1
Этиологическая структура внебольничных пневмоний у детей раннего возраста в зависимости от возраста детей
|
№ |
Виды возбудителей |
0–28 дней |
29 дней – 1 год |
1 год – 3 года |
Всего |
|
1. |
Грамположительные |
22 (20,56%) |
62 (57,94%) |
23 (21,49%) |
107 (79,85%)*** |
|
1.1. |
Str. viridans |
4 (10,81%) |
23 (62,16%)** |
10 (27,02%) |
37 (34,57%) |
|
1.2. |
Str. pyogenes |
4 (14,28%) |
18 (64,28%)** |
6 (21,42%) |
28 (26,16%) |
|
1.3. |
Str. pneumoniae |
2 (18,18%) |
5 (45,45%) |
4 (36,36%) |
11 (10,28%) |
|
1.4. |
Str. группы А |
– |
3 (100%) |
– |
3 (2,80%) |
|
1.5. |
St. aureus |
8 (47,05%) |
6 (35,29%) |
3 (17,64%) |
17 (15,88%) |
|
1.6. |
St. epidermidis |
4 (36,36%) |
7 (63,63%) |
– |
11 (10,28%) |
|
2. |
Грамотрицательные |
– |
2 (100%) |
– |
2 (1,49%) |
|
2.1. |
Citrobacter diversus |
– |
2 (100%) |
– |
2 (100%) |
|
3. |
Ассоциации грамположительных, грамотрицательных и грибы рода Candida |
2 (14,28%) |
11 (78,57%)** |
1 (7,14%) |
14 (10,44%) |
|
3.1. |
Str. pneumoniae + St. aureus |
1 (100%) |
– |
– |
1 (7,14%) |
|
3.2. |
St. epidermidis + Citrobacter diversus |
1 (100%) |
– |
– |
1 (7,14%) |
|
3.3. |
Str. viridans + St. epidermidis |
– |
4 (80,0%) |
1 (20,0%) |
5 (35,71%) |
|
3.4. |
Str. viridans + гр. рода Candida |
– |
3 (100%) |
|
3 (21,42%) |
|
3.5. |
Str. группы А+ St. aureus |
– |
1 (100%) |
– |
1 (7,14%) |
|
3.6. |
St. aureus + дрож. клетки |
– |
1 (100%) |
– |
1 (7,14%) |
|
3.7. |
Str. pyogenes + E.coli |
– |
1 (100%) |
– |
1 (7,14%) |
|
3.8. |
St.epidermidis + Str. viridans + гр. рода Candida |
– |
1 (100%) |
– |
1 (7,14%) |
|
4. |
Грибы рода Candida |
– |
3 (100%) |
– |
3 (2,23%) |
|
5. |
Результат отрицательный |
1 (12,5%) |
4 (50,0%) |
3 (37,5%) |
8 (5,97%) |
|
6. |
Итого |
25 (18,65%) |
82 (61,19%) |
28 (20,89%) |
134 (100%) |
Как видно из таблицы 1, в этиологии внебольничных пневмоний лидирует грамположительная флора – 79,85% (р<0,001) за счет стрептококков – 79 (73,83%) (р<0,05), а именно Str. viridans – 34,57% и Str. pyogenes – 26,16%. Данные возбудители в большем проценте случаев были выделены у детей от 29 дней до 1 года, 62,16% и 64,28% соответственно.
А у детей старше 1 года отмечается снижение данных показателей. Классический возбудитель внебольничных пневмоний – Str. pneumoniaе – был обнаружен всего в 10,28% положительных результатов.
У новорожденных составил всего 18,18%, а во второй и третьей группах количество случаев закономерно увеличивается.
Наибольший процент выявленных возбудителей оказался во второй возрастной группе – 57,94%.
Стафилококки представлены в небольшом количестве – 26,16%, но патогенный штамм St. aureus 60,71% (р<0,05) превалирует в первой группе – 47,05%, а у детей старше 1 года его значимость снизилась, всего 17,64%. Условно-патогенный стафилококк эпидермальный был высеян в 10,28% случаев и в большем количестве обнаружился у грудных детей – 63,63%. Среди грамотрицательных возбудителей всего 2 случая, и представлены они Citrobacter diversus (koseri) во второй возрастной группе. Эти дети заболели впервые в возрасте 1 месяц 15 дней и 1 месяц 6 дней и проживают в неудовлетворительных социально-бытовых условиях, родились с отягощенным акушерским анамнезом и течением данной беременности на фоне экстра- и интрагенитальных заболеваний – у одной мамы; и у другой мамы, которая не состояла на учете по беременности, не обследована, роды вне лечебного учреждения.
На втором месте с небольшим разнообразием находятся ассоциации грамположительных, грамотрицательных микробов и грибы рода Candida – 10,44%. Грамположительные и грамотрицательные и грибковые комбинации присутствуют у грудных детей – 78,57% (р<0,01) в относительно большем количестве, чем у новорожденных и детей старше 1 года.
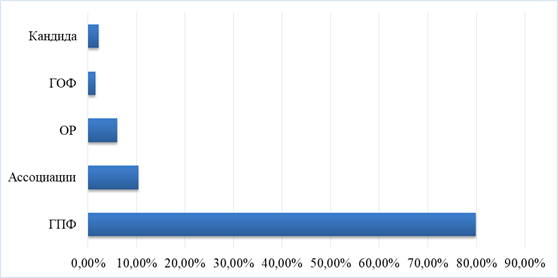
Рис. 1. Сравнительная этиологическая структура внебольничных пневмоний у детей раннего возраста. Примечание: ГПФ – грамположительная флора, ОР – отрицательный результат, ГОФ – грамотрицательная флора
Согласно результатам НСТ-спонтанного теста установлено, что у пациентов с острым легким панкреатитом в ранние сроки поступления в клинику и через 2, 3 и 4 суток отмечался прирост содержания лейкоцитов на 17,2%, 20,6%, 25,4% и 35,7% (p<0,05) соответственно. В последующие сроки содержание лейкоцитов в крови соответствовало нормальным значениям (рис. 1).
Лечение внебольничных пневмоний рекомендуется проводить по клиническому протоколу, а значит, назначаются аминопенициллины и защищенные ампициллины как стартовая терапия (рис. 2).
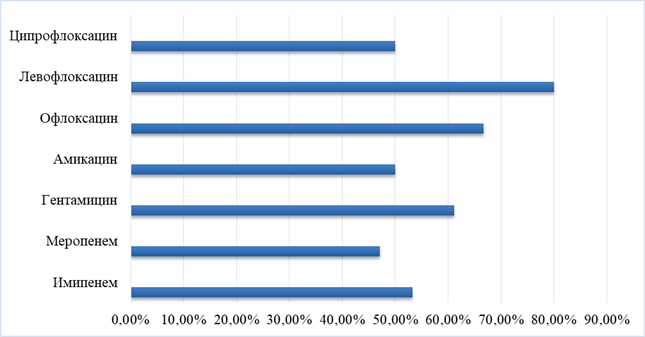
Рис. 2. Чувствительность микроорганизмов к антибиотикам
По данным анамнеза болезни обследованных детей большинство мам детей второй и третьей группы самостоятельно применяли в лечении антибиотики различных групп, особенно детям старше 1 года и вторым-третьим по счету детям в семье. Такое бесконтрольное лечение приводит к развитию резистентности микроорганизмов и осложняет выбор антибиотиков при стационарном лечении. При исследовании чувствительности этиотропных микроорганизмов к антибактериальной терапии были установлены следующие данные.
Грамположительная флора сохраняет чувствительность к карбапенемам до 60,0% (имипенему, меропенему), к фторхинолонам – до 80,0% (офлоксацину, ципрофлоксацину, левофлоксацину), к аминогликозидам – до 60,0% (гентамицину, амикацину). Грамотрицательные возбудители Citrobacter diversus и E. coli сохраняли высокую чувствительность к офлоксацину, меропенему, тобрамицину. Грибы рода Candida, к сожалению, проявляют устойчивость ко всем имеющимся противогрибковым препаратам (рис. 2).
Отмечается устойчивая резистентность грамположительных и грамотрицательных возбудителей к аминопенициллинам (ампициллину), цефалоспоринам 1–2-го поколения.
При известном анамнезе болезни ребенка и антибиотиколечении на догоспитальном этапе лечение пневмонии в стационарных условиях желательно начинать с цефалоспоринов 3–4-го поколения, аминогликозидов (амикацина), а при тяжелом и крайне тяжелом течении пневмонии – использовать препараты группы карбапенемов: имипенем, меропенем (рис. 2).
Выводы
1. По результатам исследований основным возбудителем внебольничных пневмоний у детей раннего возраста является грамположительная флора – 79,85%, представленная стрептококками и стафилококками. Среди стрептококков лидируют Str. viridans и Str. рyogenes, особенно во второй возрастной группе. Пневмококк выявлен во всех возрастных группах, но в небольшом количестве. Грамотрицательная флора представлена Citrobacter diversus (koseri) в единичном случае и E.coli в комбинации с Str. pyogenes во второй возрастной группе.
2. Чувствительность сохраняется к карбапенемам, фторхинолонам и аминогликозидам как у грамположительных, так и у грамотрицательных возбудителей. Высокая резистентность проявляется к аминопенициллинам и цефалоспоринам 1–2-го поколений.
Библиографическая ссылка
Какеева А.А., Боконбаева С.Д., Джанабилова Г.А., Насирдинов Ф.Р. ЭТИОЛОГИЧЕСКАЯ СТРУКТУРА ВНЕБОЛЬНИЧНЫХ ПНЕВМОНИЙ У ДЕТЕЙ РАННЕГО ВОЗРАСТА // Современные проблемы науки и образования. 2021. № 3. ;URL: https://science-education.ru/en/article/view?id=30897 (дата обращения: 07.05.2026).
DOI: https://doi.org/10.17513/spno.30897



