Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
A BLOCKER OF LEUKOTRIENE RECEPTORS IN THE COMPLEX TREATMENT OF EXUDATIVE OTITIS MEANS IN PATIENTS WITH ALLERGIC RHINITIS
Экссудативный средний отит (ЭСО) – негнойное заболевание среднего уха, которое проявляется накоплением в его полостях серозного или слизистого экссудата, что сопровождается формированием тугоухости кондуктивного или смешанного характера.
ЭСО в настоящее время приобретает еще большее медицинское и социальное значение, оказывающее значительное влияние на качество жизни пациентов, что делает его одним из наиболее распространенных трудноизлечимых заболеваний, с которыми сталкиваются врачи-оториноларингологи.
За последние годы заболеваемость ЭСО среди взрослых возросла в 2,5 раза. Данная патология среднего уха является многофакторным заболеванием, в патогенезе которого лежат нарушения дренажной и вентиляционной функции евстахиевой трубы [1].
Данная патология в литературе известна как «мукозный», «секреторный», «серозный» и «эффузиозный», а также туботимпанит, отосальпингит, фаринготуботимпанальное заболевание. Само название этой формы отитов указывает на усиленную секрецию слизи и его хроническое течение. Характерными признаками ЭСО являются наличие густого вязкого отделяемого – мукоида – и медленно нарастающая тугоухость. В англо-американской литературе укоренился термин glue ear – «клейкое ухо», которым обозначают экссудативный отит с вязким, липким содержимым в барабанной полости [2].
Такое разнообразие названий одного и того же заболевания объясняется обилием различных научных взглядов на его этиологию и патогенез, а также пестротой клинической картины, которая в значительной степени зависит от стадии развития заболевания [2].
ЭСО отличается малосимптомным течением, что является причиной позднего установления диагноза. Заболеванию часто предшествуют острая или хроническая патология верхних дыхательных путей, а также различные варианты строения структур полости носа и носоглотки, которые могут приводить к нарушению оттока экссудата из полостей среднего уха [3].
Длительное выключение носового дыхания влечет за собой нарушение функции слуховой трубы с последующим понижением слуха.
Даже минимальное нарушение функций слуховой трубы оказывает отрицательное влияние на давление в барабанной полости и способствует появлению выпота в среднем ухе [3].
Следовательно, лечение больных ЭСО необходимо начинать с санации верхних дыхательных путей и восстановления носового дыхания; более того, оно должно быть направлено на восстановление функции слуховой трубы.
Определенную сложность в лечении данной разновидности отита играют коморбидные с ним заболевания, такие как аллергический ринит [4, 5].
Единство верхних дыхательных путей и уха обусловливает наличие сопряженных заболеваний и единый подход к их лечению. Так, около 80% больных ЭСО страдают аллергическим ринитом, купирование которого дает положительные результаты лечения ЭСО [6, 7].
За последние десятилетия многие авторы отмечают рост заболеваемости ЭСО, причем он составляет 15–17% среди всех заболеваний уха. Всемирная организация здравоохранения прогнозирует к 2030 г. увеличение числа лиц с социально значимыми дефектами слуха на 30% [2, 6, 7].
Проблема лечения ЭСО до настоящего времени остается нерешенной. Применяемые при лечении данной патологии консервативные и хирургические методы не всегда достаточно эффективны.
Основным принципом лечения ЭСО служит устранение причинных факторов этого заболевания. Хирургическое лечение ЭСО является симптоматическим, так как при освобождении полостей среднего уха от экссудата этот метод не устраняет механизм развития данного заболевания, в том числе не влияет на состояние слуховой трубы.
Медикаментозное лечение ЭСО, в отличие от хирургического, носит патогенетический характер, так как направлен на нормализацию состояния слизистой оболочки среднего уха, в частности не корригирует такие факторы, как аллергический, метаболический и иммунологический.
Антигистаминные препараты, антибиотики, системные и топические кортикостероиды, используемые в повсеместной практике при лечении ЭСО, дают лишь временный терапевтический эффект.
Несмотря на существование множества теорий этиологии и патогенеза ЭСО, все они, как правило, связаны с состоянием слуховой трубы. Причины, ведущие к закрытию слуховой трубы, могут локализоваться в носу, в глотке или в самой трубе.
Разнообразие лекарственных средств, используемых для лечения ЭСО, свидетельствует о том, что до настоящего времени в теоретической и практической оториноларингологии еще не определены критерии выбора медикаментозного лечения данной патологии.
На сегодняшний день при лечении аллергического ринита все чаще находят свое применение антагонисты медиаторов воспалительных и аллергических реакций, а именно антагонисты лейкотриеновых рецепторов.
Лейкотриены играют важную роль в патогенезе многих заболеваний, особенно аллергических [8].
Изучение механизма действия антагонистов лейкотриеновых рецепторов в клинике и эксперименте показало, что, в отличие от ингаляционных кортикостероидов, они оказывают системное влияние на процессы аллергического воспаления, такие как триады Видаля [9].
В научной литературе имеются немногочисленные сведения о применении антагонистов лейкотриеновых рецепторов при лечении ЭСО. Они касаются малого числа наблюдений и не имеют доказательной базы.
Анатомо-физиологическое единство всех отделов респираторного тракта обусловливает тот факт, что в основе воспалительной реакции, развившейся в различных отделах дыхательной системы, лежат сходные патофизиологические процессы [10].
Существенная роль в поддержании хронического аллергического воспаления принадлежит лейкотриенам, которые в настоящее время выделены в группу наиболее важных ключевых медиаторов хронического воспаления. Лейкотриены представляют собой группу производных 5-липоксигенназного метаболизма арахидоновой кислоты [11].
Способность продуцировать высокие концентрации лейкотриенов из производных арахидоновой кислоты присуща главным образом лейкоцитам [12, 13].
Вместе со многими другими медиаторами воспаления лейкотриены способствуют инфильтрации лейкоцитов, увеличивают проницаемость стенок микроциркуляторных сосудов, влияют на повышение диапедеза адгезированных лейкоцитов, способствуют генерации очага воспаления [13, 14].
Цистеиновые лейкотриены, в частности лейкотриен С4, опосредуют свое действие через рецепторы на поверхности клеток эпителия дыхательных путей. Стимуляция лейкотриеновых рецепторов способствует возникновению не только свойственных бронхиальной астме и аллергическому риниту функциональных гистофизиологических изменений, но и морфологических изменений, свойственных аллергическому воспалению. Это делает цистеиновые лейкотриены идеальной мишенью для терапевтического воздействия при аллергических реакциях со стороны как верхних, так и нижних дыхательных путей [9, 13, 14].
Данные обстоятельства указывают на целесообразность дальнейшего изучения возможностей использования антагонистов лейкотриеновых рецепторов для лечения и профилактики рецидивов экссудативного среднего отита.
Мы поставили перед собой цель изучить клинические и лабораторные показатели, характеризующие процесс назальной и тубарной обструкции у больных ЭСО, для объективной оценки состояния слуховой трубы и выбора наиболее адекватной тактики лечения данной категории больных.
Материалы и методы исследования
В соответствии с поставленной целью были обобщены собственные клинические наблюдения, касающиеся 63 больных ЭСО в возрасте от 22 до 65 лет, основными жалобами которых были нарушение носового дыхания, заложенность ушей флюктуирующего характера.
Из настоящего исследования были исключены пациенты с различными формами острых и хронических параназальных синуситов.
Возраст 54,8% больных не превышал 50 лет. Среди пациентов имело место гендерное различие, женщины составили 53,8%, мужчины – 46,2%.
У всех больных диагностирован круглогодичный аллергический ринит.
Всем больным проведено комплексное клинико-эндоскопическое, лабораторное и аудиологическое обследование.
При передней и задней риноскопии у всех больных слизистая оболочка полости носа и носоглотки была отечна, синюшно-серого цвета, нижние носовые раковины увеличены вплоть до соприкосновения с носовой перегородкой. В общем носовом ходе определялось прозрачное серозно-слизистое отделяемое. При микроотоскопии – барабанные перепонки серые, световой рефлекс укорочен, в нижних отделах просвечивает желтоватая тень экссудата.
У 77,9% пациентов отоскопически определялся экссудат в одном ухе. У остальных нестабильно определялся экссудат с двух сторон.
При компьютерной томографии (КТ) височных костей у всех больных имело место снижение пневматизации барабанной полости. На КТ околоносовых пазух определялась преимущественная вуализация ячеек решетчатого лабиринта.
При аудиологическом скрининге выявлена кондуктивная тугоухость 1–2-й степени. Пороги по воздушному звукопроведению повышены в среднем до 20–35 дБ. Костная проводимость оставалась неизменной. Проходимость слуховых труб нарушена.
Оценка нарушения слуха проводилась по Международной классификации тугоухости, утвержденной ВОЗ (1997).
Для оценки функционального состояния звукопроводящей системы среднего уха всем больным проводилась тимпанометрия. В большинстве случаев (91,4%) имела место уплощенная тимпанограмма типа «В» со смещением в сторону отрицательного давления, что свидетельствовало о дисфункции слуховой трубы и наличии жидкости в барабанной полости. У остальных выявлена тимпанограмма типа «С», что указывало на дисфункцию слуховой трубы.
Объективная оценка динамики носового дыхания проводилась с помощью серийного отечественного риноманометра – прессотахоспирограф ПТС-14П-01.
Нормативные значения суммарного потока вдыхаемого воздуха по данным обследования 30 здоровых людей составили 700 мл/с, суммарного сопротивления – 0,14 Па/см2/сек, что соответствовало показателям риноманометрии по данным Европейского ринологического общества ERS 1992 г.
О динамике аллергического воспаления у больных ЭСО судили по концентрации лейкотриена С4 в сыворотке крови, которую определяли ИФА методом в биологических жидкостях, кат. № 406410, версия Д 406410-09/17-07.
Согласно плану исследования, больные были разделены на две группы: I группа – группа сравнения (n=30) – получала базисную консервативную терапию (местно транстубарно топические кортикостероиды 7–10 процедур, десенсибилизирующие и противовоспалительные средства); во II основной группе (n=33) дополнительно к базисной терапии назначался антагонист лейкотриеновых рецепторов (монтелукаст) в дозе 5 мг перорально ежедневно 1 раз в сутки на ночь.
На сегодняшний день в научной литературе отсутствуют сведения о количественных показателях концентрации лейкотриенов в сыворотке крови как в норме, так и при патологии. В связи с этим нами использовались данные среднего значения концентрации лейкотриена С4, полученные при обследовании 30 практически здоровых людей – добровольцев, без признаков аллергии, нарушения носового дыхания и слуха.
В ходе исследования использовались методы системного анализа и описательной статистики для основной и контрольной групп пациентов в программе статистического анализа данных Microsoft Office Excel при уровне надежности 95%, для оценки различий исследуемых групп использовался непараметрический критерий Манна–Уитни для уровня значимости p=0,05.
Результаты исследования и их обсуждение
У больных основной группы использование антагониста лейкотриеновых рецепторов способствовало уменьшению отека слизистой оболочки полости носа и носоглотки, что существенно отразилось на состоянии не только носового дыхания, но и слуха, о чем свидетельствуют показатели аудиометрии, тимпанометрии и риноманометрии.
Проведенные клинико-лабораторные исследования показали, что при лечении больных ЭСО основной группы с использованием монтелукаста в течение первых 2 недель наблюдалось стабильное уменьшение отека слизистой оболочки полости носа и носоглотки с увеличением их просвета, о чем свидетельствовали увеличение суммарного общего потока (СОП) вдыхаемого воздуха на 16% и снижение суммарного сопротивления (СС) на 16,7% (p<0,05). Концентрация лейкотриена С4 снизилась на 11,3% от первоначального значения.
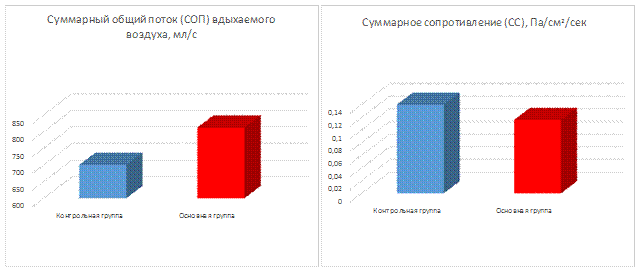
Рис. 1. Сравнительные характеристики основной и контрольной групп по исследуемым показателям
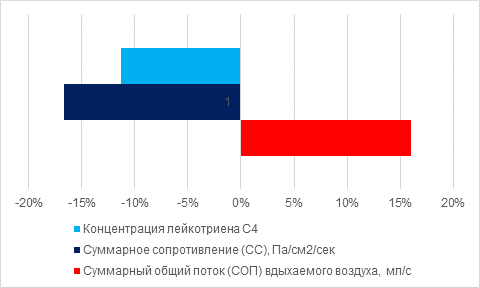
Рис. 2. Изменения исследуемых показателей основной группы
При микроотоскопии экссудат в барабанной полости определялся по нижнему краю барабанной перепонки. На аудиограмме констатировано восстановление воздушной проводимости. В последующие две недели уровень экссудата при отоскопии не определялся. Контрольная тимпанометрия показала тимпанограмму тип «А», дыхание носом в пределах нормы, что позволило отказаться от топических кортикостероидов. Длительность курсового лечения монтелукастом составляла в среднем 3–6 месяцев. В процессе динамического наблюдения в течение 6 месяцев рецидива накопления экссудата в барабанной полости и снижения слуха не наблюдалось.
В контрольной группе по завершении двухнедельного курса лечения опорожнения полостей среднего уха от экссудата не произошло, в связи с чем половине из этих больных произведено шунтирование барабанной полости по стандартной методике. Выделилось около 0,5–0,7 мл экссудата. Продолжено лечение путем трансмеатального введения муколитиков и кортикостероидов. При восстановлении проходимости слуховой трубы в комплекс лечебных мероприятий включен монтелукаст по 5 мг 1 раз в сутки ежедневно. После выпадения шунта на четвертой неделе после операции перфорация барабанной перепонки самопроизвольно закрылась.
Через 3 месяца динамического наблюдения после операции рецидива экссудации в барабанной полости не наблюдалось. На аудиограмме отмечалось сокращение костно-воздушного интервала до 10 дБ.
Заключение
Таким образом, установлено, что использование блокатора лейкотриеновых рецепторов у пациентов с ЭСО, страдающих аллергическим ринитом, не только стабильно устраняет отек слизистой оболочки верхних дыхательных путей, в результате чего восстанавливаются носовое дыхание, дренажная и вентиляционная функция слуховой трубы, но и возвращает слух, что практически исключает необходимость шунтирования барабанной полости у данного контингента больных.
Библиографическая ссылка
Машкова Т.А., Мальцев А.Б., Алькилани Л.А., Антакова Л.Н. БЛОКАТОР ЛЕЙКОТРИЕНОВЫХ РЕЦЕПТОРОВ В КОМПЛЕКСНОМ ЛЕЧЕНИИ ЭКССУДАТИВНОГО СРЕДНЕГО ОТИТА У БОЛЬНЫХ АЛЛЕРГИЧЕСКИМ РИНИТОМ // Современные проблемы науки и образования. 2021. № 3. ;URL: https://science-education.ru/en/article/view?id=30814 (дата обращения: 07.05.2026).
DOI: https://doi.org/10.17513/spno.30814



