Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
ISOLATED SEVERE TRAUMATIC BRAIN INJURY: CLINICAL COURSE AND OUTCOMES (RETROSPECTIVE ANALYSIS)
В неотложной нейрохирургии черепно-мозговая травма (ЧМТ) по частоте превалирует над другими заболеваниями и повреждениями центральной и периферической нервной системы. Она составляет около 40–50% от всех видов травм [1, 2]. Каждый год в мире ЧМТ становится причиной госпитализации или летального исхода более чем 10 млн человек. При этом большинство пострадавших – лица активного трудоспособного возраста 20–50 лет [2, 3].
Наиболее сложная группа пациентов – пострадавшие с изолированной ТЧМТ [4]. Из общего числа случаев ЧМТ в России доля пострадавших с изолированной ТЧМТ относительно невелика и составляет около 3,5–7% [1, 5, 6]. При этом изолированная ТЧМТ является одним из наиболее серьезных видов повреждений с точки зрения как летальности, так и долгосрочных последствий для выживших. Инвалидизация и смертность лиц трудоспособного возраста, перенесших изолированную ТЧМТ, остаются крайне высокими [2, 7]. Летальность при данном виде повреждений достигает от 60% до 85% [8–10].
Уточнение механизмов возникновения и патофизиологии ТЧМТ является важной задачей для специалистов клинической медицины [7]. В раннем посттравматическом периоде инициируется сложный каскад патофизиологических реакций, которые способствуют развитию вторичных внутричерепных осложнений в виде отека и дислокации головного мозга. А вторичные воспалительные легочные осложнения приводят к усугублению вторичных ишемических расстройств головного мозга и, как следствие, утяжеляют отек, внутричерепную гипертензию и дислокацию. Возникает порочный круг вторичного посттравматического отека головного мозга [11, 12]. Достижение снижения числа летальных исходов и инвалидизации у пострадавших с ТЧМТ возможно только благодаря своевременной ранней и точной диагностике первичных повреждений мозга, адекватной диагностике и лечению отека головного мозга [4, 11].
Цель исследования – оценка особенностей клинического течения изолированной тяжелой черепно-мозговой травмы и летальности пострадавших при оказании специализированной медицинской помощи на раннем госпитальном этапе.
Материалы и методы исследования
Проведен ретроспективный анализ историй болезни 93 пострадавших с ТЧМТ, оперированных в нейрохирургическом отделении БУЗОО «ГКБ № 1 им. Кабанова А.Н.» в 2016 г. Из исследования исключены пострадавшие с сочетанной ЧМТ, наличием подострых и хронических внутричерепных гематом, а также лица старше 75 лет.
Выполнен сравнительный анализ результатов ретроспективного исследования пострадавших с изолированной ТЧМТ и данных литературы.
Среди пострадавших с изолированной ТЧМТ доля оперированных по поводу ВЧГ составила 35,5%, из них мужчин – 28 (84,8%), женщин – 5 (15,2%). Средний возраст потерпевших 48,2±13,3 года. Все пострадавшие доставлены в стационар бригадами скорой помощи, из них: с улицы – 18 (54,5%), из дома – 9 (27,3%), с рабочего места – 2 (6,1%), из других лечебно-профилактических учреждений – 4 (12,1%). Основные причины получения травмы: противоправная (27,3%) и падение с высоты собственного роста (27,3%). На долю дорожно-транспортных происшествий и падения с большой высоты пришлось 15,1%. В 30,3% случаев обстоятельства травмы неизвестны. От момента травмы до госпитализации минимальный промежуток времени составил 21 мин, максимальный – 14 ч. Все пострадавшие с изолированной ТЧМТ поступили в реанимационный зал, их состояние расценивалось как тяжелое. В условиях реанимационного зала им осуществлялись неотложные реанимационные мероприятия, полное обследование, консультации узких специалистов и предоперационная подготовка (табл. 1).
Таблица 1
Основные причины получения изолированной ТЧМТ
|
Причины |
Количество пострадавших, n |
Доля больных, % |
|
Противоправная |
9 |
27,3 |
|
Падение с высоты роста |
9 |
27,3 |
|
Кататравма |
3 |
9,1 |
|
Дорожно-транспортное происшествие |
2 |
6 |
|
Обстоятельства травмы неизвестны |
10 |
30,3 |
|
Всего: |
33 |
100 |
Всем потерпевшим в динамике проводили полный неврологический осмотр. Оценивали уровень сознания по ШКГ, функции черепных нервов (зрачковые реакции, лицевую асимметрию, глазодвигательные нарушения в виде расходящегося косоглазия, разностояния глазных яблок, пареза взора), двигательные расстройства (гомо- и гетеролатеральные парезы и параличи). У бригады скорой помощи уточняли о наличии в анамнезе судорожного приступа. На основании полученных клинических данных определяли наличие и прогрессирование дислокационного синдрома [4, 13, 14].
У основной массы пострадавших с изолированной ТЧМТ (63,6%) уровень сознания при поступления соответствовал коме. Угнетение уровня сознания до сопора определялось у 18,2%. Умеренное и глубокое оглушение диагностировали у 18,2% (табл. 2).
Таблица 2
Уровень сознания по шкале комы Глазго у пострадавших с изолированной ТЧМТ при поступлении
|
Уровень сознания по шкале комы Глазго |
Количество пострадавших, n |
Доля больных, % |
|
Умеренное оглушение (13–14 баллов) |
3 |
9,1 |
|
Глубокое оглушение (11–12 баллов) |
3 |
9,1 |
|
Сопор (9–10 баллов) |
6 |
18,2 |
|
Кома 1 (6–8 баллов) |
15 |
45,4 |
|
Кома 2 (4–5 балла) |
6 |
18,2 |
|
Всего: |
33 |
100 |
При поступлении в стационар всем пострадавшим в кратчайшие сроки (38,4±12,7 мин) выполнена мультиспиральная компьютерная томография (МСКТ) головы. По данным МСКТ головы оценивали наличие и объем внутричерепных гематом и очагов ушиба – размозжения вещества головного мозга, величину аксиальной и поперечной дислокации, перелом костей свода и основания черепа.
По результатам МСКТ головы наличие только оболочечной гематомы определили у большинства пострадавших (55,6%). У остальных (44,4%) диагностированы различные виды повреждения вещества головного мозга. Средний объем внутричерепных гематом составил 109,4±31,8 см3. Величина смещения срединных структур варьировала в пределах 10,9±4,6 мм. У 12 пострадавших (36,4%) был диагностирован перелом костей свода и основания черепа (табл. 3).
Таблица 3
Виды повреждения структур головного мозга у пострадавших с изолированной ТЧМТ
|
Виды повреждения мозга |
Количество пострадавших, n |
Доля больных, % |
|
Эпидуральная гематома |
5 |
15,7 |
|
Субдуральная гематома |
13 |
39,9 |
|
Субдуральная гематома + контузионные очаги вещества головного мозга |
8 |
24,7 |
|
Субдуральная гематома + внутримозговая гематома |
3 |
9,6 |
|
Субдуральная гематома + внутримозговая гематома + контузионные очаги вещества головного мозга |
2 |
6,6 |
|
Эпидуральная гематома + субдуральная гематома + внутримозговая гематома + контузионные очаги вещества головного мозга |
1 |
3,5 |
|
Всего: |
33 |
100 |
Все пациенты были оперированы в срочном порядке, в пределах 140,2±38,4 мин. Объем оперативного вмешательства: декомпрессивная трепанация черепа (10х10 см) с субтемпоральной декомпрессией и пластикой твердой мозговой оболочки. Среднее время операции – 78,3±22,4 мин.
Выполнена оценка исходов в послеоперационном периоде у пострадавших с изолированной ТЧМТ. Длительность пребывания пострадавших в отделении реанимации составила 12,1±7,7 койко-дня. Проведен анализ летальности, рассмотрены основные причины и сроки смертельных исходов (учитывая заключение судебно-медицинской экспертизы).
Данные собраны в базу данных Microsoft Office Excel 2013. Дескриптивный анализ включал расчет средних значений M, стандартных отклонений m и пропорций. Связь факторов определялась с использованием коэффициента ранговой корреляции Спирмена. Силу причинно-следственной связи оценивали с помощью коэффициента корреляции rs, где rs≤0,25 – слабая, 0,25<rs<0,75 – умеренная, rs≥0,75 – сильная связь. Все расчеты были проведены с использованием лицензионного программного пакета для статистического анализа Statistica 6.1.
Результаты исследования и их обсуждение
Наиболее частыми причинами получения изолированной ТЧМТ являются противоправная травма (избиение) и падение с высоты собственного роста. У пострадавших, получивших травму в результате падения с высоты роста, определяли субдуральные гематомы (10,7%) и субдуральные гематомы с наличием контузионных очагов (14,3%). В результате противоправной травмы имели место субдуральные гематомы (14,3%), субдуральные гематомы с наличием контузионных очагов (7,1%), множественные повреждения мозга (7,1%). У пациентов при ДТП, а также при падении с большой высоты отмечались множественные повреждения вещества головного мозга (7,1%) и эпидуральные гематомы без повреждения вещества мозга (10,7%).
Выписаны на долечивание 13 пострадавших (39,4%), летальный исход зафиксирован у 20 (60,6%). В первые сутки умер 1 пациент (3,0%), с 1-х по 3-е сутки – 5 (15,2%), в срок от 3 до 6 суток – 3 (9,1%), в срок от 6 до 10 суток – 6 (18,1%), а в срок свыше 10 суток умерли 5 пациентов (15,2%) (график 1).
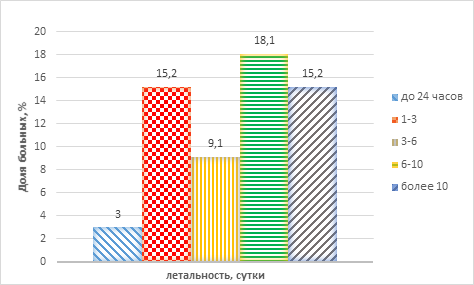
График 1. Смертельные исходы у пострадавших с изолированной тяжелой черепно-мозговой травмой в зависимости от времени (n=33)
По результатам судебно-медицинских исследований причины смертельных исходов следующие: отек и дислокация головного мозга – у 8 пострадавших (40%); сочетание отека, дислокации головного мозга и пневмонии – у 9 (45%); отека, дислокации головного мозга и наличия гнойно-септического внутричерепного осложнения – у 1 (5%); отека, дислокации головного мозга и наличия гнойно-септических осложнений (внутри- и внечерепных) – у 1 (5%); пневмония как непосредственная причина смерти – у 1 пациента (5%) (табл. 4).
Полученные данные согласуются с материалами В.В. Крылова с соавт. (2019), Е.Б. Васильевой с соавт. (2019), где указывается, что летальный исход среди пострадавших с изолированной ТЧМТ достигает 60–80% [5, 6, 15].
Таблица 4
Причины летального исхода у пострадавших с изолированной ТЧМТ
|
Причина летального исхода |
Количество пострадавших, n |
Доля больных, % |
|
Отек и дислокация головного мозга |
8 |
40 |
|
Отек и дислокация головного мозга + внутричерепное гнойно-септическое осложнение |
1 |
5 |
|
Отек и дислокация головного мозга + внутричерепное гнойно-септическое осложнение + пневмония |
1 |
5 |
|
Отек и дислокация головного мозга + пневмония |
9 |
45 |
|
Пневмония |
1 |
5 |
|
Всего: |
20 |
100 |
А.С. Машарипов (2018), В.В. Крылов с соавт. (2019), Е.Б. Васильева с соавт. (2019) в своих работах пишут, что в течение первой недели после ТЧМТ в танатогенезе основное место занимают легочные осложнения, реже встречаются мозговые инфекционные осложнения, ДВС-синдром и дислокационные синдромы [5, 7, 8].
Достоверное влияние на исход лечения пострадавших с изолированной ТЧМТ оказали следующие факторы: при неврологическом обследовании – угнетение уровня сознания 9 баллов и ниже (по ШКГ) перед операцией, нарушение фотореакций, глазодвигательные расстройства (расходящееся косоглазие), снижение мышечного тонуса конечностей; по данным МСКТ – объем очага повреждения мозга более 80 см3, смещение срединных структур в поперечном направлении более 6 мм (р<0,05).
Ретроспективный анализ показал прямую зависимость между возрастом пострадавших и исходом лечения в раннем остром посттравматическом периоде (p<0,05). Чем старше был пациент, тем выше риск летального исхода. Наименьшая летальность выявлена у лиц моложе 25 лет (33,3%). В возрасте от 25 до 44 лет летальный исход составил 54,5%, у пострадавших возрастной категории 45–60 лет – 66,7%. Летальность среди пострадавших пожилого возраста (старше 60 лет) составила 71,4%, а у пациентов старше 70 лет – 100% (график 2).
Возраст пострадавших, по данным А.Э. Талыпова с соавт. (2012), П.Г. Шнякиной с соавт, (2018), Е.Б. Васильевой с соавт. (2019), является убедительным безусловным негативным прогностическим фактором, повышающим риск развития неблагоприятных исходов, что особенно заметно у лиц старше 60 лет [8, 16, 17].
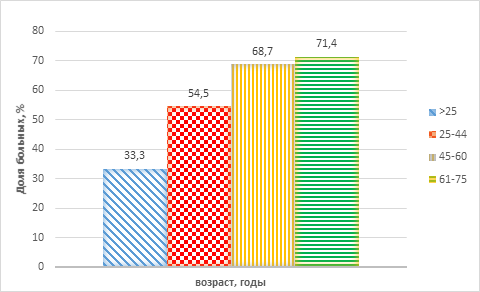
График 2. Летальные исходы у пострадавших с изолированной ТЧМТ в зависимости от возраста (n=33)
Высокое значение при определении возможного негативного исхода пострадавшего имеет нарушение уровня сознания. Известно, что, чем глубже угнетено сознание пациента с ТЧМТ при поступлении, тем больше вероятность развития неблагоприятного исхода [18–20].
У пострадавших с изолированной ТЧМТ при уровне бодрствования от 11 до 12 баллов по ШКГ, что соответствует глубокому оглушению, летальность составила 33,3%. При угнетении сознания до уровня «сопор» (9–10 баллов по ШКГ) количество летальных исходов достигало 50%. Если по ШКГ уровень сознания определялся в 6–8 баллов, то доля смертельных исходов соответствовала 73,3%. При выраженном угнетении сознания по ШКГ (4–5 баллов), что характерно для глубокой комы, количество летальных исходов крайне высоко – 83,3% (график 3).
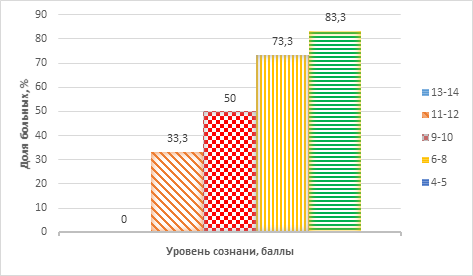
График 3. Зависимость летального исхода у пострадавших с изолированной ТЧМТ от уровня сознания (по ШКГ) до операции (n=33)
Обращает на себя внимание зависимость летальных исходов от наличия глазодвигательных расстройств (расходящееся косоглазие, разностояние глазных яблок, парез взора). Так, при отсутствии глазодвигательных расстройств летальность составила 50%, а при их наличии возрастала до 71,4%. При этом определили, что у пострадавших с двухсторонним мидриазом летальность достигла 100%. У пациентов с нормальным мышечным тонусом доля летальных исходов составила 44,4%, с повышенным – 50%, при наличии диффузной общей гипотонии количество неблагоприятных исходов достигает 75%. Наличие патологических рефлексов наблюдалось лишь в 30,3% случаев летального исхода.
Определение при помощи методов визуализации внутричерепного очага повреждения поперечного смещения срединных структур, а также признаков компрессии и дислокации головного мозга имеет высокую прогностическую ценность для определения возможного риска развития неблагоприятного исхода у пострадавших непосредственно перед операцией и после оперативного вмешательства [21–23].
При анализе данных было установлено, что количество летальных исходов у пострадавших с объемом гематом 50 см3 ровнялось нулю. 50% неблагоприятных исходов соответствовало объему гематом от 50 до 90 см3. Самая высокая летальность (70%) имела место у пострадавших при наличии гематом объемом свыше 90 см3.
При сопоставлении показателей летальности с величиной смещения срединных структур по данным МСКТ головного мозга получены следующие данные. Наличие небольшой поперечной дислокации (от 0 до 5 мм) имело место в 25% случаев. При смещении срединных структур головного мозга в диапазоне от 6 до 10 мм доля летальных исходов составила 76,9%. При смещении срединных структур в поперечном направлении в пределах от 11 до 15 мм и от 16 до 20 мм имелось одинаковое число летальных случаев – 66,7%. Все пострадавшие с критической латеральной дислокацией свыше 20 мм погибли (график 4).
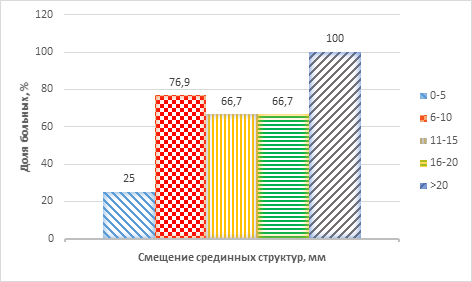
График 4. Смертельные исходы у пострадавших с изолированной тяжелой черепно-мозговой травмой и различной величиной латеральной дислокации (n=33)
Исходя из анализа данных, полученных путем статистической обработки методом Спирмана, особо важными факторами риска для развития неблагоприятного исхода у пациентов с изолированной ТЧМТ можно считать: возраст (R=0,641, p<0,05), угнетение уровня сознания (R=0,709, p<0,05), наличие двухстороннего мидриаза (R=0,684, p<0,05) или анизокории (R=0,510, p<0,05), изменения мышечного тонуса (R=0,841, p<0,05), наличие патологических рефлексов (R=0,742, p<0,05).
Заключение
Ретроспективный анализ историй болезни показал весомое значение в структуре ТЧМТ именно изолированной тяжелой черепно-мозговой травмы, ее доля составляет 35,5%. Наиболее часто встречающиеся причины получения травмы у пострадавших с изолированной ТЧМТ: падение с высоты собственного роста и противоправная (насильственная) травма. При вышеупомянутых причинах травмы превалируют множественные повреждения вещества головного мозга.
Основные факторы риска развития летального исхода оказались следующие. При оценке неврологического статуса: угнетение уровня сознания по ШКГ 9 баллов и ниже, наличие при поступлении двухстороннего мидриаза, общая мышечная гипотония и присутствие патологических рефлексов. По данным методов визуализации: объем очага повреждения мозга более 80 см3 и латеральная дислокация более 6 мм.
При судебно-медицинском вскрытии определено, что доля послеоперационной летальности у пострадавших с изолированной ТЧМТ в раннем периоде (до 6 суток) составила 27,3%. Непосредственной причиной смерти послужили отек, вклинение головного мозга. В позднем послеоперационном периоде (более 6 суток) умерли 33,3% потерпевших, причины смерти – отек, вклинение головного мозга и пневмония.
Данные, полученные в результате ретроспективного анализа, можно использовать при оказании неотложной помощи и оценке прогнозов у пострадавших с изолированной ТЧМТ.
Библиографическая ссылка
Кошман И.П., Калиничев А.Г. ИЗОЛИРОВАННАЯ ТЯЖЕЛАЯ ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА: КЛИНИЧЕСКОЕ ТЕЧЕНИЕ И ИСХОДЫ (РЕТРОСПЕКТИВНЫЙ АНАЛИЗ) // Современные проблемы науки и образования. 2021. № 1. ;URL: https://science-education.ru/en/article/view?id=30518 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.30518



