Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
CLINICAL CASE OF USING MODERN BIODEGRADABLE IMPLANTS IN STABILIZATION OF THE SCAPHOID-LUNATE JOINT
В соответствии с общепризнанной номенклатурой карпальная нестабильность заключается в состоянии, которое возникло после травмы или заболевания, проявляющееся нарушением взаимоотношений между костями запястья и изменением кинематики их движений [1, 2]. В статье описан случай одного из подвидов карпальной нестабильности, а именно ладьевидно-полулунной нестабильности (в соответствии с классификациями Talesnik J., 1985 и Lichtman D.M., 1988).
В отечественной литературе довольно редки упоминания этой патологии, хотя ведется широкое обсуждение проблематики в рамках тех или иных съездов специалистов, занимающихся кистевой хирургией. Несмотря на несогласованность отдельных терминов, характеризующих патологию этой анатомической локализации («ЛП нестабильность»; ротационный подвывих ладьевидной кости, «ЛП диссоциация»), нестабильность предполагает жалобы пациента на локальную боль кистевого сустава, возникающую при обычной нагрузке или в крайних положениях сгибания и разгибания лучезапястного сустава.
Предрасполагающими факторами могут стать гипермобильность суставов и локальная слабость межзапястных связок. На этом фоне, происходит травматизация кисти, чаще всего при комбинировании разгибания и приведении лучезапястного и супинации среднезапястного сустава.
Помимо, пациентов, отмечающих одномоментную однократную травму, можно выделить группу пациентов с систематически повторяющимися травматическими элементами (профессиональные монотонные нагрузки, спорт). Более редкими являются случаи повреждения ладьевидно-полулунной связки в связи со вторичными изменениями мягкотканых компонентов кисти при системных заболеваниях.
Скромное освящение вопроса в отечественной литературе связано с проблемой диагностики данного состояния. Большая доля пациентов не обращается за медицинской помощью в острый период травмы, считая тяжесть состояния не существенной. Тем же пациентам, которые все-таки обратилась за медицинской помощью, зачастую устанавливается более поверхностный диагноз «ушиба» или «растяжения» и проводится консервативное лечение с минимальной эффективностью. Классические рентгенологические симптомы остаются незамеченными не только травматологами, но и опытными рентгенологами, а МРТ исследование наиболее достоверно указывающее на повреждение связочного аппарата выполняется далеко не у каждого. Таким образом, с точки зрения доказательной медицины не существует достоверных и объективных данных для диагностирования заболевания.
На сегодняшний день предложено несколько способов хирургического лечения с целью восстановления карпальной стабильности: многочисленные варианты артроскопических и открытых вариантов капсулодезов и тенодезов, пластик ладьевидно-полулунного сочленения при помощи костных и комбинированных костно-связочных, ауто- и аллотрансплантатов, артродезирование сустава [1]. Единого мнения на этот счет ещё нет.
В представленном случае диагностирован отрыв тыльной порции ладьевидно-полулунной связки от ладьевидной кости с сохранением структуры связки. Авторы этой статьи остановили свой выбор на пластике ладьевидно-полулунной связки с реинсерцией связки при помощи якорного фиксатора. Дополнительно стабилизация ладьевидно-полулунного сочленения достигается трансартикулярным проведением биодеградируемого пина. Последний устанавливается с целью временного исключения патологической микроподвижности между костями [3]. Прекращение микроподвижности между ладьевидной и полулунной костями даёт возможность сформироваться полноценному приращению тыльной порции ладьевидно-полулунной связки. Разрушение конструкции не влияет на дальнейшие характеристики взаимодействия костей проксимального ряда запястья.
Описание клинического случая
В ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России обратилась пациентка С., 37 лет, с жалобами на боль, снижение силы хвата и ограничение движений в лучезапястном суставе.
Из анамнеза выяснено, что травму кисти получила при падении во время катания на сноуборде на вытянутую руку, фиксированную к плоскости опоры. Экстренная помощь была оказана по месту получения повреждения. На основании рентгенологического исследования были исключены костные повреждения, диагностирован ушиб области правого лучезапястного сустава (далее – ЛЗС). Было рекомендована иммобилизация кисти, анальгетические препараты, наблюдение травматолога. Несмотря на проводимое лечение прогрессировал болевой синдром и появилось ограничение активных движений в правом ЛЗС, снижение силы хвата кисти. На консультацию она обратилась через 2 месяца после получения травмы. При осмотре кисти было установлено, что кожные покровы телесного цвета, без признаков воспаления. Объем пассивных и активных движений ограничен при приближении к крайним положениям болевым синдромом. Диапазон движений оценивали по системе измерения, предложенного в 1956 г. В.О. Марксом. Разгибание и сгибание лучезапястного сустава составили 75°-0°-75°, приведение и отведение 30°- 0°- 40°, супинация и пронация 45°- 0°-110°, соответственно [4].
Был выявлен положительный тест Watson (смещение ладьевидной кости). Он заключался у пациентки в том, что во время исследования при надавливании врачом большим пальцем на ладьевидную бугристость ладьевидной кости (дистальный полюс), проксимальный полюс кости смещался по направлению к тыльному краю ладьевидной ямки, подвывихивался и наталкивался на указательный палец врача. Был слышен щелчок, который сопровождался болью.
Также был выявлен отрицательный тест Reagan (трехгранно-полулунного баллотирования), заключающийся у пациентки в том, что при попытке сдвига трехгранной и полулунной костей относительно друг друга, при фиксации их между пальцами первого и второго пальцев каждой из кистей врача, боль и дискомфорт установлены не были.
Был выявлен положительный тест ладьевидно-полулунного баллотирования, проводимый аналогично тесту Reagan, только между ладьевидной и полулунной костями [5]. Пациентка отмечала болезненность при выполнении теста. Функциональные субъективные ограничения верхней конечности оценивались при помощи DASH теста. Результат до оперативного вмешательства при первичном осмотре составил 52 балла (таблица).
Результат клинического осмотра свидетельствовал о повреждении ладьевидно-полулунной связки с исходом в динамическую карпальную нестабильность правого лучезапястного сустава. Таким образом, несостоятельность связочного аппарата приводила к существенному нарушению взаимоотношения между костями только лишь в определенных положениях, при выполнении специфических движениях. Для подтверждения диагноза пациентке выполнялись прицельная рентгенография и МРТ правого лучезапястного сустава [6].
По результату прицельной рентгенограммы правого запястья (рис. 1) достоверных характерных признаков патологических изменений костей правого запястья выявлено не было [1].
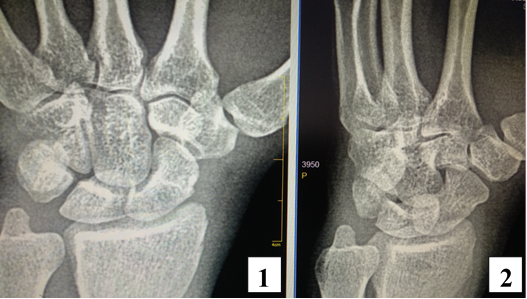
Рис. 1. Рентгенография правой кисти: 1 – прямая проекция; 2 – косая (3\4) проекция. Прослеживаются на всем протяжении кости запястья, их взаимоположение удовлетворительное, признаков переломов, или дефектов костной ткани не выявлено
Результат МРТ правого лучезапястного сустава (рис. 2), подтвердил клиническое предположение о повреждении ладьевидно-полулунной связки, который заключался в нарушении целостности структуры связки. Также были выявлены признаки асептического некроза ладьевидной кости в стадии отека костной ткани.
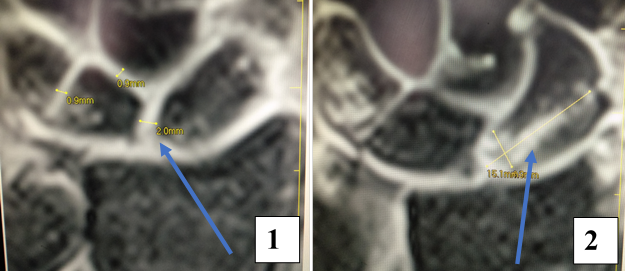 Рис. 2. МРТ-исследование правого лучезапястного сустава. Получены протон взвешенные изображения с подавлением сигнала от жировой ткани (PD FAT SAT) в аксиальной, сагиттальной и фронтальной плоскостях, Т1 взвешенные изображения во фронтальной плоскости. На полученных сканах определяется: 1 – увеличение ладьевидно-полулунного сустава вдвое по сравнению с соседними; 2 – вдоль оси ладьевидной кости отмечается скопление жидкости, что можно расценить, как продольный перелом ладьевидной кости, либо отек костной ткани
Рис. 2. МРТ-исследование правого лучезапястного сустава. Получены протон взвешенные изображения с подавлением сигнала от жировой ткани (PD FAT SAT) в аксиальной, сагиттальной и фронтальной плоскостях, Т1 взвешенные изображения во фронтальной плоскости. На полученных сканах определяется: 1 – увеличение ладьевидно-полулунного сустава вдвое по сравнению с соседними; 2 – вдоль оси ладьевидной кости отмечается скопление жидкости, что можно расценить, как продольный перелом ладьевидной кости, либо отек костной ткани
Учитывая данные клинического осмотра и лучевых методов исследования, пациентке было рекомендовано оперативное лечение: реинсерция поврежденной ладьевидно-полулунной связки и фиксация ладьевидно-полулунного сустава при помощи биодеградируемого пина 1,5. Для фиксации связки был выбран биодеградируемый якорный фиксатор.
Описание техники оперативного лечения. Операция проводилась под региональным обескровливанием при помощи пневматического жгута. В положении пациентки на спине рука располагалась на приставном столике. Выполнялся тыльный продольный доступ в проекции лучезапястного сустава. Остро и тупо препарировались мягкие ткани с визуализацией сухожилий разгибателей пальцев кисти. Удерживатель сухожилий разгибателей рассекался в третьем компартменте, после чего сухожилия разгибателей пальцев кисти разводились в разные стороны. Капсула сустава рассекалась Т-образно. В полости лучезапястного сустава визуализировалось избыточное содержание синовиальной жидкости, разрастание синовиальной оболочки сустава, отрыв ладьевидно-полулунной связки (рис. 3). При ревизии трехгранного комплекса патологических изменений выявлено не было. Осуществлялось проведение биодеградируемого пина 1,5 мм через ладьевидно-полулунное сочленение по оси полулунной кости для сопоставления костей проксимального ряда запястья. Контроль положения ладьевидной и полулунной костей был исследован при помощи электронно-оптического преобразователя (далее ЭОП). В область дефекта ладьевидно –полулунной связки в проксимальный полюс ладьевидной кости устанавливался биодеградируемый якорный фиксатор с последующим восстановлением целостности поврежденной тыльной порции ладьевидно-полулунной связки (рис. 4). Восстановление осуществлялось за счет формирования дубликатуры культи связки и её трансоссальной фиксации к полулунной кости. В дальнейшем осуществлялась пластика капсулы лучезапястного сустава. Восстанавливалось положение сухожилий разгибателей пальцев правой кисти, осуществлялась пластика удерживателя сухожилий.
На фотографии (рис. 4) во время операции видна восстановленная ладьевидно-полулунная связка. Послойно накладывались швы на рану, асептическая повязка, гипсовая иммобилизация лучезапястного сустава.
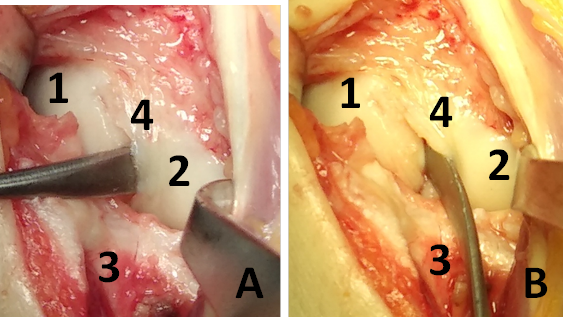
Рис. 3. Фотография операционной раны. А, B: 1 – ладьевидная кость, 2 – полулунная кость, 3 – лучевая кость, 4 – полулунно-ладьевидная связка.
Между ладьевидной и полулунной костями в дефект установлен элеватор
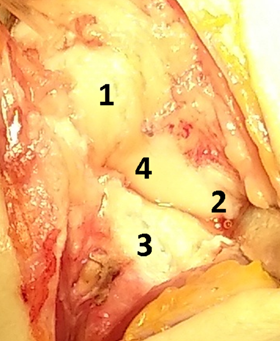
Рис. 4. Реинсерция ладьевидно-полулунной связки: 1 – ладьевидная кость, 2 – полулунная кость, 3 – лучевая кость, 4 – полулунно-ладьевидная связка
После операции лучезапястный сустав фиксировался иммобилизационной повязкой сроком на 4 недели. По окончанию срока иммобилизации пациентке была рекомендована постепенная разработка лучезапястного сустава, исключающая осевые нагрузки. Через 6 недель с момента операции пациентке было выполнено МРТ исследование для осуществления контроля положения восстановленной связки (рис. 5).
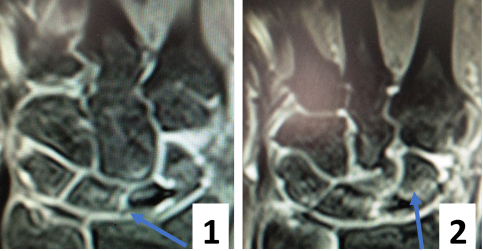
Рис. 5. МРТ исследование правого лучезапястного сустава. На МРТ сканах во фронтальной плоскости: 1) отмечается восстановление пространства между ладьевидной и полулунной костями, отчетливо видна связка; верифицируется биодеградируемый пин и якорный фиксатор в ладьевидной кости; 2) отмечается синовит лучезапястного сустава и отсутствие отека костной ткани ладьевидной кости
На контрольном осмотре через 9 недель с момента операции пациентка отмечала уверенность хвата в правой кисти, отсутствие боли в правом лучезапястном суставе, улучшение показателей по шкале DASH до уровня 22,5 (таблица). Через 12 месяцев с момента операции пациентка продемонстрировала ходьбу на руках.

Рис. 6. Фотография пациентки через 12 недель с момента оперативного вмешательства
Результаты клинического исследования
|
Критерий |
До оперативного вмешательства |
После оперативного вмешательства (9 недель) |
|
Тест Watson |
+ |
- |
|
Тест Reagan |
- |
- |
|
Тест баллотирования |
+ |
- |
|
ВАШ |
4 |
0 |
|
DASH |
52 |
22,5 |
Выводы
В настоящее время биотехнологии активно интегрируется во многие области медицины., Травматология, ортопедия и хирургия кисти, в частности не стали исключением. В последние 5-10 лет были предложены и широко обсуждаются преимущества и недостатки целого спектра биоразлагаемых имплантатов. Использование современных биодеградируемых материалов позволяет выполнить прецизионную технику хирургической помощи. Так, нами был продемонстрирован случай использования биодеградиремого пина в качестве более надёжной ортопедической опции при стабилизации кистевого сустава, прицельно, при решении вопроса карпальной нестабильности. В отличии от имеющихся недостатков спицевого остеосинтеза, нами не были установлены признаки разрушения или любые виды миграции конструкции. Преимуществом способа стало отсутствие необходимости повторных манипуляций и операций по извлечению фиксирующего устройства. Прочностные характеристики пина позволили позиционировать смежные поверхности в правильном положении и исключить на время любые виды микроподвижности в суставе, что создало полноценные условия для формирования адаптированного к нагрузкам рубца купсульно-связочного аппарата.
Также, хотелось бы сделать акцент на том, что в общей травматолого-ортопедической практике возник дефицит рутинного исследования. Он заключается в недостаточности выполнения рентгеновских снимков при внутрисуставных повреждениях лучезапястного сустава. Для более детального исследования лучезапястного сустава необходимы результаты МРТ. МРТ исследование позволяет более точно и достоверно установить наличие и локализацию мягкотканых повреждений сустава, косвенно определить источник сохраняющегося на фоне консервативного лечения болевого синдрома. Объективизация проблемы позволяет с большей степенью уверенности подходить к решению задачи.
Библиографическая ссылка
Александров Т.И., Прохоренко В.М., Симонова Е.Н. КЛИНИЧЕСКИЙ СЛУЧАЙ ИСПОЛЬЗОВАНИЯ СОВРЕМЕННОГО БИОДЕГРАДИРУЕМОГО ИМПЛАНТАТА ДЛЯ СТАБИЛИЗАЦИИ ЛАДЬЕВИДНО-ПОЛУЛУННОГО СУСТАВА // Современные проблемы науки и образования. 2020. № 6. ;URL: https://science-education.ru/en/article/view?id=30421 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.30421



