Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
PHARMACOECONOMIC ANALYSIS OF THERAPY OF COMPLICATED DIABETES MELLITUS IN A HOSPITAL
Сахарный диабет – это одна из приоритетных проблем современного здравоохранения [1]. В последние годы и десятилетия заболеваемость сахарным диабетом возрастает. Так, по сравнению с 1980 г. уровень заболеваемости диабетом почти удвоился, и частота выявления этого заболевания продолжает расти. По прогнозам Международной федерации диабета, к 2025 г. количество людей, страдающих этим заболеванием, может увеличиться вдвое. Прогноз на 2040 г. составляет 600 млн больных и более [1-3]. Предполагается, что основное количество среди них будут составлять люди с сахарным диабетом 2-го типа.
Безусловно, такое распространение сахарного диабета чревато не только снижением качества жизни населения, которое неизбежно страдает, особенно при тяжелом течении заболевания, но и повышением смертности, что связано с развитием осложнений заболевания [4]. Осложнениями являются нейрoпатия и ангиoпатия сосудов конечностей (в том числе развитие диабетической стопы), ангиопатия сосудов головного мозга, ретинопатии, поражения сосудов сердца, почек и т.д. [5, 6]. Базовые компоненты лечения диабета – это соответствующая диета и прием гипогликемических препаратов с различными точками приложения, позволяющих снизить уровень сахара в крови и минимизировать риск и степень развития осложнений заболевания [7-9]. Однако пациенты обычно коморбидны и вынуждены принимать также целый ряд препаратов из различных фармакотерапевтических групп. Все это ведет к значительным экoномическим затратам [10]. Поэтому актуальным на сегодняшний день является проведение фармакоэкономических исследований, посвященных этой проблеме: как на уровне страны, региона, так и на уровне конкретного учреждения здравоохранения.
Цель работы – исследование экономических затрат на лекарственные препараты при лечении пациентов с осложненным течением сахарного диабета 2-го типа на стационарном этапе.
Материал и методы исследования. Проведен ретроспективный анализ 46 медицинских карт стационарных больных с сахарным диабетом 2-го типа, поступивших на лечение в терапевтическое отделение многопрофильного стационара в 2019 г. Все пациенты имели поздние осложнения заболевания. Средний возраст пациентов составил 59,9+1,5 года, от 38 до 81 года. Из них 59% женщин, 41% мужчин. Во всех случаях имела место плановая госпитализация. Средняя длительность госпитализации составила 9+2 суток.
Была проанализирована структура осложнений, рассчитана стоимость как общего курса терапии, так и терапии конкретных осложнений болезни. Так как клиническая эффективность используемых в период госпитализации инсулинов была равной, то экономический анализ производился методом минимизации затрат. При проведении анализа методом минимизации затрат показатель разницы затрат рассчитывался как разность затрат при применении различных методов [11, 12]:
СМА = DC1 – DC2 или СМА = (DC1 + IC1) – (DC2 + IC2), где СМА – показатель разницы затрат, DC1 – прямые затраты при применении 1-го метода, IC1 – косвенные затраты при применении 1-го метода, DC2 и IC2 – прямые и косвенные затраты при применении 2-го методов. Надо отметить, что в нашем исследовании учитывались только прямые медицинские затраты на лекарственные препараты. Обеспечение больных помпами на данном этапе не предусматривалось, терапию при помощи инсулиновых помп получали только те пациенты, которым эти помпы были установлены ранее, за счет региональных программ.
Количественная обработка материала проведена при помощи математического комплекса методик, находящихся в программном обеспечении электронных таблиц Excel.
Результаты исследования и их обсуждение. В результате исследования выявлено, что все пациенты, госпитализированные в стационар по поводу сахарного диабета 2-го типа с поздними осложнениями, были коморбидными. Комoрбидность не зависела от пола пациента. Самым частым осложнением заболевания стал синдром диабетической стопы, зарегистрированный более чем у 90% пациентов (табл. 1). При этом у 14,3% больных (6 человек) отмечался дефект 1-й степени при классификации по Вагнеру: у них имел место язвенный дефект без признаков инфицирования. У остальных 36 человек имел место дефект 2-й степени, который характеризовался язвенным поражением с признаками инфицирования, без поражения костных структур. Дефектов 3–5-й степени, характеризующихся развитием глубоких инфекционных и некротических поражений, зарегистрировано не было.
Таблица 1
Структура поздних осложнений и сопутствующих заболеваний пациентов с сахарным диабетом 2-го типа, госпитализированных в отделение терапии
|
Характер осложнения/заболевания |
Абсолютное число |
Количество в процентах |
|
Диабетические микроангиопатии |
||
|
Диабетическая ретинопатия |
24 |
52,1% |
|
Диабетическая нефропатия |
28 |
60,8% |
|
Диабетические макроангиопатии |
||
|
Ишемическая болезнь сердца |
38 |
82,6% |
|
Цереброваскулярные заболевания |
35 |
76% |
|
Заболевания артерий нижних конечностей |
8 |
17,4% |
|
Прочие |
||
|
Хроническая сердечная недостаточность |
19 |
41,3% |
|
Артериальная гипертония |
25 |
54% |
|
Синдром диабетической стопы |
42 |
91,3% |
|
Заболевания желудочно-кишечного тракта (стеатогепатоз, хронический холецистит, хронический гастродуоденит, язвенная болезнь, хронический панкреатит) |
29 |
63% |
Лекарственной терапии требовало как основное заболевание (сахарный диабет), так и его осложнения и сопутствующие заболевания.
Инсулины применялись в лечении у всех пациентов. В половине случаев это была комбинация инсулина аспарта и инсулина гларгина или детемира. 13% пациентов получали инсулин аспарт при помощи инсулиновой помпы. Комбинацию инсулина растворимого и инсулина-изофана получали 20% пациентов, инсулин гларгин в монотерапии – 1,8%, остальные пациенты получали комбинации инсулина-изофана с инсулином аспартом или инсулином лизпро.
Всего на терапию инсулинами во время госпитализации данных пациентов было потрачено 70 723 руб., средняя стоимость лечения инсулинами одного пациента составила 1537 руб. Стоимость терапии варьировала в зависимости от суточной дозы препаратов. Стоимость терапии инсулином аспартом с использованием помпы составила в среднем 679 руб. Для терапии инсулином гларгином она составила 682 руб. При использовании комбинации инсулина аспарта и инсулина гларгина средняя стоимость составила 1649 руб., инсулина аспарта и детемира – 1720 руб., инсулина растворимого и изофана – 1070 руб., инсулина-изофана и инсулина лизпро – 1202 руб. Поскольку у всех пациентов в результате госпитализации были достигнуты компенсация заболевания и снижение уровня гликемии, гипогликемический эффект данных препаратов был рассмотрен в условиях госпитализации как равноэффективный. Поэтому фармакоэкономический анализ стоимости гипогликемических препаратов проводился методом минимизации затрат, при этом рассчитывался показатель разницы затрат. Наиболее экономически выгодной явилась монотерапия инсулином аспартом с использованием инсулиновой помпы.
Показатель разницы затрат составил при сравнении со схемой «инсулин аспарт + гларгин» – 970, со схемой «инсулин аспарт + детемир» – 1041, со схемой «инсулин растворимый + инсулин-изофан» – 391. Наиболее дорогостоящей для стационара явилась комбинированная терапия инсулином аспартом и детемиром (при замене на инсулин гларгин показатель разницы затрат составил 71). Однако выявленные данные нельзя экстраполировать на лечение вне стационара. Поскольку схема «инсулин аспарт + гларгин/детемир» позволяет добиться большей компенсации заболевания, чем классическое применение растворимого инсулина в комбинации с инсулином-изофаном, для адекватных выводов в рамках популяции необходимы проведение анализа «затраты – эффективность», «затраты – полезность», анализа влияния на бюджет, изучение качества жизни пациентов. Современные фармакологические исследования подтверждают, что более затратные в рамках стационара технологии инсулинотерапии могут иметь определенные фармакоэкономические преимущества при длительных популяционных исследованиях [10, 13, 14].
Что касается пероральных сахароснижающих препаратов, то в 86,9% случаев (у 40 человек) был использован метформин. Ингибиторы дипептидилпептидазы-4 (саксаглиптин, вилдаглиптин) получали 5 (10,8%) пациентов, производные сульфонилмочевины – 12 человек (26%), ингибиторы найтрийзависимого переносчика глюкозы (эмпаглифлозин, дапаглифлозин) – 7 пациентов (15,2%). Всего на пероральные гипогликемические средства у данных пациентов было затрачено 17 978 руб., в среднем по 390,8 руб. на пациента. Средняя стоимость терапии метформином составила 217 руб., производными сульфонилмочевины –133 руб., ингибиторами дипептидилпептидазы-4 – 703,6 руб., ингибиторами найтрийзависимого переносчика глюкозы – 645 руб. Несмотря на относительно невысокую стоимость, производные сульфонилмочевины не могут быть рекомендованы как препараты выбора у пациентов с сахарным диабетом, поскольку имеют наименее благоприятный профиль безопасности, кроме того, эти препараты являются менее эффективными и могут способствовать повышению вероятности перевода на инсулин при отдаленном прогнозе [2, 7].
Более чем в 70% случаев в лечении пациентов были использованы препараты тиоктовой кислоты, витамины. Поскольку значительная часть пациентов страдала сердечно-сосудистыми заболеваниями, в лечении активно использовались препараты, влияющие на сердечно-сосудистую систему: бета-адреноблокаторы, ингибиторы АПФ, сартаны, диуретики, блокаторы медленных кальциевых каналов, антиагреганты, антикоагулянты, статины. У 2 пациентов в качестве гипохолестеринемической терапии были использованы фибраты.
Из препаратов, назначаемых по поводу патологии желудочно-кишечного тракта, преобладали гепатопротекторы (адеметионин) и ингибиторы протонной помпы (омепразол, пантопразол), ферменты.
Поскольку все пациенты с осложненным сахарным диабетом вынуждены принимать лекарственную терапию в течение длительного периода времени (гипогликемические препараты – постоянно, остальные – по мере возникновения осложнений и утяжеления хронических заболеваний), почти все пациенты получали гастро- и/или гепатопротекторы.
Так как у значительной части пациентов имели место цереброваскулярные поражения, то назначались ноотропы и сосудистые препараты. При инфицированных трофических язвах у пациентов с синдромом диабетической стопы назначались антибактериальные препараты (более чем в половине случаев это были цефалоспорины III поколения, реже использовались защищенные пенициллины и фторхинолоны). В 90% случаев антибактериальные препараты назначались парентерально. Из фторхинолонов наиболее часто использовался левофлоксацин, реже – моксифлоксацин. Значительные затраты приходились именно на эту группу препаратов (табл. 2).
Таблица 2
Анализ затрат на терапию осложнений у пациентов с сахарным диабетом
|
Группа препаратов |
Затраты на всех пациентов |
Средние затраты на 1 пациента |
|
Препараты, влияющие на сердечно-сосудистую систему |
47 775 руб. |
1038 руб. |
|
Антибактериальные препараты |
71 857 руб. |
1562 руб. |
|
Витамины, в том числе препараты тиоктовой кислоты |
40 676 руб. |
884 руб. |
|
Препараты, влияющие на функции желудочно-кишечного тракта |
83 179 руб. |
1808 руб. |
|
Лекарственные препараты, использующиеся для лечения нервной системы |
66 950 руб. |
1455 руб. |
|
ИТОГО |
401 613 руб. |
8730 руб. |
Таким образом, видно, что наибольшие затраты при терапии осложнений приходились на препараты, влияющие на желудочно-кишечный тракт, на препараты, влияющие на нервную систему, а также на антибактериальные препараты, применяемые для лечения инфицированных трофических язв. И если поражения желудочно-кишечного тракта у пациентов бывает сложно избежать, то развитие инфицированной трофической язвы у пациентов с диабетической стопой минимизировать вполне возможно. Для этого необходимо обучать пациентов не только самоконтролю уровня сахара, но и подбору удобной обуви, уходу за ногами, возможен подбор ортопедической обуви.
По данным нашего исследования, получилось, что стоимость терапии осложнений и сопутствующих заболеваний при диабете превышает стоимость непосредственно гипогликемической терапии (рисунок). Поэтому очень актуальным становится вопрос вторичной профилактики, позволяющей избежать осложнений такого коварного заболевания, как сахарный диабет, минимизировать последствия как для самого пациента, так и для общества.
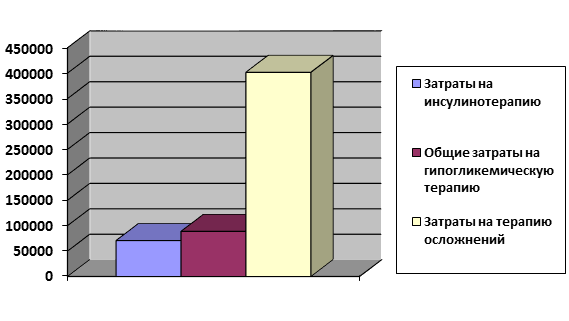
Затраты на гипогликемическую терапию основного заболевания и терапию осложнений у госпитализированных больных осложненным сахарным диабетом 2-го типа
Выводы. Выявлено, что лечение хронических осложнений сахарного диабета в условиях стационара является более затратным, чем гипогликемическая терапия, несмотря на относительно высокую стоимость инсулинов. Самые большие затраты приходятся на пациентов, страдающих синдромом диабетической стопы, заболеваниями желудочно-кишечного тракта и цереброваскулярными заболеваниями. Предупреждение развития осложнений будет способствовать не только повышению качества жизни пациентов, но и снижению экономических затрат.
Библиографическая ссылка
Руина О.В., Борисов В.И., Строганов А.Б., Мельниченко О.В., Пятунин К.В., Папушина Н.О. ФАРМАКОЭКОНОМИЧЕСКИЙ АНАЛИЗ ТЕРАПИИ ОСЛОЖНЕННОГО САХАРНОГО ДИАБЕТА 2 ТИПА В СТАЦИОНАРЕ // Современные проблемы науки и образования. 2020. № 6. ;URL: https://science-education.ru/en/article/view?id=30219 (дата обращения: 18.05.2026).
DOI: https://doi.org/10.17513/spno.30219



