Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
COMPLICATIONS OF EXTRACTION OF THE STABLE FEMORAL COMPONENT DURING REVISION ARTHROPLASTY OF THE HIP JOINT
В XXI в. Всемирной организацией здравоохранения тотальное эндопротезирование (ТЭП) было признано операцией века, позволяющей в кратчайшие сроки избавить пациента от болевого синдрома и восстановить функцию пораженного сустава[1]. Согласно данным национальных регистров, количество ТЭП тазобедренного сустава постоянно растет и составляет порядка 1 млн артропластик в год [2].
Однако, несмотря на столь впечатляющие результаты, в настоящее время отмеченанеуклоннаятенденцияувеличения количества осложнений и выполняемых по этому поводу ревизионных вмешательств. Согласно данным современной литературы, количество ревизионных вмешательств составляет не менее 10–15%от общего числа артропластик в мире [3]. В проведенномKurtz и соавторами (2007) исследовании было показано, что к 2030 г.число ревизий на тазобедренном суставе возрастет на 137% и составит около100 тыс. операций [4]. Такой лавинообразный рост, по мнению исследователей, вероятно, связан не только с увеличившимся количеством выполняемых ТЭП, но и с числом молодых пациентов, нуждающихся в артропластике [5].
Одним из наиболее распространенных осложнений эндопротезирования тазобедренного сустава является асептическая нестабильность компонентов. Причем расшатывание чашки эндопротеза встречается в 3 раза чаще, чем ножки эндопротеза [6]. Согласно данным литературы, основной причиной развития осложнения является развитие перипротезного остеолизиса, возникающего в результате активации системы RANK/RANKL/OPG провоспалительными цитокинами, вырабатывающимися на частицы износа пары трения «головка – вкладыш»[7].
Лечение асептической нестабильности вертлужного компонента заключается в замене расшатанной чашки эндопротеза и пары трения «головка – вкладыш» [8]. В отношении же стабильного правильно ориентированного феморального компонента единого мнения не существует. Учитывая встречаемость нестандартных конусов шейки ножки, отсутствие головок эндопротеза под них, сложности в адекватной визуализации и выполнении манипуляций на вертлужной впадине, часть авторов рекомендуют стабильную ножку эндопротеза удалять.
Цель исследования: проанализировать интраоперационные осложнения ревизионного эндопротезирования тазобедренного сустава, возникающие в результате экстракции стабильного правильно ориентированного феморального компонента.
Материалы и методы исследования
Ретроспективно нами были проанализированы результаты ревизии тазобедренного сустава42 пациентов с изолированной асептической нестабильностью вертлужного компонента, которым в ходе операции выполнялась экстракция стабильного правильно ориентированного феморального компонента. Сроки исследования: с 1 января 2014 г. по 31 декабря 2018 г. Соотношение мужчин и женщин 1:2 или 16:26. Средний возраст пациентов – 61,5±10,1года. Сопутствующая патология регистрировалась у всех 42 пациентов (100%). Распределение по пораженным системам представлено на рисунке 1.
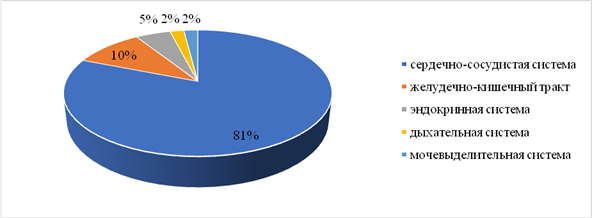
Рис. 1. Распределение пациентов по сопутствующей патологии
Критерии включения в исследование: 1) изолированная нестабильность ацетабулярного компонента; 2) стабильный правильно ориентированный феморальный компонент с нестандартным конусом шейки; 3) неинфекционный генез заболевания. Критерии исключения: 1) инфекционный генез заболевания; 2) тотальная нестабильность компонентов эндопротеза; 3) стандартный типоразмер конуса феморального компонента. Диагноз изолированной асептической нестабильности вертлужного компонента устанавливался в 2 этапа: 1-й этап (предоперационный) – были проанализированы данные клинического обследования (болевой синдром, нарушение функции тазобедренного сустава, положительный тест Stienfield, отсутствие местных признаков гнойного воспаления), рентгенологического (критерии Н.В. Загороднего, 2011) и лабораторного исследований (отрицательный С-реактивный белок, СОЭ и содержание лейкоцитов в пределах диапазона нормы, отсутствие сдвига лейкоцитарной формулы влево); 2-й этап (интраоперационный) – выполнялись визуальная оценка пораженного тазобедренного сустава (отсутствие гнойного расплавления тканей и гнойного отделяемого, патологических грануляций, свищевых ходов, мутной синовиальной жидкости) и гистологическое исследование (классификация Крена и Моравитца). Подтверждение наличия нестандартного конуса шейки бедренного компонента выполнялось интраоперационно в связи с невозможностью верификации на предоперационном этапе по данным рентгенологического исследования.
Оперативное вмешательство всем пациентам осуществлялось под тотальной внутривенной анестезией с применением миорелаксантов в условиях ИВЛ воздушно-кислородной смесью. Хирургический доступ – переднебоковой. Удаление компонентов эндопротеза выполнялось при помощи специальных инструментов и набора ревизионных долот. Тактика выбора устанавливаемых имплантатов зависела от типа костного дефекта и состояния перипротезных тканей.Распределение пациентов по костным дефектам вертлужной впадины и установленным ацетабулярным компонентам представлено в таблице 1.
Таблица 1
Распределение пациентов по типам костных дефектов вертлужной впадины и имплантированным ацетабулярным компонентам
|
Типдефекта |
Типчашкиэндопротеза (type of cup) |
|||||||||||
|
Pinnacle Gription (De Puy) |
Bicon (Smith& Nephew) |
Muller ring (Zimmer) |
Burch-Schneider cage (Zimmer) |
PolarCup (Smith& Nephew) |
R3 (Smith& Nephew) |
|||||||
|
Абс. |
Отн.% |
Абс. |
Отн.% |
Абс. |
Отн.% |
Абс. |
Отн.% |
Абс. |
Отн.% |
Абс. |
Отн.% |
|
|
1-й тип |
2 |
5 |
1 |
2 |
1 |
2 |
0 |
0 |
0 |
0 |
0 |
0 |
|
2А тип |
5 |
12 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
1 |
2 |
|
2В тип |
1 |
2 |
5 |
12 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
2С тип |
0 |
0 |
4 |
10 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
3А тип |
0 |
0 |
0 |
0 |
0 |
0 |
7 |
17 |
0 |
0 |
0 |
0 |
|
3В тип |
0 |
0 |
0 |
0 |
0 |
0 |
15 |
36 |
0 |
0 |
0 |
0 |
|
Итого |
8 |
19 |
10 |
24 |
1 |
2 |
22 |
53 |
0 |
0 |
1 |
2 |
Анализ интраоперационных осложнений при экстракции стабильного правильно ориентированного феморального компонента при наличии нестандартного конуса шейки осуществлялся по данным протоколов операции, данных пред- и послеоперационных рентгенограмм. Дефекты бедренной кости распределяли по классификации W.G. Paprosky (1984): 1-йтип– минимальная потеря губчатой кости в области метаэпифизабедренной кости; дефициткостной ткани отсутствует; опорная функция метаэпифизабедренной костисохранена; 2-йтип – значительная потеря губчатой кости в области метаэпифизабедренной кости; имеется дефицит костной ткани метаэпифиза, опорныесвойства метаэпифиза бедренной кости снижены; 3А тип– значительный дефицит губчатой и кортикальной кости вобласти метаэпифиза бедренной кости с потерей опорной функции;дефицит губчатой икортикальной кости диафиза бедра, без вовлечения малого вертела и ссохранением интактной кости в области истмуса на протяжении более 4 см.Опорная функция проксимальной части диафиза бедра снижена; 3В тип– поражение метаэпифиза бедренной кости, как в типе 3А, нодефицит губчатой и кортикальной кости диафиза бедра более выражен свозможным вовлечением в процесс малого вертела и с сохранениеминтактной кости в области истмуса на протяжении менее 4 см;опорнаяфункция проксимальной части диафиза бедра серьезно снижена; 4-йтип – разрушение губчатой и кортикальной кости на большомпротяжениидиафизабедра; интактная кость можетсохраняться в области дистального метаэпифиза бедра; опорная функциядиафиза бедра потеряна [9].Для распределения перипротезных переломов бедренной кости применяли Ванкуверскую классификацию (Duncan и Masri, 1995): Ag – перелом большого вертела; Al – перелом малого вертела; B1 – перелом на уровне ножки(ножка стабильна, костьхорошего качества); В2 – перелом на уровне ножки(ножка нестабильна, костьхорошего качества); В3 – перелом на уровне ножки(ножка нестабильна, костьплохого качества); С – перелом бедренной кости ниже уровня феморального компонента [10]. Обработка полученных результатов выполнялась при помощи программы STATISTICA (версия 13.3). Представление данных:Me (LQ – UQ), где Me – медиана, (LQ – UQ) – интерквартильный разброс в связи с малочисленностью выборки и отсутствием нормального распределения данных. Исследование проводилось на основании подписания информированного согласия и разрешения локального этического комитета ФГБОУ ВО Саратовский ГМУ им. В.И. Разумовского Минздрава России.
Результаты исследования и их обсуждение
При анализе протоколов операций и данных рентгенологического исследования были определены основные интраоперационные осложнения ревизионного эндопротезирования тазобедренного сустава, возникающие при экстракции стабильного правильно ориентированного феморального компонента в случае наличия нестандартного типоразмера конуса шейки: дефекты бедренной кости и перипротезные переломы бедренной кости.
Дефекты бедренной кости
Несмотря на наличие ревизионных долот и специального инструментария, удаление хорошо фиксированного феморального компонента при ревизии тазобедренного сустава всегда сопряжено со значительной кровопотерей и возникающими в результате экстракции дефектами бедренной кости.
Интраоперационная кровопотеря составила 1500 (800; 1500) мл,продолжительность ревизионного вмешательства – 130 (115; 145) минут. Дефекты бедренной кости (классификация W.G. Paprosky, 1984) по данным рентгенограмм были определены у всех 42 пациентов (100%). Распределение по типу костного дефекта бедренной кости представлено в таблице 2. Замещение костных дефектов при помощи аллотрансплантатов (β-TCP– бета-трикальцийфосфат) выполнено у 7 больных с 3А, 3В и 4-м типом дефекта(17%).
Подбор имплантируемого феморального компонента осуществлялся в зависимости от типа костного дефекта и опорности костных структур (рис. 2, табл. 2).
Таблица 2
Распределение пациентов по типам дефектов бедренной кости и имплантированным феморальным компонентам
|
Типдефекта |
Типножкиэндопротеза (type of stem) |
|||||||
|
SL-Plus (Smith&Nephew) |
SLR (Smith&Nephew) |
Corail Revision Stem (DePuy Synthes) |
Wagner SL Revision (Zimmer Biomet) |
|||||
|
Абс. |
Отн.% |
Абс. |
Отн.% |
Абс. |
Отн.% |
Абс. |
Отн.% |
|
|
1-й тип |
4 |
10 |
1 |
2 |
0 |
0 |
0 |
0 |
|
2 тип |
11 |
26 |
4 |
10 |
2 |
5 |
1 |
2 |
|
3А тип |
3 |
7 |
0 |
0 |
1 |
2 |
4 |
10 |
|
3В тип |
0 |
0 |
4 |
10 |
1 |
2 |
0 |
0 |
|
4 тип |
0 |
0 |
1 |
2 |
0 |
0 |
5 |
12 |
|
Итого |
17 |
41 |
10 |
24 |
4 |
10 |
10 |
24 |
Костные дефекты 1-го типа были отмечены у 5 пациентов (12%), 2-го типа – у 18 пациентов (43%), 3А типа – у 8 пациентов (19%), 3В типа – у 5 пациентов (12%), 4-го типа – у 6 пациентов (14%). Стоит отметить, что при наличии дефектов проксимального отдела бедренной кости (типы 1 и 2) преобладала имплантация самофиксирующихся ножек типа Цваймюллер (SL-Plus). В случае же возникновения диафизарных дефектов предпочитали имплантацию ножек дистальной фиксации (Corail Revision Stem, Wagner SL Revision).
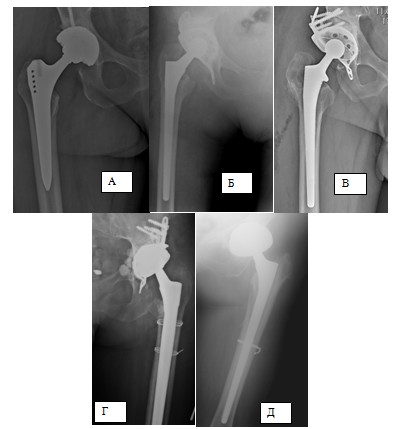
Рис. 2. Дефекты бедренной кости по данным послеоперационных рентгенограмм
Примечание: А – тип 1; Б – тип 2; В – тип 3А; Г – тип 3В, Д – тип 4.
Перипротезные переломы
Одним из интраоперационных осложнений, возникающих при ревизии тазобедренного сустава во время экстракции стабильной ножки эндопротеза, является возникновение перипротезного перелома бедренной кости.
Согласно анализу полученных данных, перипротезный перелом бедренной кости был отмечен у 4 пациентов (9,5%). По Ванкуверской классификации (Duncan и Masri, 1995) распределение было следующим: Al– перелом малого вертела – 2 пациента (4,25%), B3–перелом на уровне ножки(ножка нестабильна, костьплохого качества) – 2 пациента (4,25%) (рис. 3).
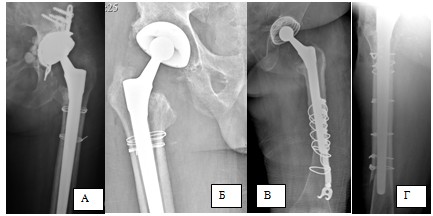
Рис. 3. Перипротезные переломы бедренной кости
Примечание:А – Al тип; Б – Al тип; В – тип 3А; Г – B3тип, Д – B3тип.
Продолжительность ревизионного вмешательства составила 147,5 (127,5; 155) минут,объем интраоперационной кровопотери –1800 (1300; 2150) мл.Во всех случаях при имплантации были использованы ножки дистальной фиксации Wagner SL Revision (Zimmer Biomet), укрепленные в 3 случаях серкляжом (7,14%), в 1 случае (2,36%) – пластиной Accord (Smith&Nephew). Замещение костных дефектов остеокондуктивным аллотрансплантатом (бета-трикальцийфосфат) выполнено у 3 больных (7,14%).
Изолированная асептическая нестабильность вертлужного компонента в настоящее время прочно занимает лидирующую позицию среди отдаленных осложнений эндопротезирования тазобедренного сустава [6]. Основным способом лечения является хирургический, заключающийся в замене расшатанной чашки и пары трения «головка – вкладыш» [8]. Однако в связи с встречаемостью нестандартных конусов шейки (евроразмер 12/14 мм) и отсутствием головок эндопротеза под них ортопеды сталкиваются с необходимостью экстракции стабильных правильно ориентированных феморальных компонентов.
Основным интраоперационным осложнением экстракции стабильной ножки эндопротеза при асептической нестабильности вертлужного компонента является возникновение дефектов бедренной кости, которые снижают стабильность конструкции, значительно удлиняют период реабилитации пациентов и ухудшают результаты хирургического лечения по данным современной литературы [11].К сожалению, в современной литературе встречаются единичные сообщения на данную тематику. Среди них можно отметить исследование Fukui и соавт. (2011), выполненное на 35 пациентах, где было показано, что удаление стабильного феморального компонента характеризуется значительной потерей костного массива проксимального отдела бедренной кости и интраоперационной кровопотерей [12]. Однако стоит отметить, что по полученным нами данным у половины пациентов (45%) регистрировались не только вертельные (тип 1 и 2), но и диафизарные дефекты (тип 3А, 3В, 4), требующие имплантации бедренных компонентов дистальной фиксации и выполнения пластики аллотрансплантатами. Объем интраоперационной кровопотери составлял 1500 мл, что соответствует 2-му классу кровопотери по классификации Американской коллегии хирургов и требует инфузионной коррекции.
Менее распространенным осложнением экстракции стабильного феморального компонента является возникновение перипротезного перелома бедренной кости, частота встречаемости которого по различным данным колеблется от 4% до 60%[13]. При этом частота несращений данных переломов, приводящая к глубокой инвалидизации пациентов, достигает 11% [14]. В нашем исследовании перипротезный перелом при экстракции стабильного феморального компонента был отмечен у 4 пациентов, что составляет 10% от общего числа вмешательств. При этом в 50% (2 пациента) регистрировались переломы B3типа, характеризующиеся низкими фиксационными параметрами (ножка нестабильна, костьплохого качества) и высоким процентом несращений и развития нестабильности с потерей опорности конечности.
Заключение
Удаление стабильного правильно ориентированного феморального компонента при асептической нестабильности вертлужного компонента характеризуется возникновением значительных вертельных (1-й, 2-й тип – 23 пациента, 55%) и диафизарных (3-й, 4-й тип – 19 пациентов, 45%) дефектов бедренной кости, а в 10% случаев (4 пациента) – и перипротезных переломов, требующих дополнительного выполнения остеосинтеза серкляжом или пластиной Accord.
Конфликт интересов: не заявлен.
Библиографическая ссылка
Островский В.В., Зверева К.П., Марков Д.А., Сертакова А.В., Решетников А.Н. ИНТРАОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ ЭКСТРАКЦИИ СТАБИЛЬНОГО ФЕМОРАЛЬНОГО КОМПОНЕНТА ПРИ РЕВИЗИОННОМ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА // Современные проблемы науки и образования. 2020. № 5. ;URL: https://science-education.ru/en/article/view?id=30156 (дата обращения: 10.06.2026).
DOI: https://doi.org/10.17513/spno.30156



