Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
A CASE OF LEFT ATRIAL MYXOMA DETECTION IN A PATIENT WITH A PERMANENT FORM OF ATRIAL FIBRILLATION
Опухоли сердца являются трудными для ранней диагностики из-за особенностей метаболизма и кровотока миокарда. Клиническая картина опухолей сердца разнообразна: бессимптомное течение в раннем периоде, разные неспецифические жалобы (одышка, утомляемость, сердцебиение) и отсутствие патогномоничных симптомов [1-3]. Прижизненная диагностика сложна, несмотря на использование современных методик, таких как УЗИ или МРТ. Одной из наиболее часто встречающихся опухолей сердца признана миксома. Она представляет собой первичную внутриполостную опухоль, является гистологически доброкачественной. Локализуется в любой камере сердца, однако чаще – в полости левого предсердия. Встречается в любом возрасте, чаще в период 30–60 лет. Трудности обнаружения опухоли связаны с различной плотностью структуры миксомы, наличием тромба в предсердных полостях [4]. Может быть расположена на створках митрального клапана. Поэтому данная патология часто является случайной находкой при обследовании пациента или при аутопсийном исследовании [5].
Миксомы сердца иногда сочетаются с врожденными пороками сердца. Размер миксом варьирует от 1 до 12 см в диаметре, а масса – от 0,6 до 80 г [6].
Этиология миксомы до конца неизвестна. Считается, что опухоль может развиваться из эндотелия либо из эмбриональных зачатков с дальнейшим развитием миксоматозной дегенерации. По данным гистологического исследования нередко обнаруживается фиброзное изменение эндокардиального слоя, атриовентрикулярных клапанов и нижней части предсердия. В эндокарде отмечаются наслоения фибрина, увеличение количества эластичных и коллагеновых волокон. При значительном развитии кальциноза миксоматозной опухоли формируется деструкция створок атриовентрикулярных клапанов. Несмотря на гистологически доброкачественный вариант миксомы, клиническое течение может иметь неблагополучный исход, возможна внезапная остановка сердца [7, 8]. Симптомы миксомы многообразны, напрямую зависят от размера, подвижности, топографии опухоли, характеризуются нарушениями ритма сердца, присоединением тромбоза, тромбоэмболическими осложнениями. Классическая триада признаков предсердной миксомы состоит из конституционных симптомов, эмболических осложнений и внутрисердечной обструкции. Основными клиническими симптомами являются:
– внезапное появление шумов сердца у больного без ревматического анамнеза, изменяющееся при перемене положения туловища (из-за перемещения опухоли относительно клапана);
– быстрое формирование сердечной недостаточности (СН) без видимых причин, резистентной к терапии;
– возникновение эмболий периферических сосудов или сосудов легких при сохранении синусового ритма, особенно у лиц молодого возраста;
– одышка или кратковременная потеря сознания, артериальная гипотензия, тахикардия, появляющаяся внезапно (возникают при обтурации миксомой клапанных отверстий);
– неспецифические симптомы: необъяснимая лихорадка, анемия, лейкоцитоз, рост СОЭ, уровня С-реактивного белка и сывороточного гамма-глобулина, повышение уровня сывороточного интерлейкина-6.
Миксомы способны продуцировать воспалительные цитокины, формируя системное воспаление, что может проявляться снижением массы тела, миалгией, мышечной слабостью, артралгией, субфебрилитетом. У пожилых пациентов возможно развитие кахексии. Обычно симптоматика исчезает после удаления опухоли [2, 3, 9].
У пациентов с конституциональными симптомами миксомы по размеру более крупные, иногда множественные. Они чаще дают рекуррентные осложнения.
Так как миксомы являются рыхлыми образованиями, у части больных из-за фрагментации опухоли развиваются эмболии артерий, что иногда становится первым проявлением заболевания. Таким образом, мягкотканые полипоидные миксомы чаще дают развитие эмболий [10].
Церебральные эмболии могут привести к развитию ишемических инсультов, но самое частое неврологическое проявление миксом – транзиторные ишемические атаки. Присоединение фибрилляции предсердий увеличивает риск тромбоэмболий.
Поэтому чрезвычайно важными являются своевременное выявление миксомы как кардиальной причины инсульта и фибрилляции предсердий (ФП) и ее оперативное лечение как наиболее оптимальная стратегия профилактики.
Для диагностики миксомы используется методика эхокардиографии (ЭхоКГ).
Несмотря на то что чреспищеводная эхокардиография сердца более эффективна, двумерная эхокардиография, как правило, является достаточной для постановки диагноза.
С помощью данного метода диагностики можно установить локализацию опухоли, ее размер и подвижность. Дифференцировать миксому необходимо от левого предсердного тромба. Тромб чаще располагается в задней части предсердия и имеет многослойный вид. Наличие ножки опухоли и подвижность характерны для миксомы предсердий. При выполнении допплерэхокардиографии можно оценить гемодинамические изменения. Полученные данные соответствуют митральному стенозу и регургитации.
Чреспищеводная эхокардиография имеет большую специфичность по сравнению с трансторакальной эхокардиографией. Данный метод позволяет выявлять более мелкие (1–3 мм в диаметре) вегетации или опухоли.
Хирургическое лечение миксом сердца дает очень хорошие результаты, важной проблемой остается своевременная диагностика этих опухолей для предотвращения дальнейших осложнений [1-3].
Ангиокардиография в последние годы приобрела большое распространение в диагностике миксом сердца. Характерный симптом – обнаружение стойкого дефекта наполнения округлой формы с ровными контурами, обтекаемого контрастом.
При невозможности установить точный диагноз с помощью ЭхоКГ проводят компьютерную томографию или магнитно-резонансную томографию (МРТ) сердца. С помощью данных методик оценивается характер перикардиальных структур, определяется наличие инвазии опухоли в крупные сосуды и средостение. Кроме того, МРТ позволяет дифференцировать миксомы сердца, злокачественные опухоли и тромбы в полостях сердца, ориентируясь на плотность образований. Проблемы в диагностике возникают, когда опухоль небольшая или ее локализация атипична либо неточно указана.
Миксомы необходимо дифференцировать с болезнями клапанов сердца, кардиомегалиями, септическим эндокардитом, нарушениями ритма сердца. Данную патологию сердца следует заподозрить при системных и легочных эмболиях, периодических синкопальных состояниях и сердечной недостаточности.
Миксомы сердца могут проявляться различными внесердечными симптомами. Иногда миксомы дифференцируют с хроническими воспалительными процессами, аутоиммунными васкулитами и коллагенозами [3, 9].
К осложнениям миксомы сердца относят следующие:
– хроническую сердечную недостаточность;
– внезапную смерть;
– сердечные аритмии;
– инфекционное заболевание;
– эмболизацию;
– разрыв сердца;
– инфаркт миокарда.
Лечение миксом исключительно хирургическое. Оперативное лечение необходимо проводить в ранние сроки после установления диагноза. Экстренность операций связана с возможностью развития осложнений, угрожающих жизни больных. Для подтверждения диагноза «миксома» необходимо исследовать гистологически все удаленные эмболы. В настоящее время операции по удалению миксом можно отнести к рутинным, в большинстве случаев удачных операций удаления миксом прогноз для жизни и трудоспособности благоприятный. Достигается полное излечение больных [5].
Прогноз плохой, если не проводят хирургического лечения миксомы.
Обязательным является обследование членов семьи с документированными миксомными проявлениями, так как эмболизация — главное осложнение миксом, в частности семейных случаев.
Длительность анамнеза миксомы зависит от времени ее выявления. У пациентов со спорадическими случаями прогноз благоприятный с 1% рецидивов, но у 10% семейных форм описаны рецидив миксомы или ее возникновение иной локализации. Внезапная смерть, как правило, наступает из-за системной или коронарной эмболии или сердечной недостаточности при обструкции митрального или трикуспидального клапана. Смерть может произойти у 15% больных с миксомой сердца [8].
Цель исследования – продемонстрировать редкий случай сочетания нарушения ритма и миксомы левого предсердия с целью своевременности постановки диагноза, предотвращения развития тяжелых осложнений и летальных исходов у пациентов с этим заболеванием.
В качестве клинического примера представлен собственный случай наблюдения пациента с миксомой левого предсердия.
Больная, А., 44 лет, медсестра. Рост 167, вес 70 кг. Вредных привычек нет. При профосмотре 30.04.2019 на электрокардиограмме (ЭКГ) была впервые выявлена фибрилляция предсердий, в связи с чем пациентка была доставлена в стационар.
Жалобы пациентка предъявляла на слабость, одышку при физической нагрузке (подъем на 2-й этаж), сердцебиение, связывала это с детренированностью, не обследовалась. Нарушения ритма, со слов больной, появились в течение последних 3–4 месяцев. Из сопутствующих заболеваний: хроническая венозная недостаточность, варикозное расширение вен нижних конечностей, стадия компенсации. В анамнезе обращает внимание, что в течение последних 3 месяцев больная отмечала появление недлительного субфебрилитета, в общем анализе крови (ОАК) повышение СОЭ до 25 мм/час, к врачу не обращалась, принимала жаропонижающие.
При обследовании в стационаре при проведении ЭХОКГ по стандартной методике от 17.05.2019 визуализируется объемное округлое гиперэхогенное подвижное образование (миксома) овальной формы, размером 3,6х2,3 см. Опухоль имеет ножку, фиксируется в области овальной ямки, подвижная, с пролабированием через митральный клапан в полость левого желудочка, фиксированная на ножке в проекции открытого овального окна (рисунок). Фракция выброса – 65%, правое предсердие 42/49 мм, левое предсердие 51/55 мм, правый желудочек 25/41 мм, левый желудочек: КДР/КСР 43/23 см, КДО/КСО 81/19 мл, МЖП 16/9 мм, ЗСЛЖ 10/15 мм, аорта 32 мм, аортальный клапан трехстворчатый, градиент 2,98, площадь отверстия 3,3 мм, створки митрального клапана не изменены. Трикуспидальный клапан – регургитация 1-й степени. Среднее давление в легочной артерии 31 мм рт. ст. С диагнозом «миксома левого предсердия, постоянная форма фибрилляции предсердий, НК2А» больная.
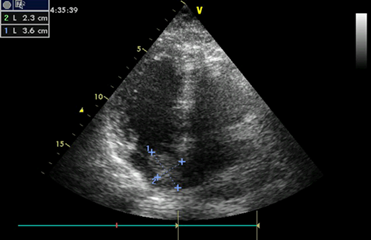
Миксома левого предсердия госпитализирована для оперативного лечения
На ЭКГ (при поступлении): фибрилляция предсердий с ЧЖС 96 уд/мин, нормальное положение электрической оси сердца, P–Q – 0,16 с, QRS – 0,08 с, QRST – 0,36 с.
В ОАК 14.05.2019: Нв 100 г/л, Эр 2,96х1012 г/л, Лей 13,5х109 г/л, Трб 180х109 г8л, СОЭ 40 мм/ч.
Биохимические анализы и ОАМ без особенностей.
Пациентке 30.05.2019 проведены оперативное удаление миксомы, перевязка ушка левого предсердия. Гистологически подтверждена картина миксомы. Рана заживала первичным натяжением.
После оперативного удаления миксомы у пациентки сохранялась постоянная форма ФП.
05.08.2019 пациентка госпитализируется в стационар для проведения криоизоляции устьев легочных вен. После успешного оперативного лечения больная в течение месяца принимала амиодарон и новые оральные антикоагулянты (ривороксабан). После контрольного осмотра через месяц препараты отменены.
Через 3 месяца после выписки из стационара пациентке проведено стандартное клинико-диагностическое обследование, включающее в себя суточное мониторирование ЭКГ по Холтеру (ХМ ЭКГ). По результатам ХМ ЭКГ нарушений ритма сердца выявлено не было. Ритм синусовый со средней частотой 74 уд/мин.
В настоящее время женщина чувствует себя хорошо, жалоб не предъявляет.
Состояние пациентки удовлетворительное, трудоспособность восстановлена полностью. На ЭКГ регистрируется синусовый ритм.
Заключение. Представленный клинический случай является примером случайного обнаружения миксомы в связи с обследованием пациента по поводу фибрилляции предсердий. Особенностями течения заболевания у данной пациентки служили малосимптомная одышка, слабость, сердцебиение, что не беспокоило больную. Женщина не сочла нужным обратиться к врачу и объясняла свое состояние астенизацией. Хочется отметить, что появление одышки у молодых пациентов без сопутствующих заболеваний требует детального обследования. В данном случае развившуюся фибрилляцию предсердий можно считать вторичным заболеванием, развившимся на фоне миксомы левого предсердия. Как было сказано выше, наличие опухоли может приводить к формированию хронического воспаления, которое поддерживает концентрацию цитокинов в крови. Именно этим мы объясняем эпизоды субфебрилитета, рост СОЭ и лейкоцитоз у нашей пациентки. Появление фибрилляции предсердий стало поводом для направления больной на углубленное обследование, в связи с чем и был поставлен правильный диагноз. Таким образом, несмотря на возросшие диагностические возможности, заболевание нередко диагностируется поздно, что может стать фатальным для пациента. Важно помнить об опухолях сердца, чтобы не терять клиническую настороженность при оценке клинической картины заболевания и объективных данных, о своевременном направлении пациентов на обследование для выявления опухоли и лечения.
Конфликт интересов не заявляется.
Библиографическая ссылка
Горбунова М.Л., Соловьева Е.В., Попова Н.А., Власова Т.В. СЛУЧАЙ ВЫЯВЛЕНИЯ МИКСОМЫ ЛЕВОГО ПРЕДСЕРДИЯ У ПАЦИЕНТА С ПОСТОЯННОЙ ФОРМОЙ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ. // Современные проблемы науки и образования. 2020. № 4. ;URL: https://science-education.ru/en/article/view?id=29966 (дата обращения: 16.05.2026).
DOI: https://doi.org/10.17513/spno.29966



