Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
MACRO-ANTATOMIC AND INTRAINAL STRUCTURE OF THE THORACODORSAL NERVE
Из-за вариабельности анатомического, макро- и микроскопического строения плечевого сплетения клинические проявления при его травматизации отличаются разнообразием, что вызывает сложности в диагностике уровня повреждений и способах хирургического лечения [1, 2]. В связи с этим концепция микрохирургического лечения травм плечевого сплетения за последние годы сильно изменилась. Современная концепция «from distal to proximal» подразумевает восстановление нервной регуляции как можно ближе к мышце, которая парализована, поэтому активно ведется разработка операций по невротизации поврежденных нервов по технологии Nerve transfer, что требует детального изучения структур плечевого сплетения [3]. В настоящее время концепция использования грудо-спинного нерва в качестве тоннеля для прорастания нервовдоноров является интересной и перспективной, требует дальнейшего изучения и клинической апробации [4, 5]. По мнению D. Perignon et al. [6], развитие и техническое совершенствование грудо-спинного лоскута широчайшей мышцей спины является последним достижением пластической хирургии. Грудо-спинной лоскут в основе широчайшей мышцы спины ввиду своих морфологических и анатомо-топографических особенностей приобрел статус универсального варианта в реконструктивной и пластической хирургии [7]. По данным T. Zin et al. [7], грудо-спинной нерв формируется главным образом из корешков спинного мозга C7 и C8, нередко из С6, и в конечном счете является одной из ветвей заднего вторичного пучка плечевого сплетения. В подмышечной впадине сверху грудо-спинного нерва располагается подмышечная вена, далее грудо-спинной нерв идет по латеральному краю широчайшей мышцы спины, поверхностно от подлопаточной артерии и заканчивается внутри широчайшей мышцы спины, выполняя двигательную иннервацию. В исследовании Р.Р. Сидоровича и др. [8] установлено, что грудо-спинной нерв справа в 65% случаев отходит от заднего вторичного пучка, в 15% – от подлопаточного нерва, в 10% – лучевого, в 5% – двумя стволами от лучевого и подмышечного нервов. Слева грудо-спинной нерв в 60% случаях отходит от подлопаточного нерва, в 15 % случаях – от заднего вторичного ствола, в 15% – от лучевого нерва, в 10% случаях – от первичного среднего ствола. L. Kyu-Seok [2] выявил, что наиболее частый тип (60%) формирования грудоспинного нерва – из корешков спинного мозга C7 и C8, в 25% – С6, С7 и С8, в 10% – из С6 и С7 и в 5% – из С7. W. Lu et al. [9] выделяют три варианта происхождения грудо-спинного нерва: 1) от верхних и средних стволов С6 и С7; 2) из нижних и средних стволов С7 и С8; 3) из всех трех стволов. Более 52% моторных волокон грудо-спинного нерва возникают из С7 и локализованы в задней части. M.A. Schusterman et al. [10] утверждает, что во всех образцах трупов присутствует бифуркация грудо-спинного нерва до вхождения в широчайшую мышцу спины, и это расстояние от бифуркации в среднем составляет 7,5 см. По мнению автора, данной длины грудо-спинного нерва достаточно для реиннервации бицепса. С учетом имеющихся данных о пучковом строении нервов и сложной архитектонике распределения волокон считаем необходимым перейти от изучения отдельного грудо-спинного нерва на плечевое сплетение в целом [8]. Это позволит осветить наиболее важные в практическом отношении особенности строения грудо-спинного нерва [11]. Имеется ряд работ о внутриствольном строении грудоспинного нерва, свидетельствующих о его чисто двигательной функции, что ограничивает использование нерва в хирургической практике [12, 13].
Цель исследования: выявить особенности макроанатомического и внутриствольного строения грудо-спинного нерва на трупах людей после забора плечевого сплетения единым блоком с соответствующими сегментами шейного и грудного отделов спинного мозга.
Материалы и методы исследования
На 30 трупах мужчин и женщин зрелого возраста (36–60 лет) выполнен забор единым блоком плечевого сплетения с формирующим его шейным и грудным отделами спинного мозга. Причиной смерти во всех случаях были общесоматические заболевания без повреждений верхних конечностей, грудной клетки, шеи и головы. Для обеспечения доступа к плечевому сплетению труп укладывали на спину, верхнюю конечность отводили в сторону под прямым углом и помещали на приставной столик. Первым этапом проводили разрез кожи по срединной линии шеи от подбородка до яремной вырезки грудины, далее разрез вели вдоль нижней поверхности ключицы до пересечения с дельтовидной мышцей, далее вниз в подмышечную ямку в вертикальном направлении по краю широчайшей мышцы спины и в поперечном направлении вдоль внутренней поверхности плеча (рис. 1).
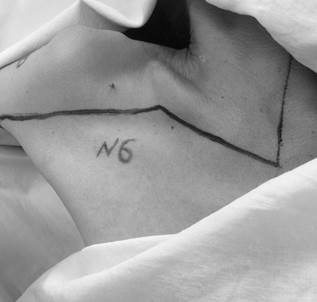
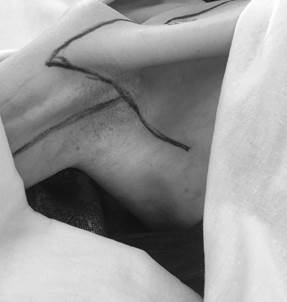
Рис. 1. Линия комбинированного доступа к плечевому сплетению
Второй этап предусматривал препарирование кожно-фасциально жирового лоскута на всем протяжении разреза, на шее выделяли подкожную мышцу, рассекали грудино-ключично-сосцевидную и лопаточно-подъязычную мышцы, в подключичной области рассекали большую и малую грудные мышцы (рис. 2).
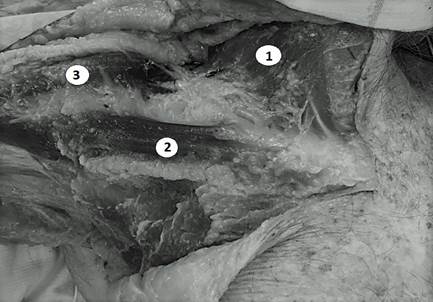
Рис. 2. Препарирование кожи и подкожной жировой клетчатки по линии разреза: 1 – подкожная мышца шеи; 2 – большая грудная мышца; 3 – дельтовидная мышца
Третий этап – обнажение в подмышечной ямке нервов плечевого сплетения. В местах рассечения малой и большой грудных мышц обнажали вторичные пучки плечевого сплетения, которые по отношению к подмышечной артерии делятся на медиальный, латеральный и задний (рис. 3). Подмышечную артерию и подмышечную вену перевязывали, рассекали и отводили в сторону.
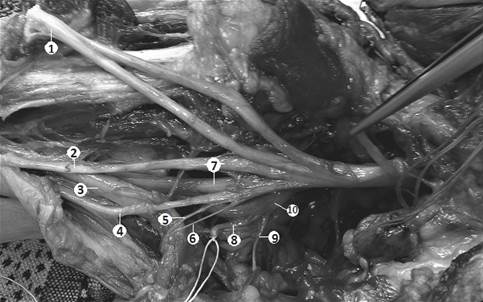
Рис. 3. Вариант строения периферических нервов плечевого сплетения (низкое формирование срединного нерва из медиального и латерального пучков):
1 – срединный нерв; 2 – мышечно-кожный нерв; 3 – подмышечная артерия; 4 – локтевой нерв; 5 – медиальный кожный нерв предплечья; 6 – медиальный кожный нерв плеча; 7 – лучевой нерв; 8 – подлопаточный нерв; 9 – грудо-спинной нерв; 10 – подмышечный нерв
В надключичной области в межлестничном промежутке выделяли первичные стволы плечевого сплетения, а блуждающий нерв, наружную сонную артерию и яремные вены отодвигали в медиальную сторону (рис. 4).
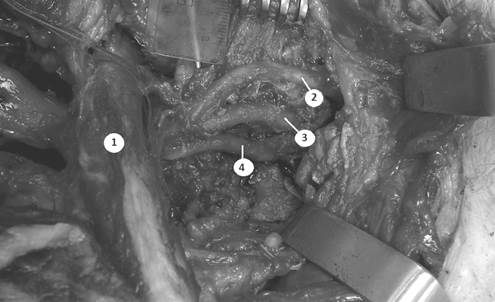
Рис. 4. Классический вариант строения первичных стволов плечевого сплетения:
1 – ключица; 2 – верхний ствол; 3 – средний ствол; 4 – нижний ствол
С помощью молотка и долота отсекали поперечные отростки шейных С4–С8 и грудного Th2 позвонков, вскрывали спинномозговой канал и освобождали спинномозговые нервы C4–Th2 из межпозвоночных отверстий вместе с оболочками спинного мозга. Особое внимание уделяли грудо-спинному нерву, который препарировали от заднего вторичного пучка на всем протяжении до входа в широчайшую мышцу спины. После выделения плечевого сплетения его периферические нервы отсекали дистально, затем все единым блоком извлекали (рис. 5).
Плечевое сплетение тщательно промывали под проточной водой и фиксировали в 10%-ном растворе нейтрального формалина. Через сутки плечевое сплетение помещали в 10%-ный раствор уксусной кислоты на 7 дней, после чего выполняли макроанатомическое и внутриствольное препарирование грудо-спинного нерва.
При обработке полученных данных использованы методы вариационной статистики (вычисление средних, ошибки среднего, процентных долей) [14].
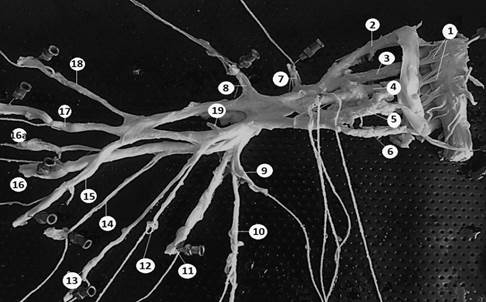
Рис. 5. Классический вариант строения плечевого сплетения:
1 – спинной мозг; 2 – спинномозговой нерв С5; 3 – спинномозговой нерв С6;
4 – спинномозговой нерв С7; 5 – спинномозговой нерв С8; 6 – спинномозговой нерв Th1;
7 – надлопаточный нерв; 8 – латеральный грудной нерв; 9 – верхний подлопаточный нерв;
10 – грудо-спинной нерв; 11 – подмышечный нерв; 12 – медиальный кожный нерв плеча;
13 – медиальный кожный нерв предплечья; 14 – подмышечный нерв; 15 – локтевой нерв;
16 – лучевой нерв; 17 – срединный нерв; 18 – мышечно-кожный нерв; 19 – медиальный грудной нерв
Результаты исследования и их обсуждение
После макроанатомического препарирования выявлено, что в 26 случаях (87%) в формировании плечевого сплетения участвуют передние ветви шейных спинномозговых нервов C5–C8 и первого грудного Th1, в 3 случаях (10%) к передним ветвям спинномозговых нервов С5–Th1 присоединяются ветви С4 и Th2 и в 1 случае (3%) присоединяются только ветви С4.
После макроанатомического и внутриствольного препарирования установлены особенности формирования грудо-спинного нерва в составе плечевого сплетения: в 24 случаях (80%) грудо-спинной нерв отходит от заднего вторичного пучка, располагаясь по его задненижней поверхности, в 6 случаях (20%) является ветвью подмышечного нерва и проходит в заднем вторичном пучке поверхностно. Длина грудо-спинного нерва от места его отхождения до входа в широчайшую мышцу спины колеблется от 8,8 до 18,5 см, а среднее значение длины составляет 13,7±0,4 см. Диаметр грудо-спинного нерва в проксимальном отделе от места отхождения колеблется от 1,16 до 2,53 мм, в дистальном отделе – от 1,32 до 2,65 мм, а средние значения составляют 1,78±0,2 мм и 2,10±0,2 мм соответственно.
Из 30 случаев внутриствольного препарирования выявлено, что в формировании грудо-спинного нерва в 20 случаях (67%) участвует спинномозговой нерв С7, в 6 случаях (20%) грудо-спинной нерв образуется путем слияния спинномозговых нервов С7 и С8, в 4 случаях (13%) – С6, С7 и С8 спинномозговых нервов. При выполнении внутриствольного препарирования установлено, что грудо-спинной нерв является смешанным нервом, состоит из 2 фасцикулов, которые на уровне первичных стволов плечевого сплетения делятся на более мелкие фасцикулы в соотношении двигательных к чувствительным 4:2. Первый фасцикул диаметром 0,35±0,09 мм идет через спинномозговой узел в задний корешок спинного мозга, а второй фасцикул диаметром 1,27±0,31 мм, минуя спинномозговой узел, идет в передний корешок спинного мозга. Диаметр фасцикулов, отходящих от спинномозговых нервов и участвующих в формировании грудо-спинного нерва, также различен: в С7 диаметр фасцикула = 1,28± 0,25 мм, 0,53 ± 0,20 мм в C8, и 0,30 ± 0,12 мм в C6.
Таким образом, установленный факт о наличии чувствительных волокон грудо-спинного нерва расширит его применение в хирургической практике. В частности, это позволит обеспечить направленную афферентную невротизацию лоскута широчайшей мышцы спины (например, для адекватного восстановления чувствительности реконструируемой молочной железы).
Выводы
На основании проведенного исследования можно сделать следующие выводы:
1. Предложенный доступ для выделения плечевого сплетения с соответствующим сегментом шейного отдела спинного мозга на трупах людей позволяет выделить его единым блоком, не повреждая структуры плечевого сплетения. Выявлена вариабельность строения плечевого сплетения, но наиболее часто плечевое сплетение формируют передние ветви спинномозговых нервов С5–Th1. Необходимо знать и учитывать вариабельность строения плечевого сплетения, поскольку клинические проявления при его повреждении будут отличаться разнообразием и не соответствовать классическим представлениям.
2. В формировании грудо-спинного нерва преимущественно участвует спинномозговой нерв С7. Если же спинномозговой нерв С7 вовлечен в повреждение, то грудо-спинной нерв не может использоваться в качестве донора при повреждении других нервов для восстановления их двигательной функции, поскольку С7 является главным компонентом грудо-спинного нерва. Грудо-спинной нерв является смешанным, в составе которого выделены двигательные и чувствительные фасцикулы в соотношении 4:2.
Библиографическая ссылка
Кобер К.В., Горбунов Н.С., Синдеева Л.В., Чикун В.И. МАКРОАНАТОМИЧЕСКОЕ И ВНУТРИСТВОЛЬНОЕ СТРОЕНИЕ ГРУДО-СПИННОГО НЕРВА // Современные проблемы науки и образования. 2019. № 3. ;URL: https://science-education.ru/en/article/view?id=28880 (дата обращения: 07.05.2026).



