Идиопатическая фульминантная гангрена паховой и генитальной области у мужчин (гангрена Фурнье (ГФ)) является редким малоизученным заболеванием. Доктор Жан Фурнье, по специальности дерматолог и венеролог, впервые дал клиническое описание ГФ в конце 1800-х годов. Жан Фурнье назвал данное заболевание идиопатической фульминантной гангреной паховой и генитальной области мужчин, которая происходит быстро и прогрессивно [1]. Эта редкая и смертельная инфекция, которая в основном поражает иммунокомпрометированных лиц, является результатом как аэробных, так и анаэробных бактерий. Заболевание ГФ наиболее часто возникает у больных старше шестидесяти лет с выраженным иммунодефицитным состоянием, которые имеют характерные сопутствующие заболевания - это сахарный диабет, хронический алкоголизм, метаболические нарушения [2; 3]. Распространенность гангрены Фурнье среди экстренной хирургической патологии достигает 0,35% [4]. С 2000 года частота гангрены Фурнье значительно увеличилась, по данным литературы, от 2,2 до 6,4 раза. Идиопатическая фульминантная гангрена паховой и генитальной области у мужчин - это экстренная хирургическая патология, которая требует безотлагательного оперативного вмешательства. Исход заболевания и качество жизни во многом решает время выполнения экстренного хирургического лечения от начала заболевания. Поздняя диагностика и оказание хирургической помощи с опозданием на 6-10 часов способствует возникновению осложнений, сепсиса, увеличивает летальные исходы [5; 6]. Идиопатическая фульминантная гангрена паховой и генитальной области возникает у иммунокомпромиссных пациентов с диабетической ангиопатией и алкоголизмом до 66%, наркозависимостью [7]. Учитывая значительное возрастание гангрены паховой и генитальной области у мужчин, многие врачи проявляют интерес к изучению патогенеза и тактики лечения этого малоизученного заболевания. Литературные источники по проблеме гангрены Фурнье освещают эпидемиологию, микробиологию, патогенез, клинику, диагностику, лечение, и их количество возросло в 1,7 раза.
Успех лечения гангрены Фурнье зависит от раннего выявления заболевания, так как поздняя диагностика способствует молниеносному развитию обширной гангрены, септическому шоку, сердечно-сосудистой, печеночной, почечной недостаточности и смерти больного. При своевременном обращении пациента диагноз гангрена Фурнье устанавливается при клиническом исследовании. В доступной литературе освещаются проблемы по раннему выявлению заболевания, эффективности применения лучевых методов диагностики (компьютерная и магнитно-резонансная томография), тактики ведения пациентов, усовершенствованным и модифицированным способам лечения (гипербарическая оксигенотерапия, вакуум-терапия, применение источников лазера), лабораторные исследования и прогностические индикаторы, которые определяют течение и исход данной патологии. Значительное число исследований посвящено причинам и патогенетическим аспектам возникновения идиопатической фульминантной гангрены паховой и генитальной области. В эпоху отсутствия антибактериальных средств летальность от гангрены Фурнье составляла 40%, прогрессивные разработки по созданию и применению антибактериальных препаратов не обеспечили снижение летальных исходов, напротив, летальность превышает в 2 раза и составляет 88% при септических состояниях гангрены Фурнье [8]. Госпитализация в стационар пациентов с идиопатической фульминантной гангреной паховой и генитальной области вариабельна и фиксируется от трех до тридцати суток. Большая часть больных, свыше 80%, обращаются за медицинской помощью после трех суток с момента заболевания [9]. Многие хирурги в своих исследованиях резюмируют, что такие индикаторы, как распространенность некроза, сопутствующие заболевания, ожирение, антибактериальные препараты и способы их введения, частота некрэктомий, не являются ведущими и определяющими исход патологии [10; 11]. В основе лечения лежит экстренное и агрессивное хирургическое удаление некротизированных тканей, гемодинамическая и дезинтоксикационная поддержка интенсивной инфузионной терапии и антибиотики широкого спектра действия.
Целью нашего исследования является представление клинического случая комплексного лечения пациента с гангреной Фурнье.
Материалы и методы исследования
Пациент М., 60 лет, поступил в урологическое отделение ГУЗ «Центральная городская клиническая больница» с жалобами на боли, гиперемию, отек наружных половых органов, общую слабость, увеличение температуры тела до 39 °С. За две недели до поступления перенес длительное переохлаждение, с чем и связывал свое состояние. После появления первых признаков заболевания (отек кожи половых органов) на следующий день обратился за медицинской помощью. При опросе пациент сообщал, что вел активный образ жизни, вредных привычек не имел, соблюдал адекватный рацион питания. Также регулярно проходил диспансеризацию по месту жительства. Развивался и рос в соответствии с возрастом и полом в срок, аномалии развития и пороков выявлено не было.
Коморбидная патология: ишемическая болезнь сердца, стенокардия напряжения II функционального класса, недостаточность кровообращения I степени, гипертоническая болезнь 2-й стадии. Больной занимался самолечением, принимал антибактериальные препараты и местное противовоспалительное лечение. Самочувствие ухудшилось. Болевые ощущения в мошонке и промежности усилились, отёчность мошонки, промежности нарастала и распространилась на penis, лобковую и паховую область. Проведен осмотр больного дежурным урологом приёмного отделения. Общее состояние тяжелое. Сознание сохранено. Температура тела 38,2 °C, озноб, потливость, слабость. Передвижение больного затруднено из-за выраженного отёка, боли в области мошонки, промежности, паховой области. Больной нормостенического телосложения (индекс массы тела 22,7 кг/м2). Кожные покровы бледные, влажные. Артериальное давление 130/90 мм ртутного столба, тоны сердца приглушены, пульс ритмичный, 92 удара в минуту, удовлетворительных качеств. Дыхание в лёгких везикулярное, хрипов нет.
Status localis (рисунок 1): мошонка значительно увеличена в размерах, отёчна, гиперемирована. Отёк распространяется на половой член, промежность, лобковую и паховую область. Определяется подкожная крепитация мошонки и промежности. Придатки яичек из-за выраженного отёка мошонки пальпировать не представляется возможным. Визуально выявлены зоны некроза кожных покровов в нижних полюсах левого и правого яичка с четкой демаркационной линией. Ректальное исследование: предстательная железа не увеличена, тугоэластической консистенции, безболезненная; стенки прямой кишки выбухают и резко болезненные по левой полуокружности кишки.
Данные предоперационного лабораторного обследования: лейкоцитоз 21,2 х 10*9/л; нейтрофильный сдвиг влево – сегментоядерные – 56%; палочки – 36%; лимфоциты – 7%; моноциты – 1%, эозинофилы – 1%. Лейкоцитарный индекс интоксикации по Островскому В.К. – 10,2. Биохимические показатели: гипопротеинемия - 58,5 г/л, сахар крови - 7,35 ммоль/л, повышенный уровень креатинина - 142,8 мкмоль/л. Анализ крови на ЭДС, гепатиты «В» и «С», ВИЧ - отрицательны. При рентгенографии органов грудной клетки очаговых и инфильтративных образований выявлено не было.
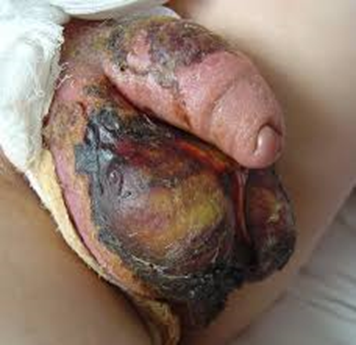
Рис. 1. Внешний вид половых органов пациента М., 60 лет. Эпифасциальная флегмона половых органов и передней брюшной стенки. До операции
Результаты исследования и их обсуждение
По экстренным показаниям (в течение первых 10 часов) была выполнена операция в объеме: скротумтомия. Ревизия органов мошонки. Вскрытие, дренирование мягких тканей органов мошонки, полового члена. Некрэктомия (рисунки 2, 3).
В послеоперационном периоде проводилось бактериологическое исследование операционного биоматериала на микрофлору и чувствительность к антибиотикам. Выявлены два штамма возбудителей: Peptostreptococcus anaerobius, чувствительность которого проявлялась к препаратам группы бета-лактамных антибиотиков, класса карбапенемы – Тиенам, с минимальной подавляющей концентрацией (МПК) – ≤ 0,5, и внутрибольничный штамм, который также присутствовал в исследуемой флоре: Acinetobacter baumannii complex, с наибольшей чувствительностью к антибиотику тетрациклинового ряда – Тигацил (МПК) – ≤ 0,5. Дальнейшее лечение пациента проводилось в условиях анестезиолого-реанимационного отделения (АРО), под наблюдением реаниматолога, в связи с нарастанием симптомов интоксикации.
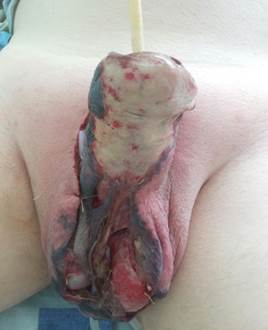
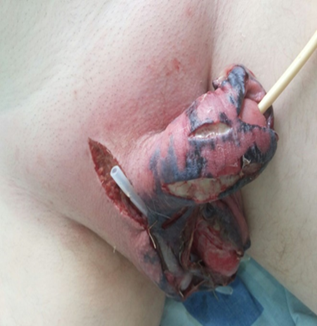
Рис. 2, 3. Внешний вид половых органов пациента М., 60 лет. Эпифасциальная флегмона половых органов и передней брюшной стенки. Операционный этап
В эти дни проводилась интенсивная терапия: с заместительной целью гемотрансфузия, дезинтоксикационная терапия (растворы электролитов, ГБО), анальгетическая терапия. Антибиотикотерапия осуществлялась исходя из бактериологического исследования: Тигацил (в/в капельно в течение 30–60 минут, начальная доза 100 мг, далее по 50 мг через каждые 12 часов) и Тиенам (500 мг в/в 3 раза в день), ежедневные перевязки и профилактика тромбоэмболических осложнений. На 2-е и 3-и сутки пациенту было проведено повторное вскрытие, санация и дренирование мягких тканей мошонки и передней брюшной стенки с последующей некрэктомией. Общее пребывание пациента в условиях АРО составило 10 суток. На фоне проводимого лечения у пациента наблюдалась положительная динамика, уменьшились симптомы интоксикации, нормализовалась температура тела, отсутствовали гнойно-некротические изменения в ране. На 11-е сутки переведен в стационар урологического отделения, где проводились: инфузионная терапия, дезинтоксикационная терапия, анальгетическая терапия, продолжена антибиотикотерапия препаратами Тигацил и Тиенам, ежедневные перевязки и профилактика тромбоэмболических осложнений.
На фоне проведенного лечения отмечалась положительная динамика. Объективно: раневая поверхность чистая, покрыта гранулирующей тканью, налета фибрина и отделяемого нет, края раны не гиперемированы. В промежностной, паховой и подвздошных областях визуализировался обширный дефект кожи площадью (S) = 4% от общей поверхности, представленный гранулирующей раной. Консультирован врачом-комбустиологом для дальнейшего реконструктивно-пластического этапа лечения.
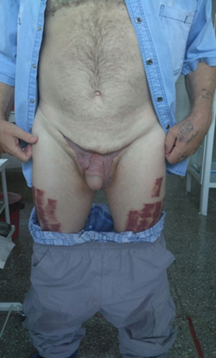
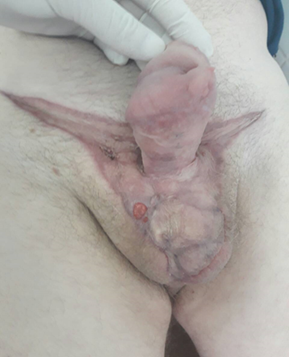
Рис. 4, 5. Внешний вид половых органов пациента М., 60 лет. Эпифасциальная флегмона половых органов и передней брюшной стенки. Второй этап хирургического лечения: пластика тонкослойным лоскутом послеоперационной гранулирующей раны промежности, паховой и подвздошных областей, по методу Тирша
На 18-е сутки в плановом порядке была выполнена реконструктивно-пластическая операция в объеме: свободная кожная пластика тонкослойным лоскутом послеоперационной гранулирующей раны промежности, паховой и подвздошных областей, по методу Тирша. Лечение перенес удовлетворительно, осложнений в послеоперационном периоде не отмечалось (рисунки 4, 5).
Эпифасциальная флегмона половых органов, или гангрена Фурнье – это массивный, молниеносный гнойно-некротический процесс, развивающийся в подкожно-жировой клетчатке промежностной области с переходом на переднюю брюшную стенку. Основными возбудителями данной патологии являются: Staphylococcus spp. [11]; Streptococcus spp. Marinella M.A. [12]; Bacillus gangreanasus Vaz I. [13]; E. coli [14] и P. aeruginosa [15]. Также зарегистрировано участие анаэробных возбудителей.
Гангрена Фурнье имеет много провоцирующих факторов, часто встречаемым из которых является сахарный диабет с частотой до 77% [14; 15]. Развитию данного заболевания способствуют алкоголизм, наличие злокачественных новообразований, ожирение и возраст [14; 15].
Эпифасциальная флегмона половых органов полимикробного происхождения, вызванная как аэробными, так и анаэробными организмами, которые вторгаются в зону половых органов через ссадины кожи, вызванные травмой или язвами [12-15]. Все это на фоне благоприятной среды для роста бактерий, которая обнаруживается у пациентов высокого риска, способствует возникновению заболевания.
В нашем случае возбудителем инфекции являлся один из представителей условно-патогенных, анаэробных бактерий-кокков Peptostreptococcus anaerobius, и один из видов аэробных бактерий Acinetobacter baumannii, которые были обнаружены в ходе бактериологического исследования мазка операционного материала.
Оба штамма относятся к условно-патогенным возбудителям, их колонии выявляют на кожных покровах больных, в ротовой полости, носоглотке, конъюнктиве, во влагалище, уретре, толстом кишечнике. Данные бактерии при соответствующих условиях являются причиной септического эндокардита, воспалительных заболеваний мочевыводящих путей, гнойно-некротических заболеваний кожи, включая идиопатическую фульминантную гангрену паховой и генитальной области.
Гангрена Фурнье у пациента преклонного возраста была вызвана вследствие переохлаждения, в сопровождении нестандартного сочетания возбудителей микст-инфекции. Наличие Acinetobacter baumannii, имеющего множественные механизмы резистентности к антибактериальной терапии, утяжелило процесс лечения пациента.
Диагноз гангрена Фурнье предполагает экстренное хирургическое вмешательство операцией [1; 3; 4; 15]. Необходим комплексный подход в тактике ведения пациента с гангреной Фурнье, при этом обеспечивают интенсивную инфузионную и дезинтоксикационную терапию, введение антибактериальных средств, неотложное оперативное хирургическое вмешательство и на втором этапе выполнение реконструктивных кожных пластик лоскутами или трансплантатами.
В нашем клиническом случае комплексное лечение и двухэтапное выполнение хирургических вмешательств способствовали гладкому послеоперационному течению выздоровления больного.
Выводы
1. Эпифасциальная флегмона промежности у пациента преклонного возраста вызвана нестандартным сочетанием возбудителей микст-инфекции: Peptostreptococcus anaerobius, Acinetobacter baumannii complex. Наличие Acinetobacter baumannii, имеющего множественные механизмы резистентности к антибактериальной терапии, усложняет процесс лечения пациента.
2. Двухэтапное хирургическое лечение больного с гангреной Фурнье в сочетании с комплексным подходом в тактике ведения обеспечило благоприятный исход заболевания.
Библиографическая ссылка
Чарышкин А.Л., Суворов Д.В., Манушин С.В., Гаврилов А.В., Орёлкина Ю.Д., Орёлкин В.И., Мидленко О.В., Белоногов Н.И., Тонеев Е.А. УСПЕШНЫЙ ОПЫТ ЛЕЧЕНИЯ ГАНГРЕНЫ ФУРНЬЕ // Современные проблемы науки и образования. 2019. № 3. ;URL: https://science-education.ru/en/article/view?id=28847 (дата обращения: 26.04.2026).



