Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
PREDICTION OF INSUFFICIENCY OF ADAPTIVE REACTIONS IN CHILDREN WITH THE SYNDROME OF TONSILLITIS
В настоящее время отмечается уменьшение числа здоровых детей и увеличение количества детей с хронической патологией. Согласно данным научных исследований в ФГБУ «Научный центр здоровья детей» РАН, не более 2–15% детей (в зависимости от возраста) являются здоровыми [1; 2]. Сохраняющаяся тенденция ухудшения состояния здоровья детей приобрела на сегодняшний день устойчивый характер, создавая реальную угрозу национальной безопасности страны. По мнению А.А. Баранова, «формирование здорового поколения людей - важнейшая задача общества, медицинской науки и практики» [3].
Острое инфекционное заболевание зачастую проводит к срыву адаптационных реакций [4; 5], которые не всегда восстанавливаются к моменту выписки из стационара, что грозит снижением резистентности организма и является основой формирования болезни, в связи с чем важным представляется поиск достоверных информационных критериев реакций адаптации у этой категории детей для выбора определенной тактики их ведения с целью профилактики и раннего выявления органической патологии [6].
Цель исследования. Оценить характер адаптационных реакций у детей с острыми инфекционными заболеваниями, протекающими с синдромом тонзиллита, для формирования групп риска по срыву адаптации.
Материалы и методы исследования. Обследовано 100 детей в возрасте от 3 до 7 лет с острым инфекционным процессом различной этиологии, протекающим с синдромом тонзиллита. Инфекционные заболевания были [7] представлены: бактериальной этиологии - острым стрептококковым тонзиллитом (ОСТ) (n-40); вирусной этиологии - инфекционным мононуклеозом (ИМ) (n-35); смешанной этиологии (микст-инфекции) - бактериальной колонизацией миндалин на фоне энтеровирусной инфекции (n-25). Диагноз был верифицирован. Группу контроля составили 120 здоровых детей того же возраста. Проводилась оценка неспецифической адаптационной реакции организма (НАРО) по показателям реактивно-защитного потенциала организма (РЗП): коэффициента клеточно-фагоцитарной защиты (КФЗ) и специфический иммунный лимфоцитарно-моноцитарный потенциал (СИЛМП); результатов вариабельности сердечного ритма (ВСР) по данным вариационной пульсометрии и спектрального анализа сердечного ритма с определением исходного вегетативного тонуса и вегетативной реактивности; и данных ЭКГ. Наиболее важными для оценки ВСР у детей являются следующие показатели: квадратный корень из суммы разностей последовательного ряда кадиоинтервалов (RMSSD) - характеризует активность парасимпатического звена вегетативной регуляции; показатель кадиоинтервалов (pNN50) - отражает преобладание парасимпатического звена регуляции; частота сердечных сокращений (ЧСС); показатель нейрогуморального и метаболического уровней регуляции (VLF); индекс напряжения регуляторных систем (ИН) – информирует о напряжении компенсаторных ресурсов организма; общая мощность спектра (ТР) - свидетельствует об адаптационном потенциале организма [8]. Статистическая и математическая обработка осуществлялась с использованием специализированного статистического лицензированного программного обеспечения SPSS Statistics версия 21, методов дескриптивной статистики, логистической регрессии, ROC-анализа и дискриминации [9]. Различия между сравниваемыми величинами, независимо от способа анализа данных, считались статистически значимыми, при критическом уровне значимости р<0,05.
Результаты исследования и их обсуждение. Чтобы выявить достоверно значимые факторы риска дезадаптации, мы использовали модель множественной логистической регрессии, которая позволила оценить вклад различных факторов риска в изучаемый исход.
Для оценки прогностических возможностей полученных моделей строили ROC-кривые.
Модель прогноза РЗП показала, что наибольшей прогностической ценностью обладали: частота респираторных заболеваний в год, этиологический фактор инфекционного процесса (таблица 1, рисунок 1).
Таблица 1
Параметры модели прогноза риска срыва РЗП при точке разделения 0,8
|
Фактор риска |
Коэффициент регрессии, b |
ОШ (95% ДИ) |
р |
Se (%) |
Sp (%) |
|
Частота случаев респираторных заболеваний в год |
0,94 |
2,55 (1,06–6,13) |
0,036 |
67 |
85 |
|
Этиология инфекционного процесса |
1,86 |
6,43 (1,85–22,35) |
0,003 |
||
|
Константа |
-3,05 |
– |
0,041 |
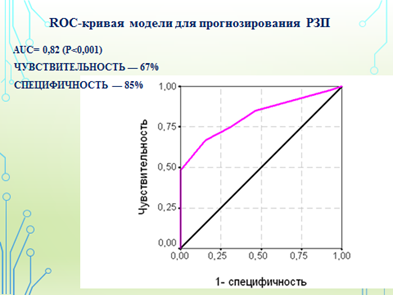
Рис. 1. ROC-кривая прогнозирования реактивно-защитного потенциала
Наибольшую угрозу по срыву РЗП из этиологических факторов представлял синдром тонзиллита вирусной этиологии (Se 67%; Sp 85%) с частотой респираторных заболеваний более 8 раз в год.
Для прогноза ВР наибольшую чувствительность и специфичность имели: общая мощность спектра и RMSSD (квадратный корень из суммы разностей последовательного ряда кадиоинтервалов); из анамнестических данных – угроза прерывания беременности (УПБ) (таблица 2, рисунок 2).
Таблица 2
Параметры моделей прогноза вегетативной реактивности в точке разделения 0,3
|
Вариант построения модели |
Фактор риска |
Коэффициент регрессии, b |
ОШ (95% ДИ) |
р |
Se (%) |
Sp (%) |
|
1. Только по спектральным показателям |
Общая мощность спектра* |
-<0,00121 |
0,98 (0,97–0,99) |
0,001 |
76 |
69 |
|
Константа |
1,38 |
3,98 |
0,002 |
|||
|
2. По всем показателям ВСР |
RMSSD |
-0,03 |
0,97 (0,95–0,98) |
<0,001 |
79 |
76 |
|
Константа |
2,10 |
8,17 |
<0,001 |
|||
|
3. По всем показателям ВСР и клинико-анамнестическим данным |
RMSSD |
-0,04 |
0,96 (0,95–0,98) |
<0,001 |
86 |
76 |
|
УПБ в анамнезе |
1,93 |
6,86 (1,27–37,15) |
0,025 |
|||
|
Константа |
2,24 |
|
<0,001 |
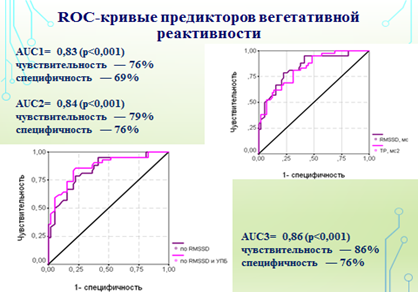
Рис. 2. ROC-кривые предикторов вегетативной реактивности
Наиболее значимыми предикторами по прогнозу ВР из анамнестических данных была угроза прерывания беременности (Se 86%, Sp 76%); по данным ВСР - снижение общего адаптационного потенциала (ТР) ниже 6000 мс2 (Se 76%, Sp 69%) и парасимпатическое влиянием (RMSSD) ниже 20 мс (Se 79%, Sp 76%).
При определении прогностической ценности адаптации сердечно-сосудистой системы наибольшую чувствительность и специфичность имели показатели ВСР и этиологический фактор (таблица 3, рисунок 3).
Таблица 3
Модели прогнозирования адаптации ССС в точке разделения 0,5
|
Вариант модели |
Фактор риска |
Градации фактора риска |
Коэффициент регрессии, b |
ОШ (95% ДИ) |
р |
Se (%) |
Sp (%) |
|
1. По показателям ВСР |
PNN50 |
– |
-0,05 |
0,95 (0,91–0,99) |
0,029 |
65 |
58 |
|
VLF |
– |
0,36 |
1,44 (0,98–2,10) |
0,061 |
|||
|
Константа |
– |
-0,79 |
– |
0,059 |
|||
|
2. По показателям ВСР и этиологическому фактору |
Этиология инфекционного процесса |
Бактериальная инфекция |
0 |
1 |
– |
77 |
77 |
|
Вирусная инфекция |
-1,84 |
0,16 (0,05–0,49) |
0,001 |
||||
|
Микст-инфекция |
-2,95 |
0,05 (0,01–0,31) |
0,001 |
||||
|
ИН |
До 200 у.е. |
0 |
1 |
0,013 |
|||
|
200-500 у.е. |
0,10 |
1,10 (0,37–3,29) |
0,861 |
||||
|
Выше 500 у.е. |
3,51 |
33,55 (3,18–354,26) |
0,003 |
||||
|
Константа |
|
0,10 |
– |
– |
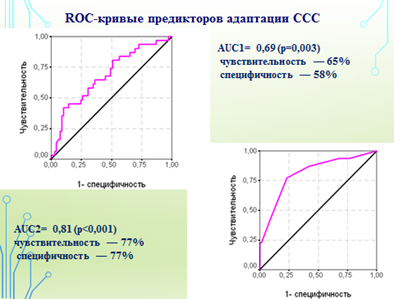
Рис. 3. ROC-кривые предикторов адаптации ССС
Наибольшую угрозу по срыву функционирования ССС из данных ВСР были показатели кадиоинтервалов (PNN50) ниже 10% и нейрогуморального и метаболического уровней (VLF) ниже 300 мс2 (Se 65%, Sp 58%); ИН в состоянии покоя выше 500 у.е. (Se 77%, Sp 77%); из этиологических факторов - бактериальная этиология синдрома тонзиллита (Se 77%, Sp 77%).
Использование моделей множественной логистической регрессии и оценка прогностических возможностей с помощью ROC-анализа позволили выделить наиболее значимые факторы для прогнозирования недостаточности адаптационных механизмов у детей с синдромом тонзиллита и сформировать группу риска по срыву адаптации (таблица 4).
Таблица 4
Факторы прогнозирования недостаточности адаптационных механизмов
|
Группа риска по снижению РЗП |
Группа риска по асимпатикотонической ВР |
Группа риска по дезадаптации ССС |
|
- Анамнестические данные (частота заболеваний более 8 раз в год) - Этиологический фактор (вирусная этиология) |
- Анамнестические данные (угроза прерывания беременности) - Данные ВСР (TP, RMSSD) |
- Этиологический фактор (бактериальная этиология) - Данные ВСР (PNN50? VLF, ИН) |
Предложен алгоритм наблюдения за данной категорией детей.
Детям с риском срыва адаптационных реакций проводить:
А) учитывая сохраняющиеся симптомы астении у детей (плохая сосредоточенность ребенка, чрезмерная возбудимость - гиперкинез, снижение умственной и физической активности, сохраняющаяся капризность) после острого периода заболевания, в основе которой лежит неблагоприятный тип реагирования ВНС, показана нормализация режима дня, полноценный сон, достаточные физические нагрузки (прогулки, гимнастика), полноценное питание, избегать переутомления; использовать витамины, минеральные комплексы, растительные адаптогены, метаболические средства, улучшающие микроциркуляцию, по показаниям - ноотропные препараты; использовать средства, способствующие более быстрому устранению энергодефицита и гипоксии, в первую очередь в нервных клетках (цитофлавин, L-карнитин); по показаниям – консультация невролога, психиатра, психолога.
Б) учитывая сохраняющиеся симптомы иммунодефицитного состояния, детям со сниженным РЗП следует рекомендовать: динамическое наблюдение за анализом крови с подсчетом СИЛМП и КФЗ; при сохраняющихся изменениях решить вопрос о назначении иммуномодуляторов (ликопид, виферон, циклоферон) и консультации гематолога.
В) учитывая сохраняющиеся изменения на ЭКГ в сочетании с измененным ИН, нарушенным энергодефицитным состоянием у детей после острого периода заболевания, следует рекомендовать: повторное проведение электрокардиографии; по показаниям – ЭХО-КГ, консультация кардиолога.
Таким образом, проведенная нами оценка состояния адаптационных возможностей детей с синдромом тонзиллита при острых инфекционных заболеваниях позволила не только прогнозировать недостаточность адаптационных механизмов, но и сформировать группу риска по срыву адаптации и разработать алгоритм наблюдения за данной категорией детей.
Выводы. Изучение РЗП, состояния ВНС и сердечно-сосудистой системы даёт возможность оценить состояние адаптационных возможностей детей с синдромом тонзиллита при острых инфекционных заболеваниях, прогнозировать недостаточность адаптационных реакций, сформировать группы риска по срыву адаптации и разработать алгоритм наблюдения за данной категорией детей.
Библиографическая ссылка
Плахотникова С.В. ПРОГНОЗИРОВАНИЕ НЕДОСТАТОЧОСТИ АДАПТАЦИОННЫХ РЕАКЦИЙ У ДЕТЕЙ С СИНДРОМОМ ТОНЗИЛЛИТА // Современные проблемы науки и образования. 2019. № 2. ;URL: https://science-education.ru/en/article/view?id=28661 (дата обращения: 07.05.2026).



