Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE LONG-TERM RESULT OF THE WRIST JOINT ARTROPLASTY WITH THE CERAMIC IMPLANT (CLINICAL CASE)
Ревматоидный артрит, псориатическая артропатия, подагрическая артропатия – системные заболевания с волнообразным течением и прогрессирующим разрушением суставов, локомоторного аппарата, сухожилий [1; 2]. В патологический процесс вовлекается большое число суставов, как крупных, так и мелких. Современная ортопедия доказала безусловное преимущество для качества жизни метода эндопротезирования крупных суставов [3; 4]. Пациенты, перенесшие замену тазобедренных или коленных суставов, все чаще стали обращать внимание на деформацию и ограничение суставов верхней конечности [5].
Несмотря на раннюю диагностику, активное наблюдение, агрессивную терапию, в практике травматологов-ортопедов встречаются выраженные деформации суставов кисти [4]. Характеристиками изменения в суставах кисти являются радиальная девиация костей запястья, слияние костей запястья, формирование костных анкилозов запястно-пястных суставов с формированием костного конгломерата. Лучевое смещение конгломерата костей запястья и пястных костей приводит к ульнарной девиации проксимальных фаланг и вывихам сухожилий разгибателей пальцев в проекции пястно-фаланговых суставов. Локтевое смещение проксимальных фаланг пальцев кисти вместе с вывихом сухожилий провоцирует проксимальные межфаланговые суставы к порочному положению (лучевая девиация, дегенеративный отрыв точки крепления короткого разгибателя от основания средней фаланги, деформация «шеи лебедя»).
Наиболее частыми причинами обращения пациентов с системными заболеваниями является ограничение функции и болевой синдром. При клиническом осмотре обращает на себя внимание увеличение объема сустава, лучевая девиация пястных костей, локтевая девиация пальцев кисти. Сухожилия разгибателей истончаются и смещаются в межпальцевые промежутки [6]. По данным рентгенологического исследования, кости запястья подвергаются дегенеративному процессу с нарушением кровообращения, проявляющимся на компьютерной томографии кистозной перестройкой костной ткани. В более поздний период на рентгенограммах кости запястья сливаются в единый конгломерат [5].
Материалы и методы
В Новосибирском НИИТО им. Я.Л. Цивьяна за период с 2010 года по настоящее время выполнено 58 первичных эндопротезирований лучезапястных суставов керамическими эндопротезами. Из этого числа в 5 случаях ортопедическая помощь оказана при системных заболеваниях. В данной статье представлен результат шестилетнего наблюдения за пациенткой, которой выполнена ортопедическая помощь с использованием керамического эндопротеза при ревматоидном артрите.
Описание клинического случая
Пациентка М. Диагноз: ревматоидный артрит, серопозитивный, развернутая стадия, эрозивный II–III. Нейропатия лучевого нерва справа. Страдает ревматоидным артритом с 2007 года. На момент обращения в 2012 году пациентка была в возрасте 42 лет, проходила динамическое наблюдение у ревматолога и получала базисную терапию. В июле 2012 года пациентка поступила в отделение эндопротезирования суставов Новосибирского НИИТО. При поступлении у пациентки были взяты анализы крови и мочи для выявления воспаления и определения рисков возможных осложнений. Общий анализ мочи от 20.07.2012: желтая, прозрачная, удельный вес 1025, реакция нейтральная, белок в моче 0,08, глюкоза – отрицательная, кетоновые тела +, желчные пигменты отрицательные, лейкоциты 0–1, эпителий плоский 0–1. Исследование системы гемостаза от 20.07.2012 (в скобках здесь и далее приводится диапазон нормальных значений показателей): протромбиновое время 11,2 сек (10,0–14,0), МНО 1,00 (0,89–1,17), протромбиновый индекс 104,0% (70,0–105,0), АПТВ 31,2 сек (24,3–35,0), фибриноген 2,7 г/л (1,5–4,0). Биохимические исследования от 20.07.2012: билирубин общий в крови 10,1 мкмоль/л (5,0–21,0), глюкоза в крови 4,50 ммоль/л (4,10–6,10), калий в крови 4,51 ммоль/л (3,50–5,10), натрий в крови 144,7 ммоль/л (136,0–145,0), общий белок в крови 70,8 г/л (64,0–83,0), мочевина в крови 5,0 ммоль/л (2,5–8,3), СРБ 0,5 мг/л (0,0–5,0). Гематологические исследования (от 20.07.2012), в т.ч. клинический анализ крови: тип крови венозный WBC (количество лейкоцитов) 6,1 10*9/л (4,0–8,8), RBC (количество эритроцитов) 4,42 10*12/л (3,80–5,10), HGB (гемоглобин) 125,0 г/л (120,0–150,0), HCT (гематокрит) 38,90% (35,00–45,00), MCV (средний объём эритроцита) 88,0 fl (81,0–100,0), MCH (среднее содержание HGB в RBC) 28,3 pg (27,0–34,0), MCHC (соотношение гемоглобина к гематокриту) 32,1 g/dl (32,0–36,0), PLT (тромбоциты) 203 10*9/л (150–350), цветовой показатель 0,88 (0,85–1,05), MPV (средний объём тромбоцита) fl (6,0–12,0); лейкоцитарная формула: базофилы 0% (0–1), эозинофилы 2% (0–5), миелоциты 0% (0–0) метамиелоциты (юные) 0% (0–0), палочкоядерные нейтрофилы 1% (1–6), сегментоядерные нейтрофилы 62% (47–72), лимфоциты 27% (19–37), моноциты 8% (3–11), плазматические 0% (0–1) морфология лейкоцитов отр., морфология эритроцитов отр., СОЭ (метод Вестергрена) 7 мм/ч (1–20).
Принимая во внимание несвязанный тип эндопротеза и особенность установки компонентов методом Pressfit, пациентке выполнена денситометрия для определения характеристик костной ткани. При анализе полученных результатов исследования минеральной плотности костной ткани (МПК) от 11.07.2012 выявлено: МПК в дистальных эпиметадиафизах костей левого предплечья и поясничного отдела позвоночника соответствует норме. Неравномерное снижение МПК проксимальных отделов бедренных костей; в шейках бедренных костей снижение плотности костной ткани составляет ~ 18% справа и ~ 6% слева относительно пиковых значений костной массы (T-score Neck RF = -1,4; T-score Neck Left Hip = -0,5).
А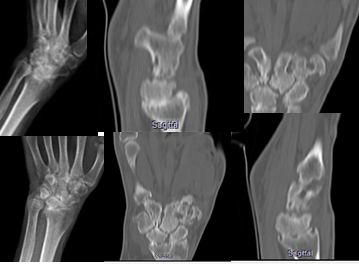 Б
Б
Рис. 1. Результаты лучевой диагностики пациентки М.: А – рентгенография кистевого сустава, Б – фронтальные и сагиттальные срезы МСКТ кистевого сустава
Пациентке были выполнены рентгенологические исследования (рис. 1). На рентгенограммах от 20.07.2012 определяется следующее: видимых костно-травматических повреждений не выявлено. Взаимоотношения костей, образующих л/запястные суставы, кости запястья, запястно-пястные, пястно-фаланговые, межфаланговые суставы, нарушены, деформация преимущественно лучезапястных суставов и суставов костей запястья. Суставные щели лучезапястных суставов, костей запястья, запястно-пястных суставов, пястно-фаланговых суставов, межфаланговых суставов кистей сужены с признаками узурации. Контуры суставных поверхностей сочленяющихся костей л/запястных, запястно-пястных, пястно-фаланговых суставов с субхондральным склерозом и краевыми костными разрастаниями 2 ст. Структура сочленяющихся костей изменена, остеопороз смежных суставных концов.
Травматолого-ортопедический статус при поступлении 19.07.2012: при осмотре рук признаков активного воспаления и следов оперативного вмешательства не отмечено. Объем движений в суставах оценён по системе, предложенной В.О. Марксом, и составил: в лучезапястном суставе – разгибание/сгибание 05-0-05, приведение/отведение 15-0-20, супинация/пронация 0-0-0; в пястно-фаланговых суставах (МСР) – разгибание/сгибание 10-0-90, приведение/отведение 10-0-10; в первом пальце – отведение/приведение 70-0-45; в проксимальных межфаланговых суставах – разгибание/сгибание 5-0-100; в межфаланговом суставе первого пальца – разгибание/сгибание 5-0-80; в дистальном межфаланговом суставе – разгибание/сгибание 2-0-90. Функциональные тесты: тест на повреждение глубокого сгибателя пальца "-"; тест на повреждение поверхностного сгибателя пальца "-"; тест на сохранность сгибания и разгибания первого пальца кисти "+"; тест Watson (ладьевидная кость) "+"; тест Reagan (трехгранная кость) "+"; тест ладьевидно-полулунного баллотирования "+". Болевой синдром (на момент поступления) – 9 баллов по шкале ВАШ. Оценка согласно опроснику DASH (где 0 баллов – соответствует хорошей функции верхней конечности, 100 баллов – полному отсутствию функции верхней конечности) выявила 60,8 баллов. Оценка по шкале Mayo wrist score (MWS) – 20 баллов (шкала MWS имеет следующие характеристики: 90–100 баллов – отличный результат, 80–90 – хороший, 60–80 – удовлетворительный, менее 60 – неудовлетворительный).
Учитывая анамнез заболевания, жалобы пациента, данные осмотра и клинического обследования, а также данные рентгенографии и MСКT, определены показания для хирургического лечения. С целью купирования болевого синдрома и восстановления функции лучезапястного сустава пациентке выполнена операция: тотальное эндопротезирование правого лучезапястного сустава эндопротезом Moje keramik MBW.
Конструкционной особенностью примененного эндопротеза является наличие в нем трибологической пары трения «керамика – керамика». В данной модели эндопротеза используется одна короткая дистальная ножка, устанавливаемая в головчатую кость, и одна короткая проксимальная ножка, устанавливаемая в лучевую кость (рис. 2). Эндопротез является несвязанным, установка предполагает использование собственных ресурсов костной ткани. Во время выполнения оперативного вмешательства осуществляется удаление суставной поверхности лучевой кости, проксимального ряда костей запястья и резецируется суставная поверхность головчатой кости. При помощи компактеров осуществляется уплотнение костномозговых каналов. Компоненты эндопротеза устанавливаются соответственно в лучевую и головчатую кости. Эндопротез собирается в ране, после чего выполняется пластика капсулы лучезапястного сустава. Дополнительные средства фиксации в послеоперационном периоде у пациентки не использовались.
Послеоперационный период у пациентки протекал спокойно. В течение 6 недель пациентка пользовалась фигурным бинтованием, единственным способом, позволяющим осуществлять разработку сустава и не провоцировать эндопротез к вывиху чрезмерными движениями. Контрольный осмотр осуществлялся через 6 месяцев с момента операции (рис.3).
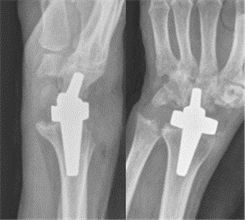
Рис. 2. Послеоперационные рентгенограммы правого лучезапястного сустава в двух проекциях с визуализацией компонентов эндопротеза


Рис. 3. Фотографии, демонстрирующие объем движений в правом лучезапястном суставе через 6 месяцев после операции
На контрольном осмотре через 12 месяцев после оперативного вмешательства пациентке было предложено прохождение повторных тестов для определения адаптационных механизмов верхней конечности. Движения в лучезапястном суставе (по Марксу): сгибание-разгибание – 20-0-80, приведение-отведение – 20-0-40, супинация-пронация – 30-0-30. Болевые ощущения снизились до 3 баллов по шкале ВАШ. При этом пациентка отмечает, что в период обострения основного заболевания болевые ощущения могут достигать 5 баллов. По опросникам DASH и MWS отмечена положительная динамика с результатами 38 и 55 соответственно. Заключение рентгенографического исследования от 11.02.2013 следующее: тотально-замещенный эндопротезом Moje правый лучезапястный сустав без признаков нестабильности на фоне ревматоидного артрита.
На контрольном осмотре через 24 месяца с момента оперативного вмешательства дополнительной положительной и отрицательной динамики не было выявлено.
В 2016 году пациентка во время гололеда упала на оперированную руку, после чего появилась боль в лучезапястном суставе. Для верификации диагноза пациентке выполнено МСКТ оперированного лучезапястного сустава с целью выявления разрушений со стороны костной ткани, эндопротеза или признаков нестабильности его компонентов (рис. 4).
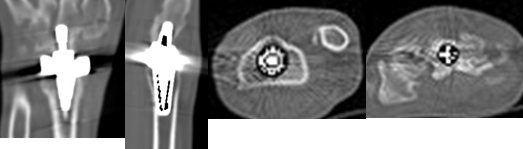
Рис. 4. МСКТ правого лучезапястного сустава пациентки М. в 2016 г.
Результаты МСКТ исследования правого лучезапястного сустава от 28.03.2016: выполнены мультипланарные реконструкции в сагиттальной, аксиальной, фронтальной проекциях, 3D-реконструкции. На полученных изображениях определяется следующее: Наличие артефактов от эндопротеза на уровне исследования. Состояние после тотального замещения правого лучезапястного сустава эндопротезом Moje. Взаимоотношение компонентов эндопротеза правого лучезапястного сустава не нарушено. Нарушения целостности и дислокации эндопротеза, а также резорбции костной ткани по его периферии не выявлено. В структуре костей правого запястья множественные субхондральные кисты со склерозированными контурами. Контуры головчатой, крючковидной большой и малой трапециевидных костей деформированы, с краевыми костными разрастаниями. Артифициальный костный дефект головки правой локтевой кости. Артифициальный костный дефект проксимального ряда костей правого запястья и проксимального отдела головчатой кости. Анкилоз 2, 3, 4, 5 пястно-фаланговых суставов правой кисти. Остеопороз костей дистального отдела правого запястья. По данным МСКТ отчетливо видны компоненты эндопротеза, установленные в головчатую и лучевую кости, признаков конструкционных разрушений не выявлено. Признаков нестабильности компонентов эндопротеза, как и участков разряжения костной ткани, также не наблюдается.
Таким образом, проведённое обследование после факта падения пациентки не выявило ни дислокации компонентов эндопротеза, ни повреждений костной ткани. В этой связи пациентке было рекомендовано консервативное лечение по месту жительства.
На последующем контрольном осмотре в июне 2018 года пациентка указывала на болезненность по ходу сухожилия локтевого сгибателя кисти, простреливающие непостоянные боли вдоль локтевой поверхности кисти, в связи с чем имеются ограничения движений IV, V пальцев правой кисти. Боли в покое не беспокоят, в то время как бытовая активность может провоцировать дискомфорт в области оперированного сустава. В целом пациентка адаптирована к социальным условиям и отмечает общий положительный эффект от проведенного оперативного вмешательства (рис. 5). Результаты ВАШ составили 3 балла, DASH – 40 и MWS – 60 баллов.


Рис. 5. Объем движений в правом лучезапястном суставе на контрольном осмотре в 2018 году
Заключение
Опыт использования керамических имплантатов Moje MBW в Новосибирском НИИТО им. Я.Л. Цивьяна демонстрирует хорошие результаты лечения, а именно: снижение болевого синдрома, улучшение объема движений в пораженном суставе, что существенно улучшает качество жизни пациентов. Таким образом, метод тотального эндопротезирования является методом выбора для пациентов с патологией лучезапястных суставов, особенно страдающих системными заболеваниями.
Библиографическая ссылка
Александров Т.И., Прохоренко В.М., Чорний С.И., Симонова Е.Н. ОТДАЛЕННЫЙ РЕЗУЛЬТАТ ЭНДОПРОТЕЗИРОВАНИЯ ЛУЧЕЗАПЯСТНОГО СУСТАВА КЕРАМИЧЕСКИМ ИМПЛАНТАТОМ (КЛИНИЧЕСКИЙ СЛУЧАЙ) // Современные проблемы науки и образования. 2018. № 5. ;URL: https://science-education.ru/en/article/view?id=28151 (дата обращения: 16.05.2026).



