Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
MICROBIC LANDSCAPE CONTENTS OF LACRIMAL SAC AND KONGYUNCTIV DEFEAT SIDE INTACT EYES IN CHILDREN WITH NEONATAL DACRYOCYSTITIS
Дакриоцистит новорожденных (ДН) продолжает оставаться наиболее частым гнойно-воспалительным заболеванием органа зрения и его придаточного аппарата у детей первого года жизни. Именно периоду новорожденности принадлежит «лидерство» по частоте возникновения дакриоцистита среди всех воспалений слезного мешка у детей [1-3]. Существует несколько теорий этиопатогенеза дакриоцистита новорожденных. Преобладает представление, что нерассосавшаяся желатинообразная пробка из слизи и омертвевших эмбриональных клеток или эмбриональная рудиментарная мембрана закрывают выход из слезно-носового канала в полость носа и являются основными причинами развития ДН [4]. Наряду с этим предложена теория воспалительных причин развития ДН [5, 6]. Отделяемое из конъюнктивальной полости с момента рождения ребенка позволяет предположить наличие препятствия в слезных путях ребенка, возникшего вследствие воспалительного процесса во внутриутробном периоде. Возникновению ДН способствует несовершенство защитных механизмов внешних барьеров у новорожденных детей [6]. Таким образом, в современной офтальмологии нет однозначного понимания этиопатогенеза ДН, и характер заболевания трактуется как промежуточное состояние между аномалией развития слезоотводящих путей и приобретенной патологией новорожденных.
Мнения исследователей о возбудителях при ДН также противоречивы. Ю.Ю. Осокиной установлено преобладание у детей с ДН условно-патогенной микрофлоры с частым присутствием Streptococcus viridans и Staphylococcus epidermidis. Автор полагает, что возникновение препятствия в слезных путях во внутриутробном периоде является результатом воспалительного процесса. Исследование проведено в Кемеровской области [6]. Г.З. Галеева (2013) считает, что этиологический спектр возбудителей дакриоцистита новорожденных за последние десятилетия значительно изменился. Автор определила ведущих возбудителей для разных клинических форм дакриоцистита новорожденных: основным при катаральном процессе является Staphylococcus еpidermidis (54,7%); при гнойном дакриоцистите – Staphylococcus аureus (15,2%), Staphylococcus pneumoniae (13,9%) и Staphylococcus еpidermidis (13,9%); при флегмонозном дакриоцистите – Staphylococcus аureus (45,5%) и Staphylococcus еpidermidis (31,9%) [7]. По сообщению V.W. Wong et al., чаще всего при дакриоцистите у детей был выявлен также Staphylococcus epidermidis [8]. По данным А.С. Райковой и М.В. Зайцевой (2016), обследовавших 83 ребенка в возрасте от 1 месяца до 3 лет с хроническим и флегмонозным дакриоциститом, наиболее распространенными при врожденной непроходимости слезно-носового протока были Staphylococcus epidermidis, Staphylococcus saprophyticus (34,8%) и Staphylococcus aureus (18,6%). При флегмонозном дакриоцистите коагулазонегативные стафилококки и Staphylococcus aureus встречались с одинаковой частотой – в 37,5% случаев, Staphylococcus pneumonia был выявлен в 12,5%. С одинаковой частотой в 6,25% были представлены дифтероиды и неферментирующие грамотрицательные бактерии (Actinetobacter) [9]. Т.Н. Воронцовой с соавт. (2010) выявлено, что микрофлора конъюнктивальной полости детей с хроническим дакриоциститом представлена Staphylococcus epidermidis (53,3%), Staphylococcus aureus (23,0%), Enterococcus faecalis (13,3%), Alcaligenes faecalis (11,5%), Candida albicans (11,5%) и Enterobacter (6,7%), включая микстинфекцию [10]. Современная ситуация такова, что сведения о микрофлоре слезного мешка у детей с дакриоциститом являются недостаточными [10]. Это касается и ДН, где данные являются единичными, что требует продолжения соответствующих исследований.
Цель исследования – изучение микробного пейзажа содержимого слезного мешка на стороне поражения и конъюнктивы интактного глаза у детей с дакриоциститом новорожденных.
Материал и методы исследования. Проведен анализ результатов микробиологического исследования содержимого слезного мешка при ДН на стороне поражения у 39 детей (39 глаз), а также из конъюнктивальной полости интактного глаза у 34 детей (34 глаза). Все дети были первого года жизни и поступили с флегмонозным дакриоциститом для хирургического лечения в офтальмологическое отделение ГБУЗ «Детская краевая клиническая больница» Министерства здравоохранения Краснодарского края в 2016–2017 гг. От всех родителей как от законных представителей больных детей, участвовавших в исследовании, было получено добровольное информированное согласие на его проведение. Кроме того, родители были проинформированы о своих правах.
Результаты исследования и их обсуждение. Мальчики болели ДН в 1,8 раза чаще девочек – 64,7% против 35,3% соответственно. Средний возраст детей при обращении в стационар составил 8,65±0,45 (δ=2,58) месяца при возрастном диапазоне в группе от 4 до 12 месяцев. У подавляющего числа детей ДН был диагностирован сразу после рождения – в 44,1%. У всех детей диагноз был установлен в течение первых 4 месяцев жизни. Клинические признаки ДН почти у 80% детей проявились в первые два месяца после рождения. Несмотря на достаточно раннюю диагностику, за стационарной помощью родители обратились с детьми в возрасте старше полугода, до этого дети лечились по месту жительства. Сроки установления диагноза дакриоцистита новорожденных представлены на рисунке 1.
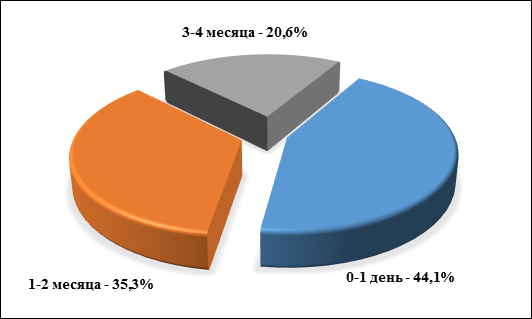
Рис. 1. Сроки установления диагноза дакриоцистита новорожденных, уд. вес, %
Наследственность по ДН была отягощена в 20,6% случаев и отсутствовала у большинства – в 79,4%. Сопутствующая глазная патология в виде врожденной катаракты была выявлена у 2,9% детей. Большинство детей родились доношенными – 97,3%, недоношенных было лишь 2,7%. Естественный способ родоразрешения был в 85,3%, кесарево сечение было применено в 14,7%. Из анамнеза выяснено, что в 82,4% случаев матери детей с ДН перенесли в первом триместре беременности острую респираторную вирусную инфекцию (ОРВИ). Таким образом, способ родоразрешения и степень доношенности не влияли на частоту развития ДН. В то же время перенесенная большинством матерей во время беременности ОРВИ может являться фактором риска для плода, что вполне соответствует воспалительной теории происхождения ДН вследствие внутриутробной инфекции [5, 6, 11].
Во время лечения по месту жительства большинству детей проводили массаж слезного мешка (97,3%). Как правило, с этого начинается и только этим может зачастую завершиться лечение ДН. Не делали массажа слезного мешка лишь в 2,7%. Обращает на себя внимание, что почти в половине случаев диагностическая флюоресцеиновая слезно-носовая проба не проводилась, а положительной была лишь у 0,7% детей. Скорее всего редкое проведение пробы обусловлено отсутствием флюоресцеина на местах. Результаты слезно-носовой пробы представлены на рисунке 2.
Впервые зондирование слезного мешка в 96,6% случаев было проведено в офтальмологическом отделении Детской краевой клинической больницы, повторное зондирование было сделано в 3,4%. Во многих случаях зондирование слезного мешка является эффективным методом лечения ДН, восстанавливающим проходимость слезно-носового канала.
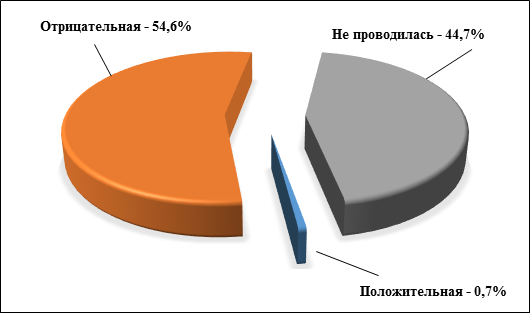
Рис. 2. Результаты флюоресцеиновой слезно-носовой пробы у детей с дакриоциститом новорожденных, уд. вес, %
Наиболее распространенной микрофлорой у обследованных нами детей с ДН в флегмонозной стадии были Staphylococcus epidermidis – в 46,1% (18 глаз) и Staphylococcus aureus – в 10,3% случаев (4 глаза). Streptococcus pneumonia (2 глаза) и Streptococcus SPP (2 глаза) были выявлены с одинаковой частотой в 5,1%. Также с одинаковой частотой в 2,6% были высеяны Streptococcus epidermidis (1 глаз) и Streptococcus mitis (1 глаз). В 12,8% посев не дал роста (5 глаз). Другие возбудители были выявлены в общей сложности в 15,4% (6 глаз). Результаты исследования представлены на рисунке 3.
Среди других возбудителей в единичных случаях были: Stenotrophomonas maltophilia, Haemophilus influenzae, Ochrobactrum anthropi, Streptococcus pseudoporcinus, Streptococcus agalactiae, Streptococcus pyogenes, Pseudomonas aeruginosa (синегнойная палочка), Acinetobacter calcoaceticus var. lwoffii, Serratia marcescens, Klebsiella pneumoniae, Enterococcus faecalis, Streptococcus группы G, Streptococcus parasanguinis, Acinetobacter baumannii. Таким образом, среди возбудителей при ДН были и нозокомиальные представители. Американское общество инфекционных болезней (IDSA) в 2009 г. анонсировало инициативу 10х20, в рамках которой до 2020 г. планировалось создание 10 новых антибиотиков против возбудителей госпитальных инфекций – Enterobacter SPP, Enterococcus faecium, Staphylococcus aureus, Acinetobacter baumannii, Pseudomonas aeruginosa и Klebsiella pneumoniae. Последние 3 возбудителя относятся к самым частым и опасным возбудителям нозокомиальных инфекций.
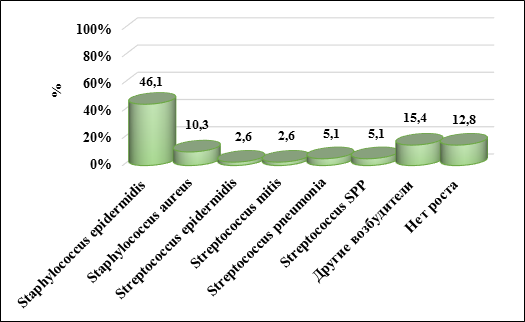
Рис. 3. Микробный пейзаж содержимого слезного мешка у детей с дакриоциститом новорожденных на стороне поражения, уд. вес, %
В сравнении с возбудителями из содержимого слезного мешка при ДН микробный пейзаж конъюнктивы интактных глазах был гораздо «скромнее». Наиболее распространенной микрофлорой конъюнктивы интактных глаз у детей с ДН были Staphylococcus epidermidis – в 41,2% (14 глаз), Streptococcus SPP – в 17,6% (6 глаз), Streptococcus pneumonia – в 11,8% (4 глаза), Streptococcus G – в 2,9% (1 глаз). Другие возбудители были выделены в 14,7% (5 глаз). Не было роста в 11,8% (4 глаза). Результаты исследования представлены на рисунке 4.
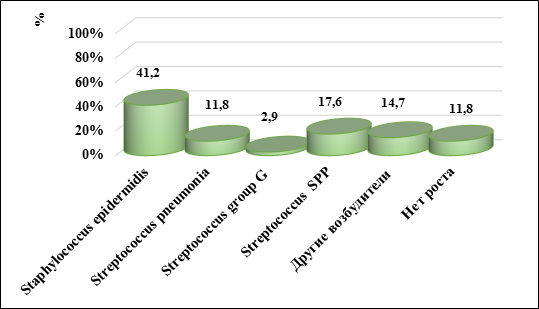
Рис. 4. Микробный пейзаж отделяемого из конъюнктивы интактных глаз детей с дакриоциститом новорожденных, уд. вес, %
Антибактериальная терапия занимает очень важное место в лечении ДН, несмотря на то, что ее основной целью является восстановление проходимости слезно-носового канала. На начальных этапах развития ДН местная противовоспалительная терапия может являться единственной. В большинстве случаев лечение назначается эмпирически, до получения результатов бактериологического исследования. Знание наиболее часто встречающихся возбудителей ДН в конкретном регионе помогает выбрать наиболее эффективную антибактериальную терапию. На рисунке 5 отражена сравнительная характеристика микробного пейзажа содержимого слезного мешка на стороне поражения и с конъюнктивы интактных глаз у детей с ДН.
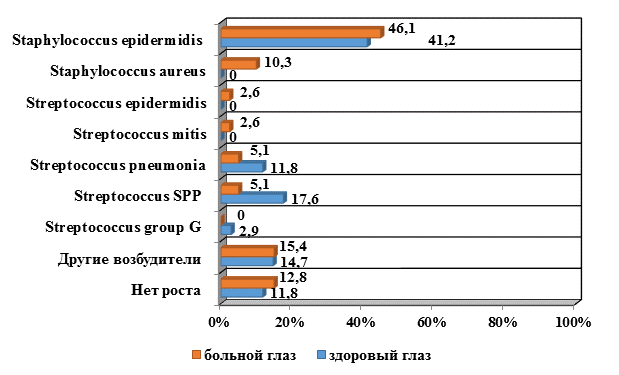
Рис. 5. Сравнительная характеристика микробного пейзажа содержимого слезного мешка на стороне поражения и с конъюнктивы интактных глаз у детей с дакриоциститом новорожденных, уд. вес, %
Заключение. Наиболее распространенной микрофлорой у обследованных нами детей с флегмонозным ДН были Staphylococcus epidermidis (46,1%) и Staphylococcus aureus (10,3%), Streptococcus pneumonia и Streptococcus SPP встречались редко – в 5,1%. Еще реже были выявлены Streptococcus epidermidis и Streptococcus mitis – в 2,6%. В 12,8% посев был стерильным. Другие возбудители были выявлены в общей сложности в 15,4%. Наиболее распространенной микрофлорой конъюнктивы интактных глаз у детей с ДН были Staphylococcus epidermidis (41,2%), Streptococcus SPP (17,6%) и Streptococcus pneumonia (11,8%). Другие возбудители были в 14,7%. Посев был стерильным в 11,8% случаев.
Библиографическая ссылка
Акопова Э.К., Комаровских Е.Н. МИКРОБНЫЙ ПЕЙЗАЖ СОДЕРЖИМОГО СЛЕЗНОГО МЕШКА НА СТОРОНЕ ПОРАЖЕНИЯ И КОНЪЮНКТИВЫ ИНТАКТНОГО ГЛАЗА У ДЕТЕЙ С ДАКРИОЦИСТИТОМ НОВОРОЖДЕННЫХ // Современные проблемы науки и образования. 2018. № 5. ;URL: https://science-education.ru/en/article/view?id=28029 (дата обращения: 17.05.2026).



