Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
FEATURES OF FAT METABOLISM IN PREGNANT WOMEN DEPENDING ON THE GESTATIONAL AGE, BODY WEIGHT AND NATURE OF THE DISTRIBUTION OF ADIPOSE TISSUE
Физиологическая беременность сопровождается гормональными и метаболическими изменениями, в том числе и у здоровых женщин, не имеющих избыточной массы тела и ожирения, направленными на непрерывное поступление питательных веществ к плоду, независимо от особенностей и характера питания матери. Известно, что большое значение для развития плода и новорожденного имеет метаболизм липидов [1].
Экспериментальные и клинические исследования последних лет демонстрируют тесную взаимосвязь избыточного накопления жировой ткани с нарушением регуляции метаболического баланса, в том числе и липидного обмена, что в свою очередь может стать основной составляющей в этиологии акушерской патологии, в частности преэклампсии и гестационного сахарного диабета [2–4].
Пристальное внимание ученых в последние годы обращено к проблеме фетального программирования хронических заболеваний у взрослых, согласно которой риск ожирения и сопутствующей неинфекционной патологии предопределяется особенностями внутриутробного развития и во многом зависит от нутритивного статуса матери [5]. В литературе появляется все больше данных, свидетельствующих о роли гиперлипидемии при беременности в эпигенетическом программировании и увеличении риска атерогенеза для матери и ее потомства в будущем [6–8].
Вместе с тем данные о направленности метаболизма липидов во время беременности неоднозначны. Вероятно, объяснением этому служит тот факт, что в большинстве исследований в качестве маркера ожирения используется индекс массы тела, который на индивидуальном уровне не всегда в достаточной мере отражает массу жировой ткани и особенно характер ее преимущественного расположения. В то же время установлено, что развитие целого ряда метаболических нарушений связано в первую очередь с висцеральной жировой тканью. Ранее проведенными исследованиями было показано, что преимущественно висцеральный характер жироотложения является фактором риска сердечно-сосудистых осложнений у лиц, в том числе не имеющих избыточной массы тела и ожирения [9].
Несмотря на высокую распространенность избыточной массы тела и ожирения среди беременных, на сегодняшний день недостаточно изучено влияние характера накопления и распределения жировой ткани на развитие клинических метаболических нарушений, особенно у беременных с нормальной массой тела.
Учитывая вышеизложенное, раскрытие механизмов метаболических изменений во время беременности и их ассоциации с особенностями состава тела, массой и характером жироотложения, особенно у женщин, не имеющих избыточной массы тела и ожирения, является актуальным на сегодняшний день и должно способствовать пониманию взаимосвязи этих нарушений с акушерскими и перинатальными исходами.
Целью настоящего исследования явилось изучение особенностей липидного обмена у женщин в зависимости от индекса массы тела, срока беременности, а также массы и характера жироотложения.
Материалы и методы исследования. В проспективном когортном исследовании на основании добровольного информированного согласия приняли участие 939 женщин с одноплодной беременностью, наступившей в естественном цикле и завершившейся срочными родами, без тяжелой соматической и инфекционной патологии (за исключением избыточной массы тела и ожирения). При постановке на диспансерный учет по беременности всем женщинам проводили традиционное антропометрическое исследование с измерением роста в сантиметрах, веса в килограммах с последующим вычислением ИМТ отношением веса в килограммах к росту в метрах квадратных. В зависимости от исходного ИМТ женщины были разделены на 3 группы – с нормальной массой тела (n=392), с избыточной массой тела (n=312) и с ожирением (n=235). В соответствии с поставленной целью всем беременным дополнительно определяли массу жировой ткани (ЖМ) биоимпедансным методом с использованием аппарата АВС-01 «МЕДАСС» («МЕДАСС», Россия) и характер жироотложения с помощью ультразвукового исследования (УЗИ) [10]. Измеряли толщину подкожного жира (тПКЖ) и толщину висцерального жира (тВЖ), представленного двумя фракциями – слоем внутрибрюшного жира (тВБЖ) и преперитонеального жира (тППЖ) [11, 12] с последующим вычислением индекса жира брюшной стенки (ИЖБС) соотношением максимальной толщины ППЖ к минимальной толщине ПКЖ. Висцеральный тип преимущественного жироотложения устанавливали при величине индекса более 1 и подкожный тип – при показателе индекса менее 1 [13]. Лабораторное обследование включало определение концентрации общего холестерина (ОХ), триглицеридов (ТГ), липопротеинов низкой (ЛПНП) и высокой плотности (ЛПВП). Срок беременности определяли по анамнестическим данным (дате последней менструации, первой явке в женскую консультацию) и результатам ультразвуковой фетометрии. Исследование проводили трижды в течение беременности – в конце I, II и III триместра.
Статистическая обработка полученных данных выполнена с помощью пакета программ Statistica 12,0 (США). Проверка нормальности распределения количественных признаков в группах сравнения проводилась с использованием критериев Колмогорова–Смирнова, Шапиро–Уилка. Количественные переменные при нормальном распределении представлены в виде среднего значения и стандартного отклонения (М±SD), при распределении, отличном от нормального, – в виде медианы и значений 25–75-го перцентиля – Me [LQ; UQ]. Различия между выборками устанавливались путем проверок нулевых статистических гипотез с использованием непараметрического критерия Манна–Уитни (U-критерий) для дисперсионного анализа двух независимых выборок и с помощью критерия Краскела–Уоллиса (H-критерий) – при сравнении трех выборок. Для определения ассоциации между переменными использован метод ранговой корреляции Спирмена. Критическое значение уровня статистической значимости (р) при проверке нулевых гипотез принималось равным 0,05.
Результаты исследования и их обсуждение. В ходе анализа динамики показателей липидограммы по триместрам установлено, что средние концентрации липидов увеличиваются у всех беременных c ростом срока гестации, при этом концентрация атерогенных липидов, представленных ТГ, ЛПНП и ОХ, была достоверно выше у женщин с избыточной массой тела и ожирением (р<0,05) (рис. 1а-в). Вместе с тем уровень ЛПВП имеет тенденцию к снижению пропорционально предгестационному ИМТ (рис. 1г).
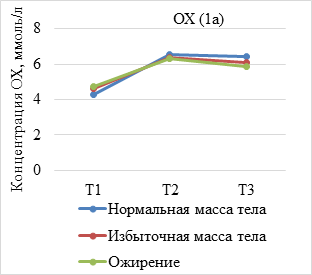
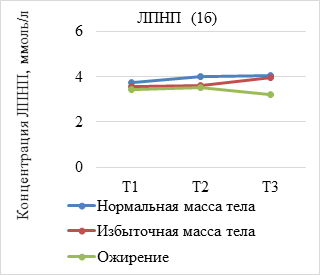
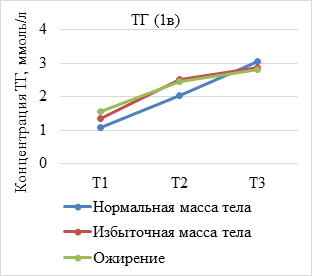

(А–Г). Динамика показателей липидограммы у беременных с нормальной, избыточной массой тела и ожирением. Т1 – I триместр; Т2 – II триместр; Т3 – III триместр
В результате оценки параметров липидограммы у беременных в I триместре установлено, что, несмотря на нормальные показатели уровня ТГ и ЛПВП во всех группах, наблюдалось статистически значимое уменьшение уровня ЛПВП (р=0,009) и нарастание концентрации триглицеридов (р=0,002) пропорционально увеличению ИМТ. Показатели ОХ увеличивались незначительно, а уровень ЛПВП уменьшался с ростом ИМТ при отсутствии статистически значимых различий между группами (р=0,430; р=0,378).
Во II триместре беременности уровень ОХ, ЛПНП и ТГ увеличивался во всех исследуемых группах. При этом содержание ОХ у женщин с нормальным весом составило 6,57±1,53 ммоль/л, что незначительно превышало данный показатель в группе с избыточным весом (6,4±1,2 моль/л) и ожирением (6,3±1,25 ммоль/л), различия между группами статистически не значимы (р=0,184). Концентрация ТГ во II триместре во всех группах превышала нормальные значения и составила 2,02±0,87 ммоль/л у женщин с нормальной массой тела и 2,50±0,66 ммоль/л при избыточном весе, что в 1,9 раз выше, чем в I триместре. У беременных с ожирением в конце II триместра концентрация триглицеридов в 1,6 раза превышала показатели I триместра. Различия между группами статистически значимы (р=0,035). Концентрация ЛПВН во II триместре уменьшилась при отсутствии достоверных различий между группами (р=0,109).
Сравнительный анализ динамики увеличения концентрации показателей липидограммы у беременных продемонстрировал различные темпы их роста в зависимости от предгестационного ИМТ. Так, у женщин с ожирением установлены более низкие темпы увеличения уровня ТГ, а также ОХ, ЛПНП.
Ранее нами было показано, что в период беременности происходят существенные изменения жирового компонента состава тела, которые наиболее выражены у женщин с предгестационным ИМТ 18–24,99 кг/м2. С помощью ультразвукового исследования было установлено, что у беременных с нормальной массой тела на протяжении всего гестационного периода наблюдалось увеличение тПКЖ (r=0,216; р=0,026) и тППЖ (r=0,587; p=0,000), что в совокупности приводило к увеличению ИЖБС (r=0,383; р=0,000), отражающего перераспределение жировых отложений с преимущественным накоплением в висцеральной области. Подобная тенденция наблюдалась у беременных с избыточной массой тела [14].
Анализ показателей липидограммы в зависимости от характера жироотложения позволил установить, что в I триместре беременности, несмотря на нормальные показатели липидного спектра, концентрация ОХ, ТГ и ЛПНП была выше, а ЛПВП – ниже при преимущественно висцеральном типе жироотложения по сравнению с аналогичными показателями в группе с подкожным типом распределения жировой ткани. Подобная тенденция наблюдалась в группе с избыточной массой тела. У беременных с ожирением на протяжении всего гестационного периода атерогенные фракции липидов также характеризовались наиболее высокими значениями в группе с преимущественно висцеральным типом накопления жировой ткани.
С целью оценки ассоциации изучаемых клинико-метаболических показателей у беременных был проведен корреляционный анализ, в ходе которого выявлено наличие тесных взаимосвязей между показателями липидограммы, антропометрическими данными, массой и характером распределения жировой ткани.
Установлено, что нарастающий дисбаланс показателей липидограммы сопровождался увеличением ИМТ и перераспределением жировых отложений с локализацией преимущественно в висцеральной области (таблица).
Корреляционные взаимосвязи показателей липидного обмена с антропометрическими данными и характером жироотложения по результатам УЗИ
|
Показатель |
ОХ |
ЛПНП |
ЛПВП |
ТГ |
|
ИМТ |
r=0,241; p=0,001 |
r=0,356; p=0,031 |
r=–0,312; p=0,002 |
r=0,403; p=0,002 |
|
ЖМ |
r=0,613; p=0,004 |
r=0,357; p=0,164 |
r=–0,224; p=0,041 |
r=0,547; p<0,001 |
|
тПКЖ |
r=0,163; p=0,164 |
r=0,121; p=0,067 |
r=–0,118; p=0,481 |
r=0,412; p=0,003 |
|
тППЖ |
r=0,496; p=0,014 |
r=0,367; p=0,090 |
r=–0,368; p=0,004 |
r=0,592; p=0,001 |
|
ИЖБС |
r=0,554; p=0,014 |
r=0,296; p=0,084 |
r=–0,211; p=0,013 |
r=0,539; p=0,004 |
Примечание: r – коэффициент корреляции Спирмена, p – уровень статистической значимости коэффициента корреляции.
Оценивая полученные данные, можно сделать заключение, что нарушения липидного обмена нарастают пропорционально ИМТ и с ростом срока гестации. Наши результаты подтверждают, что и беременность, и ожирение вносят существенный вклад в развитие дислипидемии. Профиль циркулирующих липидов менялся на протяжении всего периода гестации, при этом выраженность изменений определялась избыточным накоплением жировой ткани преимущественно висцеральной локализации.
В совокупности изменения липидного профиля отражают физиологическую адаптацию организма матери к беременности и выражаются в развитии анаболической фазы в I и II триместрах, сопровождающейся увеличением синтеза липидов и накоплением жировых отложений, сменяющейся в III триместре катаболической фазой, возникающей вследствие развития физиологической инсулинорезистентности, при которой происходят липолиз периферической жировой ткани и повышение в плазме липопротеинов, включая ТГ, и ЛПНП. Описанные изменения направлены на обеспечение потребностей быстро растущего плода в питательных веществах и энергии и отражают усиление инсулинорезистентности, свойственной течению даже физиологической беременности.
Согласно современным представлениям антенатальный и гестационный периоды рассматриваются как критические периоды жизни, связанные с существенным увеличением массы тела и являющиеся факторами, провоцирующими клиническую манифестацию метаболического синдрома, при этом долгосрочные риски для здоровья во многом определяются исходным гормонально-метаболическим статусом матери [15].
Анализ полученных данных демонстрирует, что независимо от предгестационного ИМТ у беременных происходят увеличение концентрации ОХ, ТГ и снижение уровня ЛПВП.
Таким образом, результаты проведенного исследования свидетельствуют, что в развитии дислипидемии определяющую роль играет не столько ИМТ, сколько масса жировой ткани, а также характер жироотложения. При этом важную роль в формировании нарушений липидного обмена играет перераспределение жировых отложений с преимущественной локализацией в абдоминальной области, свойственное течению даже физиологической беременности. Подобные изменения липидного профиля определяют сходство обменных процессов при беременности и при метаболическом синдроме (МС), что дает основания считать беременность прообразом МС.
Следует обратить внимание, что для беременных с нормальной массой тела характерны метаболические изменения, сходные с таковыми при ожирении. Механизмы, участвующие в патогенезе ожирения, являются частью физиологических процессов, способствующих материнской адаптации к беременности, и выражаются в увеличении веса, развитии инсулинорезистентности и хронического воспаления. С учетом вышеизложенного становится очевидным, что избыточное накопление жировой ткани, особенно висцеральной локализации, представляет существенный риск для физиологического течения метаболических процессов в организме беременной, повышая тем самым риск осложненного течения беременности.
Заключение. Проведение дальнейших исследований, направленных на изучение метаболического профиля при физиологической и осложненной беременности, должно способствовать расширению представлений о механизмах фетального метаболического программирования, в понимании которых находятся резервы снижения частоты акушерской и перинатальной патологии, а также хронических неинфекционных заболеваний, как у женщин, так и у их детей в последующие годы жизни.
Библиографическая ссылка
Чабанова Н.Б., Василькова Т.Н. ОСОБЕННОСТИ ЖИРОВОГО ОБМЕНА У БЕРЕМЕННЫХ В ЗАВИСИМОСТИ ОТ СРОКА ГЕСТАЦИИ, МАССЫ ТЕЛА И ХАРАКТЕРА ЖИРООТЛОЖЕНИЯ // Современные проблемы науки и образования. 2018. № 5. ;URL: https://science-education.ru/en/article/view?id=28004 (дата обращения: 16.05.2026).



