Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
NT-PROBNP (N-END FRAGMENT OF THE PREDATOR OF CEREBRAL NATRIONURIC PEPTIDE) IN PATIENTS WITH CHRONIC HEART FAILURE AT THE PHASE OF THE PRIMARY MEDICAL ASSISTANCE PROCEED
Актуальность. Хроническая сердечная недостаточность (ХСН) – это распространенный, хронически прогрессирующий синдром, расчетная частота вновь выявленных заболеваний которого составляет 1–2% и увеличивается с возрастом [1]. Синдром характеризуется тяжелым прогнозом и является одним из самых затратных заболеваний на Западе [2]. Прогресс, сделанный за последние два десятилетия, привел к появлению научно доказанных стратегий, значительно снижающих смертность и заболеваемость ХСН; хорошо зарекомендовали себя эффекты таргетной комплексной терапии, сфокусированные на пациентах системы амбулаторного наблюдения, а также достижения в области имплантации медицинских устройств [3].
Натрийуретические пептиды (НП) являются эндогенными гормонами, производимыми, помимо прочих тканей, сердцем и вырабатываемыми в ответ на напряжение стенок миокарда и/или их перегрузку. Режим действия и эффекты высвобождения НП при ХСН недостаточно хорошо изучены. Тем не менее большое количество исследований указывает, что высвобождение и повышение уровня НП, несомненно, связаны со степенью тяжести сердечной недостаточности. Также существует гипотеза, что повышение уровня циркулирующего НП во время сердечной недостаточности может способствовать активации механизма компенсирования у отказывающего сердца, что нейтрализует многие вредные патофизиологические каскады, наблюдаемые при сердечной недостаточности, посредством роста натрийуреза, диуреза, вазорелаксации; вероятно, он также снижает недостаточно адаптируемое сердечное ремоделирование [4]. Использование уровней НП в качестве лабораторного параметра, особенно мозгового натрийуретического пептида (МНП) и его амино-терминального пропептидного эквивалента (NT-proBNP), рекомендовано руководствами Европейского общества кардиологов (ЕОК) для «исключения альтернативных причин одышки (если уровень НП ниже границы исключения, сердечная недостаточность маловероятна)» и для «получения информации о прогнозах» [5]. Некоторые описанные в литературных источниках исследования также предполагают, что МНП/NT-proBNP могут быть использованы для определения лечения сердечной недостаточности, представляя существенную клиническую пользу [6]. Уровни НП также оказались связаны (в ограниченном количестве исследований) с результатами, где повышенные уровни NT-proBNP значительно увеличивали риск нежелательных исходов [6].
Цель исследования. Оценка значимости направления клинически стабильных пациентов с ХСН со сниженной фракцией желудочкового выброса (≤ 40%) и уровнями N-концевого фрагмента прогормона мозгового натрийуретического пептида (NT-proBNP) ≥ 600 пг/мл к специалисту (кардиологу) в оптимизации терапии сердечной недостаточности, определяемой как соблюдение рекомендаций относительно лечения уровня I-A (согласно директивам ЕОК по лечению СН).
Материалы и методы. Показатель NTproBNP (N-концевого фрагмента предшественника мозгового натрийуретического пептида) был оценен с помощью ручного (портативного) устройства Анализатор Cobas h232, а также тестовых полосок, содержащих специфичный для серии кодовый чип. Тест-полоски использовались в качестве вспомогательного средства для диагностики пациентов с подозрением на застойную сердечную недостаточность, для мониторирования пациентов с компенсированной дисфункцией левого желудочка и стратификации рисков у пациентов с острым коронарным синдромом. В качестве исследуемого материала использовалась цельная венозная кровь, объем пробы составлял 150 мкл.
Исследование проводилось в группе больных с ХСН со сниженной фракцией желудочкового выброса (≤ 40%) (n=32). Все пациенты находились на диспансерном наблюдении в терапевтическом отделении ГБУЗ РБ поликлиники № 50 г. Уфы.
Критерии включения в исследование
1. Диагноз «сердечная недостаточность» должен быть поставлен или подтвержден кардиологом и/или лечащим врачом согласно записи в анамнезе пациента, сделанной в любой период времени.
2. Фракция желудочкового выброса ≤ 40%, что подтверждается записью в анамнезе пациента, сделанной в любой период времени.
3. Возраст старше 18 лет.
На этапе скрининга из исследования исключались пациенты, у которых было проведено обширное хирургическое вмешательство за последние 3 месяца или запланировано обширное хирургическое или кардиологическое вмешательство в период проведения исследования; пациенты со злокачественными новообразованиями или другими значимыми сопутствующими заболеваниями, указывающими на нестабильность состояния; пациенты с сопутствующими заболеваниями, которые могут сопровождаться повышенным уровнем натрийуретического пептида (NP), такими как почечная недостаточность (рСКФ < 25 мл/мин/1,73 м2, рассчитанная по формуле MDRD), недавняя (менее 3 месяцев) черепно-мозговая травма или недавний (менее 3 месяцев) инсульт, новый диагноз или острый приступ ХОБЛ в течение последних 3 месяцев; пациенты, которые регулярно проходят лечение и наблюдаются у кардиологов по поводу СН (более двух раз в год); очень слабые пациенты, прогнозируемая продолжительность жизни которых из-за наличия сопутствующих заболеваний составляет менее 6 месяцев.
До включения в исследование у всех участников было получено письменное информированное согласие.
У всех испытуемых измеряли антропометрические (рост, вес, индекс массы тела BMI), определяли демографические (год рождения, возраст, пол, расовая принадлежность, условия жизни, статус занятости, статус курения, статус страхования здоровья, уровень образования), клинические (длительность сердечной недостаточности, первичная этиология сердечной недостаточности, госпитализации, связанные с сердечной недостаточностью, за последние 12 месяцев до исходного визита и во время исследования, сердечно-сосудистые и иные сопутствующие заболевания, которые присутствовали на момент подписания информированного согласия) характеристики, основные физиологические показатели (артериальное давление и частота сердечных сокращений), лабораторные анализы (гемоглобин, креатинин, калий), получали информацию о текущем лечении СН, включая медикаментозные и немедикаментозные виды лечения, а также все сопутствующие препараты для лечения прочих заболеваний. Влияние заболевания (у всех пациентов) и оптимизация терапии ХСН у пациентов в проспективном периоде на связанное со здоровьем качество жизни оценивались с использованием европейской шкалы EQ-5D и Канзасского опросника для пациентов с кардиомиопатией (KCCQ).
Дизайн исследования. Анализировались данные 3 визитов: визит 1, визит 2 (рекомендуемый интервал не позже 6 месяцев после исходного), визит 3 (рекомендуемый интервал не ранее чем через 3 месяца и предпочтительно не позже 4 месяцев после визита 2; максимум через 10 месяцев после исходного визита).
Во время исходного визита (визит 1) все отобранные пациенты с ХСН, которые удовлетворяли всем критериям отбора и у которых отсутствовали критерии исключения, заполняли опросники для оценки качества жизни. Во время данного визита исследователь оценивал клиническую стабильность пациента и у всех пациентов были взяты образцы крови для определения NT-proBNP посредством прибора Анализатор Cobas h232. Пациенты, которые считались клинически стабильными и имели уровень NT-proBNP ≥ 600 пг/мл, были направлены к кардиологу для оценки возможной оптимизации лечения. После визита к кардиологу, но не позднее чем через 6 месяцев после исходного визита исследования, пациент возвращался в клинику на визит 2. В ходе визита 2 пациент снова заполнял опросники для оценки качества жизни; исследователь также решал, будет ли пациент следовать рекомендациям кардиолога. Через 3 месяца после визита 2 пациент проходил последний визит, в ходе которого были задокументированы клинический исход и результаты качества жизни, после чего были взяты образцы для определения уровня NT-proBNP.
Для статистической обработки данных использовалась электронная таблица Еxсel 2010. Для сравнения двух разных групп применялся критерий Стьюдента для несвязанных выборок с различными дисперсиями, для оценки динамики внутри одной группы – критерий Стьюдента для связанных выборок. Достоверными считались различия с уровнем значимости p≤0,05. Данные представлены в формате «среднее арифметическое ± стандартное отклонение».
Результаты исследования. В ходе исследования выбыли 9 пациентов в связи с исходно низким содержанием в крови NT-proBNP (≤600 пг/мл). Таким образом, в статистическую обработку были включены данные наблюдения лиц, полностью завершивших протокол исследования (n=23). В зависимости от внесения изменений в тактику лечения ХСН кардиологом пациенты для анализа результатов были разделены на 3 группы:
1) пациенты без изменения терапии СН (n=8);
2) пациенты, которым было проведено изменение дозировок, режима фармакологического лечения, не соответствующего рекомендациям уровня I-A согласно текущим руководствам ЕОК по лечению ХСН (n=6);
3) пациенты, терапия ХСН которых была изменена согласно директивам ЕОК (n=9).
Исходные антропометрические, демографические, физиологические характеристики исследуемых групп представлены в таблице 1.
Таблица 1
Данные, характеризующие исследуемые группы
|
Группа Показатель |
1-я группа n=8 |
2-я группа n=6 |
3-я группа n=9 |
|
Возраст, лет |
73,5±13,1 |
65,3±10,3 |
72,1±10,4 |
|
Пол, м/ж |
4/4 |
4/2 |
6/3 |
|
Рост, см |
167±5,3 |
172±6,3 |
172±8,6 |
|
Масса тела, кг |
77±22 |
82±10 |
83±24 |
|
ЧСС, в минуту |
71±4,2 |
72±7 |
70±5,8 |
|
САД, мм рт. ст. |
139±7,8 |
131±6* |
125±14,4** |
|
ДАД, мм рт. ст. |
77,4±6 |
78,5±9,3 |
75,4±9,1 |
|
ФВ, % |
38±2,3 |
38±1,3 |
37±2,1 |
|
NT-proBNP |
3044±1858 |
3326±2506 |
1812±1473 |
|
Шкала здоровья (опросник EQ-5D) |
55,6±13 |
52,5±8,8 |
46,2±6,5 |
|
ФК ХСН (NYHA), % (абс.): · II · III · IV |
38 (3) 62 (5) 0 |
67 (4) 33 (2) 0 |
0 89 (8) 11 (1) |
Примечание:* р≤0,05 – при сравнении 1-й и 2-й группы, ** р≤0,05 – при сравнении 1-й и 3-й группы.
Между 1-й и 2-й группой, 1-й и 3-й группой имелись достоверные различия в САД, и это клинически объяснимо по критериям формирования групп.
У больных в 3-й группе по сравнению с 1-й и 2-й группой на начало исследования было достоверно меньше пациентов со II ФК ХСН NYHA (0% vs 38% vs 67%, р<0,05), больше с III ФК ХСН NYHA (89% vs 62% vs 33%, р<0,05), и IV ФК ХСН NYHA (11% vs 0% vs 0 %, р<0,05).
Таблица 2
Сопутствующие заболевания исследуемых групп
|
Группы Сопутствующие заболевания |
1-я группа % (абс.) |
2-я группа % (абс.) |
3-я группа % (абс.) |
|
Стенокардия напряжения |
87,5 (7) |
50 (3) |
89 (8) |
|
Постинфарктный кардиосклероз |
50 (4) |
33 (2) |
78 (7) |
|
Гипертоническая болезнь |
100 (8) |
83,3 (5) |
89 (5) |
|
Атеросклероз периферических сосудов |
0 |
17 (1) |
0 |
|
Дислипидемия |
12,5 (1) |
32 (2) |
78 (7) |
|
Фибрилляция предсердий |
37,5 (3) |
33(2) |
11 (1) |
|
Экстрасистолия |
25 (2) |
17 (1) |
22 (2) |
|
Хроническая ревматическая болезнь сердца |
0 |
33 (2) |
0 |
|
Дилатационная кардиомиопатия |
25 (2) |
17 (1) |
0 |
|
АКШ |
0 |
17 (1) |
22 (2) |
|
Протезирование клапана сердца |
0 |
17 (1) |
0 |
|
Стентирование коронарных артерий |
12,5 (1) |
33 (2) |
33 (3) |
|
Аневризма сердца |
0 |
0 |
11(1) |
|
Тромболизис |
0 |
0 |
11(1) |
|
Протезирование брюшного отдела аорты |
12,5 (1) |
0 |
0 |
|
Сахарный диабет 2-го типа |
38 (3) |
0 |
22 (2) |
|
Ожирение |
12,5 (1) |
17 (1) |
44 (4) |
|
Заболевания опорно-двигательного аппарата |
0 |
17 (1) |
0 |
|
ПОНМК, ТИА |
12,5 (1) |
0 |
0 |
|
Заболевания органов дыхания |
0 |
0 |
22 (2) |
|
Заболевания желудочно-кишечного тракта |
0 |
0 |
11 (1) |
|
Атопический дерматит |
0 |
17 (1) |
0 |
|
Варикозное расширение вен нижних конечностей |
0 |
17 (1) |
0 |
Из таблицы 2 видно, что во всех группах сопровождающих нозологий наибольший процент приходится на заболевания сердечно-сосудистой системы (стенокардия напряжения, постинфарктный кардиосклероз, гипертоническая болезнь, дислипидемия).
Испытуемые из 1-й группы, в которой лечение ХСН и сопутствующих заболеваний не было изменено в среднем (медиана), принимали по 4 препарата. Наиболее часто использовались бета-адреноблокаторы (n=8; 100%), статины (n=7, 87,5%), антиагреганты (n=7; 87,5%), ИАПФ (n=4; 50%). Частота использования всех лекарственных средств в данной группе представлена на рисунке 1.
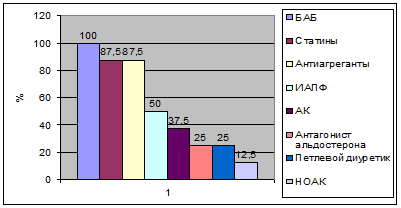
Рис. 1. Частота использования лекарственных средств у пациентов 1-й группы
Испытуемые из 2-й группы исходно принимали: бета-адреноблокаторы (n=5; 83%), антиагреганты (n=5; 83%), статины (n=3; 50%), антагонист альдостерона (n=3; 50%); ИАПФ (n=2; 33%), антагонисты кальция (n=1; 16,6%) (рис. 2).
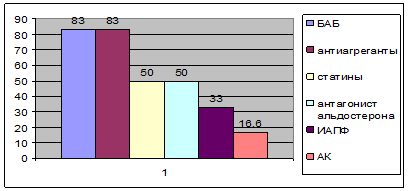
Рис. 2. Частота применения лекарственных средств у пациентов 2-й группы до визита к кардиологу
Пациенты из 3-й группы, терапия ХСН которых была изменена согласно директивам ЕОК, изначально принимали в среднем (медиана) по 4–5 препаратов. В их число входили: бета-адреноблокаторы (n=9; 100%), ИАПФ (n=8;89%), статины (n=8; 89%), антиагреганты (n=8;89%), нитраты короткого действия (n=7; 78%), антагонист альдостерона (n=3; 33,3%) Полный список представлен на рисунке 3.
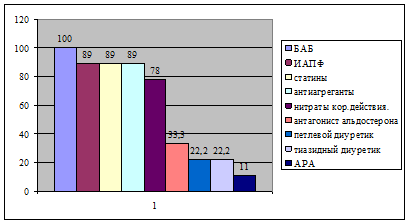
Рис. 3. Частота применения лекарственных средств у пациентов 3-й группы до визита к кардиологу
На визите 2, который состоялся в среднем через 2 месяца после исходного визита, были получены данные, которые достоверно не отличались от исходных клинико-физиологических характеристик (табл. 3).
Таблица 3
Данные, характеризующие исследуемые группы, полученные на визите 2
|
Группа Показатель |
1-я группа n=8 |
2-я группа n=6 |
3-я группа n=9 |
|
Масса тела, кг |
77±22 |
82±11 |
83±24 |
|
ЧСС, в минуту |
71±4,0 |
73,7±7,0 |
70±4,7 |
|
САД, мм рт. ст. |
138±6,2 |
128±11 |
125±6,4 |
|
ДАД, мм рт. ст. |
74,9±5,4 |
77,8±7,0 |
73,3±6,2 |
|
Шкала здоровья (опросник EQ-5D) |
54,0±14 |
63,0±9,0 |
48±9,0 |
|
ФК ХСН (NYHA), % (абс.): · II · III · IV |
38 (3) 62 (5) 0 |
83,3 (5) 16,6 (1) 0 |
0 100 (9) 0 |
На визите 3, состоявшемся через 3 месяца, были выявлены следующие данные (табл. 4).
Таблица 4
Данные, характеризующие исследуемые группы, на визите 3
|
Группа Показатель |
1-я группа n=8 |
2-я группа n=6 |
3-я группа n=9 |
|
Масса тела, кг |
77±22 |
80±11 |
81±23 |
|
ЧСС, в минуту |
69±3,0 |
72±4,2 |
69±5,0 |
|
САД, мм рт. ст. |
134±7,8 |
127±7,0 |
120±7,6** |
|
ДАД, мм рт. ст. |
73±5,2 |
76±3,8 |
71±6,3 |
|
NT-proBNP |
782,5±251,6* |
1058±686,5** |
757,3±571,5*** |
|
Шкала здоровья (опросник EQ-5D) |
61±11 |
69±7,9 |
54±7,3 |
|
ФК ХСН (NYHA), % (абс.): · II · III · IV |
38 (3) 62 (5) 0 |
83,3 (5) 16,6 (1) 0 |
0 100 (9) 0 |
Примечание:* р≤0,05 – в 1-й группе между началом и окончанием исследования, ** р≤0,05 – во 2-й группе между началом и окончанием исследования,*** р≤0,05 – в 3-й группе между началом и окончанием исследования.
Выводы. За период наблюдения внутри всех трех клинических групп, отличающихся объемом лечения в соответствии с требованием ЕОК, отмечается достоверное снижение уровня NT-proBNP в периоде от начала до окончания наблюдения. При этом наибольшее снижение отмечается в 3-й группе (42% vs 32% vs 33% соответственно). Остальные клинико-демографические и физиологические показатели достоверно не изменились.
Таким образом, коррекция терапии, обеспеченная после консультации кардиолога-специалиста согласно директивам ЕОК на основании клинических данных, обеспечила более значимые изменения. При этом пациенты достигали целевых доз препаратов, получали оптимальные лекарственные комбинации. Достигнуты снижение частоты неблагоприятных исходов ХСН и задержка времени их наступления.
При этом метод исследования NT-proBNP у больных с хронической сердечной недостаточностью должен войти в рутинную клиническую практику как доступный, экономически необременительный контроллинговый комплексный тест, полезный как в первичной оценке состояния пациента, так и в мониторинге качества лечебно-оздоровительных мероприятий и приближении таргерности терапии
Библиографическая ссылка
Сыртланова Э.Р., Садретдинова Л.Д., Ганцева Х.Х., Ялаева А.П., Кожина Л.Ф. NT-PROBNP (N-КОНЦЕВОЙ ФРАГМЕНТ ПРЕДШЕСТВЕННИКА МОЗГОВОГО НАТРИЙУРЕТИЧЕСКОГО ПЕПТИДА) У БОЛЬНЫХ С ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ НА ЭТАПЕ ПЕРВИЧНОГО ЗВЕНА МЕДИЦИНСКОЙ ПОМОЩИ // Современные проблемы науки и образования. 2018. № 5. ;URL: https://science-education.ru/en/article/view?id=28001 (дата обращения: 04.06.2026).



