Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
THE EFFECT OF TEETH TO THE PSYCHOEMOTICAL
Все зубы, участвующие в процессе жевания, со временем подвергаются определенной степени естественного стирания. Физиологическая стираемость – это медленно текущий процесс приспособительного характера, предупреждающий функциональную перегрузку зубов и патологические изменения в тканях пародонта, создает условия для свободной артикуляции нижней челюсти и, как следствие, улучшает функцию жевания [1-3]. Этиологические факторы, под воздействием которых развивается повышенная стираемость, делятся на эндогенные и экзогенные. К первой группе факторов относятся: наследственная предрасположенность, нейродистрофические и эндокринные нарушения, обуславливающие неполноценную структуру эмали и дентина. Вторая группа включает: прием жесткой пищи, профессиональные вредности, условия внешней среды, парафункции жевательных мышц, патологию прикуса, зубочелюстные аномалии, частичную потерю зубов, нерациональное протезирование [4]. Повышенная стираемость зубов характеризуется быстрым течением, усиленной потерей твердых тканей зубов, заболеваниями пародонта, нарушениями функций жевательных мышц и височно-нижнечелюстных суставов. Появляющиеся при этом нарушения жевания, речи, эстетики, болевые ощущения создают неблагоприятный психоэмоциональный фон, что позволяет отнести повышенную стираемость зубов к одному из актуальных стоматологических заболеваний [5-7]. В последнее время повышенная стираемость становится все более распространенной проблемой. Согласно данным Ю.А. Федорова (1996), распространенность повышенной стираемости твердых тканей зубов составляет 21,8% в возрасте 25-50 лет [8; 9]. Вместе с тем определенный протокол лечения и ведения пациентов с повышенной стираемостью зубов, сопровождающейся нарушением психоэмоционального состояния, до сих пор не внедрен в практику стоматологии.
Цель исследования
Изучить эффективность поэтапного комплексного лечения больных с повышенной стираемостью зубов и улучшить психоэмоциональное состояние.
Материалы и методы
В стоматологической поликлинике ГБУЗ НО «Борская ЦРБ» в течение 11 месяцев 2017 г. было проведено клиническое обследование и лечение 15 пациентов в возрасте от 35 до 67 лет с повышенной стираемостью зубов. Соотношение мужчин и женщин в исследовании составило 60% и 40% соответственно. Средний возраст мужчин составил 53 года, женщин - 59 лет. Чтобы исключить влияние эндогенных факторов, для исследования отбирались соматически здоровые пациенты, что оценивалось по данным анкеты о состоянии здоровья. Все пациенты находились под наблюдением 11 месяцев. У 9 больных был обнаружен горизонтальный тип стираемости, у 6 – смешанный тип. У 6 пациентов имелись включенные дефекты зубных рядов в боковых отделах, у 5 – концевые дефекты.
Методы исследования разделились на основные (сбор анамнеза, изучение диагностических моделей) и дополнительные (ортопантомограммы, анализ анкет здоровья и результатов тестов дифференцированной самооценки).
Клиническое обследование включало изучение анамнеза жизни и заболевания, внешний осмотр и осмотр полости рта. Особое внимание уделялось изучению состояния твердых тканей зубов. Определение степени стираемости зубов в ходе клинического осмотра проводилось по классификации Г.А. Гаркуше, в которой выделено 3 степени тяжести: I - стираются бугорки и режущие края, II степень - стирается коронка до контактных площадок, III степень - стирается коронка до десны [10]. Отбирались пациенты с повышенной стираемостью зубов III степени тяжести, декомпенсированной формы, то есть с наиболее тяжелой формой.
Для определения уровня общесоматического здоровья пациентам предлагалось заполнить анкету здоровья, предложенную ранее В.В. Бойко (2009) [11], а нами модифицированную. Она состояла из блоков вопросов об аллергических реакциях, инфекционных заболеваниях, патологии сердечно-сосудистой, опорно-двигательной и центральной нервной систем, цереброваскулярных нарушениях, заболеваниях эндокринной системы, почек, желудочно-кишечного тракта, доброкачественных и злокачественных новообразованиях, операциях, приеме лекарственных препаратов, вредных привычках и стоматологическом анамнезе.
Для определения психоэмоционального состояния больных до и после лечения повышенной стираемости использовали тест дифференцированной самооценки функционального состояния [12]. Опросник состоял из 30 строк, в каждой из которых были два полярных утверждения, из них 10 строк характеризуют самочувствие испытуемого (1, 2, 7, 8, 13, 14, 19, 20, 25, 26), 10 – активность (3, 4, 9, 10, 15, 16, 21, 22, 27, 28), 10 – настроение (5, 6, 11, 12, 17, 18, 23, 24, 29, 30). Строки сгруппированы попарно: 1, 2 – самочувствие, 3, 4 – активность, 5, 6 – настроение и т.д. Испытуемому предлагалось из 30 пар противоположных выражений, 10 из которых характеризовало самочувствие, 10 – активность, 10 – настроение, выбрать цифру, наиболее точно отражающую психоэмоциональное состояние пациента в данный момент. Чем ближе к полюсу пациент зачеркивал цифру, тем больше данное качество было выражено в настоящий момент.
Нами был предложен алгоритм оказания помощи больным с повышенной стираемостью, согласно которому проводилось поэтапное комплексное лечение и который включал следующие этапы:
1) обучение правилам индивидуальной гигиены полости рта, подбор средств и предметов гигиены;
2) отказ от вредных привычек, соблюдение диеты, ограничение профессиональных вредностей;
3) профессиональная гигиена, санация полости рта, эндодонтическое лечение (по показаниям) и восстановление высоты коронок зубов композиционными материалами;
4) консультации врачей-специалистов общего профиля и лечение соматических заболеваний;
5) лечение сопутствующих заболеваний и симптомов;
6) поэтапное ортопедическое лечение повышенной стираемости зубов и дефектов зубных рядов;
7) динамическое наблюдение у врача-стоматолога.
Предварительно двум пациентам после консультации невропатолога по поводу парафункций жевательных мышц (бруксизм) был проведен лекарственный электрофорез при помощи гальванического воротника по Щербаку, массаж шейно-воротниковой зоны, лечение миорелаксантами для улучшения кровоснабжения головного мозга, функционального состояния центральной нервной системы, снижения мышечного тонуса и ослабления патологической постуральной активности.
На первом этапе создавали протезное пространство для восстановления межальвеолярного расстояния методом поэтапной дезокклюзии с помощью пластмассовой каппы на нижний зубной ряд толщиной 2 мм. В первые дни в ответ на растяжение жевательных мышц возникало повышение их тонуса, а после 21 дня мышечный тонус нормализовался, разобщение зубных рядов увеличивалось на толщину каппы. Затем проводилось повторное увеличение межальвеолярной высоты на 2 мм, поэтапно до необходимой высоты стершихся коронок [13]. При отсутствии неприятных ощущений проводилось лечение: в переднем отделе – изготовление металлокерамических коронок, при включенных дефектах в боковых отделах – комбинированных мостовидных протезов с литой окклюзионной поверхностью, при концевых дефектах – съемных пластиночных или дуговых протезов при частичной потере зубов c замковой и кламмерной системами фиксации.
Приводим клинический пример. Пациент П., 1961 г. р. Диагноз: генерализованная повышенная стираемость зубов III степени тяжести, декомпенсированная форма (рис. 1).
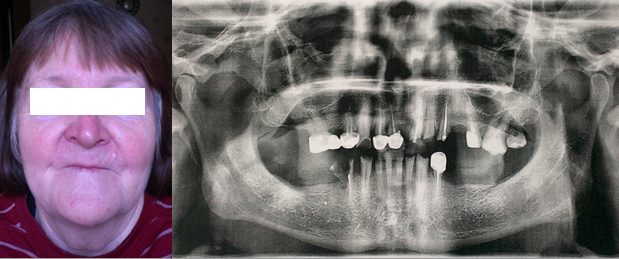
Рис. 1. Внешний вид пациентки и ортопантомограмма до лечения
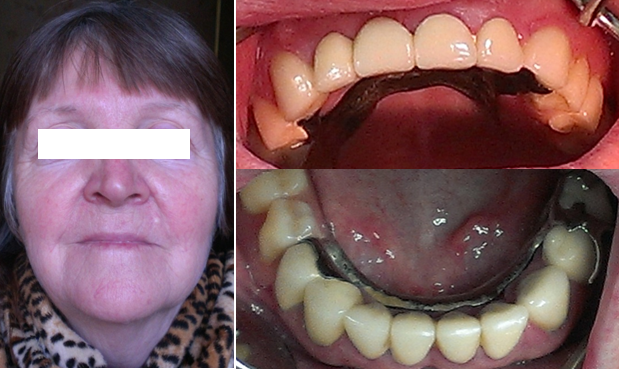
Рис. 2. Внешний вид пациентки после лечения и ортопедические конструкции в полости рта (металлокерамические коронки, съемный протез с металлическим базисом и дуговой протез при частичной потере зубов верхней и нижней челюстей с кламмерной системой фиксации)
Проведенное ортопедическое лечение: на верхнюю челюсть - съемным протезом с металлическим базисом при частичной потере зубов с кламмерной системой фиксации, зубы 1.3, 2.1, 2.2, 2.3 искусственными культями со штифтами и металлокерамическими коронками, на нижнюю челюсть - зубы 3.3, 3.2, 3.1, 4.1, 4.2, 4.3 металлокерамическими коронками, зуб 4.4 – искусственной культей со штифтом и металлокерамической коронкой; дуговым протезом при частичной потере зубов с кламмерной системой фиксации на 3.4, 4.4 (рис. 2).
Внешний вид пациента, которому было проведено ортопедическое лечение металлокерамическими коронками и съемными протезами, изменился, а именно, увеличилась высота нижней трети лица, разгладились подбородочная и носогубные складки, нормализовались функции жевания и речи, были восстановлены эстетические нормы улыбки, а также был улучшен психоэмоциональный фон пациента.
Результаты
В ходе проведенного нами исследования было обследовано и вылечено 15 пациентов. Больным изготовлены 25 искусственных культей со штифтами, 48 металлокерамических коронок, 11 комбинированных мостовидных протезов, 8 съемных протезов с металлическим базисом и 7 дуговых протезов при частичной потере зубов c замковой и кламмерной системами фиксации.
Нормализация индивидуальной гигиены полости рта, отказ от вредных привычек, ограничение профессиональных вредностей, санация полости рта, консультации и лечение у врачей смежных специальностей, а также гигиеническая, терапевтическая и ортопедическая подготовка пациентов, используемые в комплексном, последовательном лечении, способствовали восстановлению функции жевания, эстетики и, как следствие, оказали благотворное влияние на психоэмоциональный фон пациентов. Поэтапное повышение межальвеолярного расстояния до необходимой высоты стершихся коронок обеспечило прекращение болевых ощущений, а также улучшило эстетические нормы улыбки. Протезирование комбинированными мостовидными протезами, съемными пластиночными или дуговыми протезами при частичной потере зубов c замковой и кламмерной системами фиксации способствовало замещению дефектов зубных рядов и, как следствие, восстановлению функций жевания и речи. Протезирование металлокерамическими коронками в эстетически значимой зоне улучшило внешний вид пациентов. Предложенный алгоритм оказания помощи больным с повышенной стираемостью зубов III степени тяжести улучшил психоэмоциональное состояние пациентов и доказал свою эффективность.
При анализе результатов тестов дифференциальной самооценки функционального состояния пациентов с повышенной стираемостью зубов было выявлено ухудшение качества жизни больных по различным показателям до ортопедического лечения (рис. 3-5). Наибольшее снижение показателей наблюдалось в категории «Настроение», которое после комплексного лечения заметно улучшилось. Это связано с восстановлением эффективной функции жевания, улучшением субъективного состояния, что включает в себя прекращение болевой импульсации от капсулы височно-нижнечелюстных суставов и их биламинарных зон.
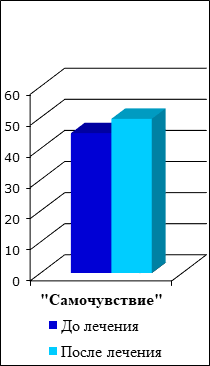
Рис. 3. Результаты тестов дифференцированной самооценки по шкале «Самочувствие» до и после лечения
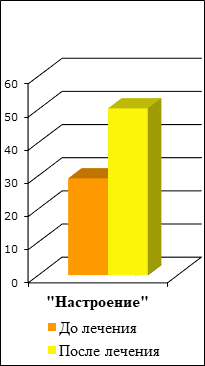
Рис. 4. Результаты тестов дифференцированной самооценки по шкале «Настроение» до и после лечения
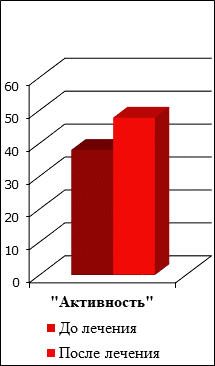
Рис. 5. Результаты тестов дифференцированной самооценки по шкале «Активность» до и после лечения
Заключение
Ортопедическое лечение повышенной стираемости зубов III степени тяжести способствует улучшению функционального состояния зубочелюстной системы, что, как установлено, влияет на качество жизни. Комплексное же лечение положительно влияет на получение удовлетворительных результатов протезирования и улучшение психоэмоционального фона. Разработанный нами алгоритм ведения пациентов с повышенной стираемостью зубов целесообразно использовать при планировании рационального стоматологического лечения, особенно у пациентов с пониженным психоэмоциональным состоянием.
Библиографическая ссылка
Жулев Е.Н., Горячева И.П., Брагина О.М., Плишкина А.А., Головина И.В. ВЛИЯНИЕ ПОВЫШЕННОЙ СТИРАЕМОСТИ ЗУБОВ НА ПСИХОЭМОЦИОНАЛЬНОЕ СОСТОЯНИЕ // Современные проблемы науки и образования. 2018. № 5. ;URL: https://science-education.ru/en/article/view?id=27906 (дата обращения: 16.05.2026).



