Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
TREATMENT OF PERIODONTAL DISEASES WITH USE A MAGNITOLASEROTHERAPY AND DARSONVALIZATION
На современном этапе развития стоматологии [1] важную роль занимает проблема профилактики, диагностики и лечения воспалительных заболеваний пародонта. Актуальность этой проблемы определяется широкой распространенностью их во всех возрастных группах (до 90%), тяжестью течения, негативным влиянием на состояние зубочелюстной системы и организма пациента в целом [2]. Наличие в организме человека хронических очагов инфекций может обусловить развитие и отягощать течение большого количества заболеваний [3]. Заболевания пародонта характеризуются широкой распространенностью [4] и интенсивностью поражения различных групп населения и приобретают не только медицинскую, но и социальную значимость [5]. На самом деле практикующий врач сталкивается с двумя основными клиническими разновидностями этой патологии: довольно типичными пародонтитами разной степени тяжести и генерализованными, нередко быстропрогрессирующими формами патологии пародонта [6]. В основе заболевания при пародонтитах лежит инфекция и атрофия альвеолярного отростка [7].
В настоящее время в качестве весьма эффективного противовоспалительного воздействия при патологии пародонта применяется излучение гелий-неонового лазера [8]. При лечении глубоко расположенных патологических очагов эффективным является применение низкоинтенсивного лазерного излучения ближней инфракрасной части спектра. Характеристика лазерного воздействия заключается во взаимодействии мощного монохроматического луча с внутриклеточными образованиями, в результате изменяется течение биохимических реакций структур молекул [7]. При усилении митотической активности клеток различных типов ускоряется эпителизация и органоспецифическое восстановление поврежденных тканей, усиливается и ускоряется регенерация раневых и лучевых поражений кожи и слизистой оболочки полости рта, костной ткани, обеспечивая физиологический режим регенерации [8]. Под действием лазера в ядрах клеток различных тканей человека увеличивается синтез нуклеиновых кислот (ДНК, РНК), увеличивается активность ферментов, усиливается обмен кислорода, пролиферация клеток, выражен иммуностимулирующий и трофический эффект, активируются репаративные процессы в тканях, отмечается расширение сосудов микроциркуляторного русла, нормализуется локальный кровоток [5]. Сочетанное воздействие постоянного магнитного поля и низкоинтенсивного лазерного излучения любой длины волны способствует более высокому проникновению лазерного излучения, усиливает энергоемкость тканей и расширяет диапазон его восприимчивости [8].
Методика дарсонвализации предусматривает использование высокочастотного (100-300 Гц) импульсного переменного синусоидального тока высокого напряжения (20 кВ) и малой силы (0,02 мА), проводимого стеклянными электродами [7]. Физиологическое действие дарсонвализации: улучшение кровообращения и микроциркуляции, повышение сосудистой проницаемости, стимулирование клеточного обмена и восстановительных процессов в тканях. Метод проявляет трофо-регенераторное действие, оказывает противозудный эффект [9]. Искровой разряд, а также озон и окислы азота, образующиеся в околоэлектродном пространстве, способны вызывать бактериостатический и бактерицидный эффект. Под воздействием искрового разряда в коже возникают очаги микронекрозов, что стимулирует фагоцитоз и выделение биологически активных вещества и медиаторов, а затем и их ингибиторов [10].
Показания для хирургической пародонтологии в настоящее время сужаются, так как совершенствуются и расширяются возможности консервативных методов [6].
Цель исследования. Определение эффективности применения физиотерапевтических процедур: магнитолазера и дарсонвализации в лечении пародонтита легкой и средней степени тяжести.
Материалы и методы исследования. Для проведения исследования были клинически обследованы 90 пациентов с пародонтитом легкой и средней степени тяжести в возрасте от 45 до 55 лет. При обращении у каждого пациента проведен: сбор жалоб и анамнеза с регистрацией данных о перенесенных и сопутствующих заболеваниях. Общеклиническое обследование включало: осмотр челюстно-лицевой области и полости рта с определением пародонтологического статуса, оценку и подсчет индекса налета и индекса зубного камня OHI-S Грина-Вермиллиона (Green, Vermillion, 1964), папиллярно-маргинально-альвеолярного индекса PMA (С. Parma, 1960), индекса кровоточивости десневой борозды SBI (Muhlemann и Son, 1971). Всем пациентам была назначена панорамная рентгенография с целью подтверждения диагноза и изучения состояния костной ткани пародонта. В зависимости от применяемой методики физиотерапевтического лечения исследуемые были разделены на 2 группы: первая основная n=30 человек и вторая основная n=30. Также была выделена контрольная группа, в которой не проводилось физиотерапевтическое лечение n=30. Все исследуемые получили стандартное пародонтологическое лечение и дополнительно физиотерапевтическое (1 и 2 группы). В процессе пародонтологического лечения пациентам 1 группы назначили магнитолазер аппаратом «КАП-Пародонтолог» в течение 6 минут (10 сеансов ежедневно) на область воспаленного участка альвеолярного отростка, 2 группы дарсонваль-аппаратом «Искра-1» в течение 10 минут (10 сеансов ежедневно), вдоль альвеолярного отростка челюсти по вестибулярной и язычной поверхностям. В комплексе базового лечения для улучшения пародонтологического статуса пациентам всех групп была проведена профессиональная гигиена и обучение гигиене полости рта с подбором предметов и средств.
Состояние пародонта оценивалось до и после проведенного комплекса лечения. Все пациенты были взяты на диспансерный учет с контрольными осмотрами через 1, 3, 6 и 12 месяцев. Статистический расчет показателей достоверности проводился по методу Стьюдента.
Результаты исследования и их обсуждения. Во всех исследуемых группах пациенты предъявляли жалобы на чувство дискомфорта в полости рта - 80%, запах изо рта - 95%, кровоточивость десен при чистке зубов и откусывании пищи - 100%, боли при приеме пищи - 43%.
По результатам объективных данных у пациентов с легкой степенью тяжести выявлено: гиперемия десны, межзубные сосочки и краевая десна цианотичны, кровоточивость при зондировании, наддесневые и поддесневые зубные отложения, пародонтальные карманы глубиной до 3–3,5 мм, подвижность зубов отсутствовала, на рентгенограмме начальная степень деструкции костной ткани альвеолярного отростка до 1/3. Объективные данные осмотра полости рта обследуемых со средней степенью тяжести: межзубные сосочки и краевая десна гиперемированы, отечны, кровоточивость десен, наддесневые и поддесневые зубные отложения, глубина пародонтальных карманов составила от 3,6 до 5 мм, подвижность зубов I и II степени по Миллеру (Miller S.C., 1938), на рентгенограмме резорбция костной ткани межальвеолярных перегородок от 1/3 до 1/2 длины корня.
Таблица 1
Динамика параметров количественных показателей состояния тканей пародонта (М ± m)
|
Показатели |
Хронический генерализованный пародонтит легкой и средней степени тяжести |
|||||
|
До лечения |
После лечения |
|||||
|
Контроль-ная группа |
Первая группа |
Вторая группа |
Контроль- ная группа |
Первая группа |
Вторая группа |
|
|
Индекс кровоточивости (SBI) |
1,21± 0,04 |
1,36± 0,05* |
1,28± 0,04* |
0,41± 0,01* |
0,11± 0,005* |
0,13± 0,006* |
|
Индекс PMA, %
|
38,7± 1,08 |
39,4± 1,08* |
36,2± 1,04* |
15,1± 0,45* |
7,3± 0,21* |
7,7± 0,23* |
|
Гигиенический индекс (OHI-S) |
2,1± 0,09 |
1,98± 0,08* |
2,28± 0,09* |
0,25± 0,01* |
0,22± 0,01* |
0,24± 0,01* |
Примечание: * - статистически достоверные показатели сравниваемых групп: p<0,05 (t-критерий Стьюдента).
После проведенного курса лечения пациенты контрольной и основных групп наблюдали снижение жалоб на чувство дискомфорта в полости рта, запах изо рта. При объективном осмотре выявлено снижение признаков воспаления: исчезла отечность и кровоточивость десны, она стала бледно-розового цвета, плотно прилегала к тканям зуба.
По результатам наших исследований, уровень гигиены в группах при первичном осмотре (табл. 1) у пациентов контрольной группы составил 2,1± 0,09, в первой группе – 1,98±0,08, во второй группе – 2,28±0,09 и оценивался как «неудовлетворительный». После профессиональной гигиены полости рта и пародонтологического лечения составил в контрольной группе 0,25±0,01, в первой группе - 0,22±0,01, во второй – 0,24±0,01 и оценивался как «хороший». В итоге индекс Грина-Вермиллиона показывает улучшение гигиенического состояния: снижение в контрольной группе на 88%; в первой - на 89%; во второй – на 90%.
Показатель индекса кровоточивости при первичном обследовании (табл. 1) в контрольной группе равен 1,21±0,04, в первой группе - 1,36±0,05, во второй группе – 1,28±0,04. Эти показатели говорят о кровоточивости десневой борозды и изменении окраски десны вследствие воспалительного процесса. После проведенного курса лечения показатели уменьшились в контрольной группе до 0,41±0,01, что можно оценить, как небольшая кровоточивость десневой борозды при неизмененном внешнем виде десны. В первой группе этот показатель составил 0,11±0,005, во второй – 0,13±0,006, их оцениваем, как незначительная кровоточивость и неизмененный вид десны. Динамика индекса кровоточивости: в контрольной группе отмечается снижение на 66%; в первой – на 92%; во второй – на 90%. После применения физиотерапевтических методов лечения кровоточивость снизилась на больший процент.
Индекс PMA в исходном состоянии у обследуемых (табл. 1) в контрольной группе составил 38,7±1,08, в первой группе - 39,4±1,08, во второй – 36,2±1,04. Эти цифры говорят о выраженности и распространенности патологического процесса в десне. После проведенного курса лечения показатели в контрольной группе равны 15,1±0,45 и отражают ограниченную распространенность патологического процесса. В первой группе индекс РМА составил 7,3±0,21, во второй – 7,7±0,23 и показал небольшую выраженность воспалительного процесса в десне. Динамика индекса PMA: в контрольной группе снизился на 61%; в первой – на 81,5%; во второй – на 79%, что показывает лучшие результаты при применении магнитолазера и дарсонвализации.
Таблица 2
Динамика параметров диспансерного наблюдения пациентов контрольной группы (М ± m)
|
Показатели |
После лечения |
1 месяц |
3 месяца |
6 месяцев |
12 месяцев |
|
Индекс кровоточивости (SBI) |
0,41± 0,01 |
0,49±0,01* |
0,58±0,02* |
0,79±0,03* |
1,27±0,04* |
|
Индекс РМА, % |
15,1± 0,45 |
16,6±0,66* |
19,7±0,80* |
24,9±0,97* |
33,4±1,002* |
|
Гигиенический индекс (OHI-S) |
0,25± 0,01 |
0,26±0,01* |
0, 36±0,01* |
0,57±0,02* |
0, 85±0,03* |
Примечание: * - статистически достоверные показатели сравниваемых групп: p<0,05 (t-критерий Стьюдента).
В течение всего периода наблюдения у 10 пациентов контрольной группы наблюдалась стойкая ремиссия, что составило 33,33%, 7 пациентам потребовалась профессиональная гигиена полости рта и медикаментозная терапия через 6 месяцев (23,33%), у 13 пациентов через 12 месяцев (43,33%) выявлен рецидив заболевания и назначено пародонтологическое лечение.
Таблица 3
Динамика параметров диспансерного наблюдения первой группы, в лечении которой применялся магнитолазер (М ± m)
|
Показатели |
После лечения |
1 месяц |
3 месяца |
6 месяцев |
12 месяцев |
|
Индекс кровоточивости (SBI) |
0,11± 0,005 |
0,13±0,005* |
0,15±0,005* |
0,17±0,006* |
0,22±0,008* |
|
Индекс РМА, % |
7,3± 0,21 |
7, 4±0,25* |
7,7±0,23* |
9,2±0,34* |
15,6±0,52* |
|
Гигиенический индекс (OHI-S) |
0,22± 0,01 |
0,23±0,01* |
0,32±0,01* |
0,49±0,01* |
0,76±0,02* |
Примечание: * - статистически достоверные показатели сравниваемых групп: p<0,05 (t-критерий Стьюдента).
За весь срок диспансерного наблюдения у 19 пациентов первой группы наблюдалась стойкая ремиссия (63,3%), 3 пациентам потребовалась противовоспалительная терапия и профессиональная гигиена через 3 месяца (10%) и 8 пациентам – через 12 месяцев (26,7%).
Таблица 4
Динамика параметров диспансерного наблюдения второй группы, в лечении которой применялась дарсонвализация (М ± m)
|
Показатели |
После лечения |
1 месяц |
3 месяца |
6 месяцев |
12 месяцев |
|
Индекс кровоточивости (SBI) |
0,13± 0,006 |
0,14±0,006* |
0,16±0,007* |
0,21±0,008* |
0,27±0,01* |
|
Индекс РМА, % |
7,7± 0,23 |
7,8±0,25* |
8,1±0,31* |
9,7±0,36* |
15,9±0,53* |
|
Гигиенический индекс (OHI-S) |
0,24± 0,01 |
0,25±0,01* |
0,38±0,01* |
0,55±0,02* |
0,79±0,03* |
Примечание: * - статистически достоверные показатели сравниваемых групп: p<0,05 (t-критерий Стьюдента).
В течение всего срока наблюдения у 17 пациентов второй группы наблюдалась стойкая ремиссия (56,7%), 4 пациента нуждались в пародонтологическом лечении через 6 месяцев (13,3%) и 9 пациентов – через 12 месяцев (30%).
Показатели диспансерного наблюдения через 1, 3, 6, и 12 месяцев выявили, что у пациентов, в лечении которых присутствовал физиотерапевтический метод, отмечалась более устойчивая ремиссия по сравнению с контрольной группой (она составила более 50% - 56,7% и 63,3%; в контрольной группе – 33,33%).
Показатели индексов у пациентов всех групп (табл. 2-4) с каждой диспансерной явкой ухудшались. Гигиенический индекс с хорошего уровня гигиены после лечения (0,25 - в контрольной группе, 0,22 - в первой, 0,24 – во второй) через 12 месяцев стал удовлетворительным (0,85, 0,76 и 0,79). Индекс кровоточивости (1,27) и индекс РМА (33,4%) в контрольной группе через 12 месяцев говорят о кровоточивости десневой борозды, изменении окраски десны вследствие воспаления, выраженности и распространенности патологического процесса в десне. Показатели в группах после физиолечения через 12 месяцев выглядели лучше, чем в контрольной группе. Индекс кровоточивости (0,22 и 0,27) и индекс РМА (15,6% и 15,9%) отражают ограниченную распространенность патологического процесса и небольшую кровоточивость десневой борозды.
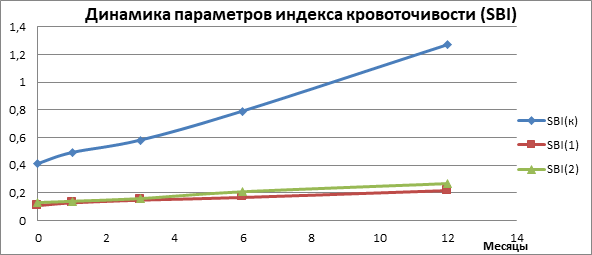
Рис. 1. Показатели кровоточивости за время диспансерного наблюдения в SBI(к), SBI(1) и SBI(2) группах
За время диспансерного наблюдения (рис. 1) цифровые данные в основных группах находились почти на одном уровне и ухудшились незначительно. Показатели SBI в контрольной группе ухудшились и к 12 месяцу увеличились более чем в 5 раз по сравнению с опытными. Назначение физиотерапевтических методов лечения наблюдаемым группам SBI(1) и SBI(2) активизировало репаративные процессы в тканях, нормализовало локальный кровоток и снизило проницаемость капилляров.
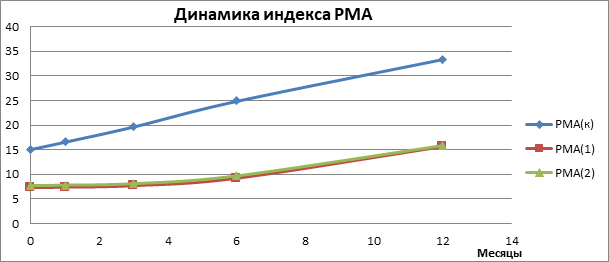
Рис. 2. Изменение параметров индекса РМА за время диспансерного наблюдения
На рис. 2 видно, что значения индекса РМА в первой РМА(1) и второй РМА(2) группах близки по показателям, цифры контрольной группы РМА(к) выше. К 12-му месяцу диспансерного наблюдения они ухудшаются более чем в 2 раза. Физиотерапевтические методы лечения: магнитолазер и дарсонвализация подтверждают данные основных групп, оказывая противовоспалительный, регенераторный эффект, улучшая микроциркуляцию в тканях пародонта. Для поддержания хорошего состояния тканей десны желательно проводить курсы физиотерапевтического лечения каждые 6–12 месяцев.
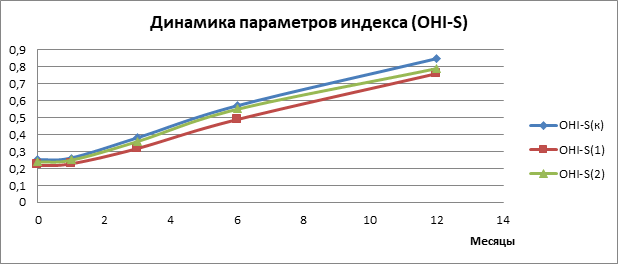
Рис. 3. Параметры диспансерного наблюдения гигиенического индекса Грина-Вермиллиона (OHI-S)
Таким образом, цифровые данные (рис. 3) во всех трех группах находятся почти на одном уровне и заметно ухудшаются к 12-му месяцу диспансерного наблюдения. Если через 6 месяцев его еще можно отнести к хорошему уровню гигиены, но находится он на верхней границе (0–0,6 балла – хороший уровень гигиены), то через 12 месяцев он становится удовлетворительным, что негативно отражается на состоянии тканей пародонта.
Обострение хронического генерализованного пародонтита и ухудшение состояния тканей пародонта у пациентов в первую очередь вызвано несоблюдением рекомендаций по гигиеническому уходу за полостью рта, а также несвоевременной санацией кариозных очагов и наличием сопутствующих заболеваний.
Выводы
1. При оценке полученных данных показало высокую эффективность применение магнитолазера и дарсонвализации при лечении хронического генерализованного пародонтита легкой и средней степени тяжести.
2. Физиотерапевтический метод эффективен в комплексном лечении заболеваний пародонта при отсутствии противопоказаний.
3. Можно сказать, что применение физиотерапии в стоматологии оправданно, что подтверждают большое количество исследований, проведенных отечественными и зарубежными учеными.
4. Необходима разработка программы профилактики для пациентов данной возрастной группы и постоянный контроль гигиенического состояния полости рта (не реже 1 раза в 3-6 месяцев).
Библиографическая ссылка
Бацула Н.В., Костякова Т.В., Лосев А.В., Карпунина А.В. ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ ПАРОДОНТА С ПРИМЕНЕНИЕМ МАГНИТОЛАЗЕРОТЕРАПИИ И ДАРСОНВАЛИЗАЦИИ // Современные проблемы науки и образования. 2018. № 4. ;URL: https://science-education.ru/en/article/view?id=27836 (дата обращения: 28.05.2026).
DOI: https://doi.org/10.17513/spno.27836



