Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
RESULTS OF TEMPORAL BONE BLOC RESECTION IN TREATMENT OF PATIENTS WITH LATERAL SKULL BASE TUMORS
Новообразования латерального отдела основания черепа представляют собой гетерогенную группу патологий, различающихся по источнику исходного роста, путям распространения, агрессивности «поведения», вовлечению в процесс окружающих структур. С хирургической точки зрения опухоли указанной локализации можно условно разделить на две группы. В первую могут быть включены опухоли, удаляемые поэтапным фрагментированием (менингиомы, параганглиомы), во вторую – злокачественные опухоли, требующие подходов классической онкологии, когда опухоль удаляется единым блоком с прилежащими нормальными тканями. Максимально полное удаление таких новообразований является залогом длительного периода ремиссии [1; 2].
Хирургия латерального отдела основания черепа является относительно молодой и активно развивающейся областью медицины. Несмотря на то что первые успешные операции по поводу новообразований данной локализации были выполнены еще на рубеже XIX-XX веков [3], длительное время данная область нейрохирургии считалась неоправданно трудоемкой, а результаты хирургического лечения таких больных признавались неудовлетворительными. С целью улучшения результатов лечения ряд авторов разработали оригинальную методику, именуемую блок-резекцией пирамиды височной кости, значительно повлиявшую на всё дальнейшее развитие хирургии латерального отдела основания черепа [4; 5].
Целью данного исследования являлся анализ ближайших результатов хирургического лечения больных с опухолями латерального отдела основания черепа, оперированных с использованием методики блок-резекции пирамиды височной кости.
Материалы и методы
В исследование было включено 37 пациентов, оперированных в различных клиниках по поводу новообразований латерального отдела основания черепа в период с 1992 по 2017 год. Обязательным критерием включения в исследования являлось наличие интракраниального распространения опухоли. Критериями невключения в исследование были низкий показатель функционального состояния больного (менее 60% по шкале Karnofsky), а также наличие сопутствующей соматической патологии в стадии декомпенсации. Возраст пациентов варьировал от 18 до 73 лет (средний 51,14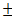 13,66).
13,66).
Соотношение мужчин и женщин составило 1:1,47 (22 и 15 соответственно).
Принимая во внимание существенные различия в биологии опухолевого процесса, все пациенты были разделены на 2 группы. Первая группа - 21 пациент со злокачественными новообразованиями (преимущественно опухоли эпителиального ряда, а также хордомы). Вторая группа - 16 пациентов с доброкачественными новообразованиями с агрессивным типом роста: параганглиомы (Fisch D1, Fisch D2, Glasscock-Jackson тип IV), менингиомы Grade III, гигантоклеточная репаративная гранулема.
С целью оценки результатов хирургического лечения нами проводился анализ послеоперационных осложнений и исходов госпитализации (динамика клинической картины, неврологического статуса, функционального состояния по шкале Karnofsky). Оценка продолжительности безрецидивного периода в цели исследования не входила.
Статистические расчеты проводились с помощью программного обеспечения STATISTICA for Windows (версия 10). Планирование исследования проводилось с учетом требований вариационной статистики и осуществлялось стандартными статистическими методами с расчетом числовых характеристик случайных величин, включающих в себя расчет 95%-ного доверительного интервала. Оценка изучаемых показателей в динамике, а также параметры, характеризующие различные доступы, выполнялись с помощью критерия знаков и критерия Вилкоксона. Для оценки парных статистических связей между параметрами нами использован коэффициент Спирмена с учетом поправки Бонферрони.
Результаты
В первой группе средний возраст составил 50,38±16,57 года с минимальным и максимальным значением 18 и 73 соответственно. Во второй группе пациентов средний возраст составил 52,13±11,04 года, минимальный – 22 года, максимальный - 70 лет (рисунок).
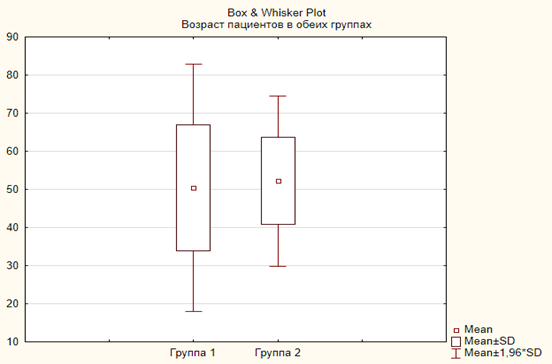
Возрастные показатели в обеих группах больных
Анализ групп по половому признаку выявил преобладание в первой группе мужчин (57,1%), а во второй - женщин (81,25%) (диаграмма 1).
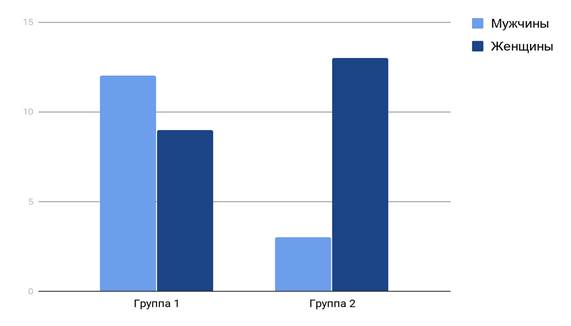
Диаграмма 1. Соотношение мужчин и женщин в обеих группах
В группе пациентов со злокачественными новообразованиями (1 группа) преобладали плоскоклеточный рак (8 случаев, 38,1%), базальноклеточный рак отмечен в 5 случаях (23,8%), 5 больных с рецидивными хордомами ската (23,8%), 3 случая аденокарциномы (14,3%) (диаграмма 2). Во второй группе чаще всего встречались параганглиомы различных локализаций (11 случаев, 68,8%), 4 случая (25%) менингиом Grade III, 1 случай гигантоклеточной репаративной гранулемы среднего уха (6,2%) (диаграмма 3).
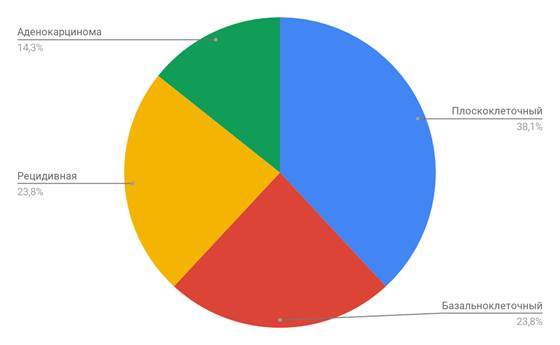
Диаграмма 2. Гистологическая структура опухолей в первой группе
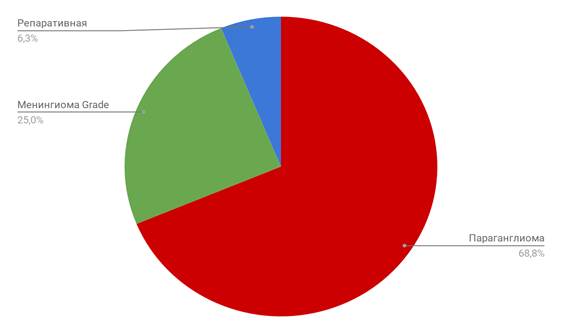
Диаграмма 3. Гистологическая структура опухолей во второй группе
При анализе кратности хирургического лечения выявлено, что впервые операция выполнялась лишь в 3 случаях (14,3%) в первой группе и в 7 случаях (43,8%) во второй группе. Чаще всего на момент поступления пациенты уже перенесли несколько нерадикальных вмешательств, включая биопсию и частичное удаление (табл.1).
Таблица 1
Количество перенесенных нерадикальных хирургических вмешательств на момент поступления в клинику
|
Количество операций в анамнезе |
1 группа |
2 группа |
Всего |
|
1 |
11 (52,4%) |
4 (25%) |
15 (40,5%) |
|
2 |
3 (14,3%) |
4 (25%) |
7 (18,9%) |
|
3 |
3 (14,3%) |
1 (6,3%) |
4 (10,8%) |
|
4 |
1 (4,7%) |
0 |
1 (2,7%) |
|
Всего |
18 (85,7%) |
9 (56,2%) |
27 (73%) |
В группе больных со злокачественными новообразованиями чаще всего использовались наиболее радикальные виды блок-резекции пирамиды височной кости (табл.2). Это обусловлено необходимостью максимально полного удаления опухоли с соблюдением принципов абластики, что требует безопасного формирования блока тканей по чистому краю с последующей его мобилизацией и удалением. Помимо интраоперационного контроля, оценка радикальности блок-резекции пирамиды височной кости производилась с использованием контрольных послеоперационных снимков КТ головного мозга. При этом применялись общепринятые критерии радикальности резекции, описанные в литературе [6].
Таблица 2
Соотношение объемов резекции пирамиды в первой группе
|
Объем резекции пирамиды височной кости |
Количество больных |
% |
|
Латеральная |
2 |
9,5 |
|
Субтотальная |
16 |
76,2 |
|
Тотальная |
3 |
14,3 |
В группе больных с доброкачественными новообразованиями блок-резекция пирамиды височной кости чаще всего использовалась как элемент хирургического доступа, что подтверждается меньшим количеством радикальных блок-резекций в сравнении с первой группой (таблица 3).
Таблица 3
Соотношение объемов резекции пирамиды во второй группе
|
Объем резекции пирамиды височной кости |
Количество больных |
% |
|
Латеральная |
5 |
31,3 |
|
Субтотальная |
10 |
62,5 |
|
Тотальная |
1 |
6,2 |
Всем пациентам в нашем исследовании выполнялись различные виды реконструкции пострезекционного дефекта (табл.4). Необходимость этого обусловлена профилактикой формирования «мертвых пространств» в зоне вмешательства, что может быть связано с повышенным риском послеоперационных осложнений в виде воспаления и нагноения раны, скопления ликвора и ликвореи (при условии наличия дефекта ТМО).
Таблица 4
Типы применяемой реконструкции пострезекционных дефектов
|
Тип реконструкции |
1 группа |
2 группа |
Всего |
|
Височная мышца |
2 (9,5%) |
2 (12,5%) |
4 (10,8%) |
|
Апоневроз, височная мышца, надкостница |
4 (19%) |
10 (62,5%) |
14 (37,8%) |
|
ТДЛ на питающей ножке |
12 (57,2%) |
4 (25%) |
16 (51,6%) |
|
ТДЛ с микроанастомозами |
3 (14,3%) |
0 |
3 (8,1%) |
|
Всего |
21 |
16 |
37 |
Использование методики блок-резекции пирамиды височной кости в необходимом объеме позволило добиться радикального удаления опухоли в подавляющем большинстве случаев у больных со злокачественными новообразованиями (табл.5).
Таблица 5
Радикальность удаления опухоли в 1 группе больных
|
Степень радикальности удаления |
Количество больных |
% |
|
Тотальное (100-95%) |
15 |
71,4 |
|
Субтотальное (95-75%) |
5 |
23,8 |
|
Частичное (75-50%) |
0 |
0 |
|
Расширенная биопсия (менее 50%) |
1 |
4,8 |
Необходимым условием успешного тотального удаления опухоли мы считали резекцию её единым блоком в пределах здоровых тканей - метод удаления новообразования «по чистому краю». Такого результата удалось добиться у 15 больных из первой группы (71,4%). В случае технической невозможности тотального удаления вследствие вовлечения в процесс витально важных сосудистых и невральных структур объем резекции ограничивался субтотальным удалением (5 пациентов, 23,8%). В 1 случае расположение опухоли и предшествовавшие вмешательства не позволили выполнить резекцию в удовлетворительном объеме.
Частота радикальности удаления опухоли во второй группе оказалась меньше (табл.6). Это обусловлено соблюдением баланса между объемом удаления опухоли и снижением риска послеоперационного дефицита ввиду допустимости нерадикального удаления новообразования без значимого влияния на дальнейший прогноз в соответствии с данными мировой литературы.
Таблица 6
Радикальность удаления опухолей во 2 группе больных
|
Степень радикальности удаления |
Количество больных |
% |
|
Тотальное (100-95%) |
6 |
37,5 |
|
Субтотальное (95-75%) |
7 |
43,8 |
|
Частичное (75-50%) |
3 |
18,7 |
|
Расширенная биопсия (менее 50%) |
0 |
0 |
С целью оценки динамики состояния по шкале Karnofsky нами выбраны две временные точки - на момент поступления и момент выписки. Динамика данных представлена на диаграммах 4 и 5.
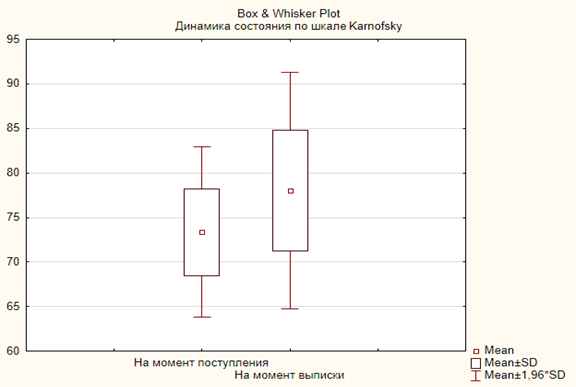
Диаграмма 4. Динамика состояния пациентов по шкале Karnofsky в первой группе больных (p<0,05)
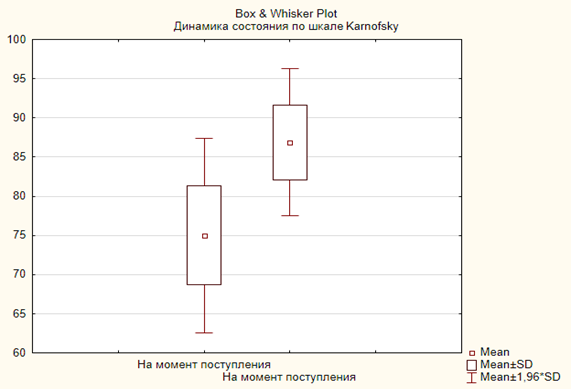
Диаграмма 5. Динамика состояния пациентов по шкале Karnofsky во второй группе больных (p<0,05)
Общее количество осложнений в различных группах представлено в табл.7. Важно отметить, что в первой группе больных в некоторых случаях общие и местные осложнения встречались у одного и того же больного (4 пациента, 19%).
Таблица 7
Общее количество осложнений по группам
|
|
Местные |
Общие |
Всего |
|
1 группа |
11 (52,4%) |
6 (28,6%) |
17 (80,9%) |
|
2 группа |
3 (18,8%) |
0 |
3 (18,8%) |
|
Всего |
14 (37,8%) |
6 (16,2%) |
20 (54,1%) |
Высокий процент послеоперационных осложнений в первой группе обусловлен несколькими факторами: изначально относительно тяжелое состояние больных, высокий процент предыдущих нерадикальных вмешательств в анамнезе с последующим проведением лучевой терапии (18 случаев, 85,7%), большие объемы пострезекционных полостей и вынужденное применение сложных реконструктивных методик.
Анализ осложнений по группам выявил соответствие увеличения частоты местных осложнений (52,4%) с ростом частоты использования ТДЛ в целях закрытия послеоперационного дефекта (71,4%) на примере больных со злокачественными новообразованиями (табл.8). С другой стороны, преимущественное использование в целях реконструкции местных тканей (75%) во второй группе коррелирует со снижением частоты местных осложнений (18,8%).
Таблица 8
Структура осложнений
|
Осложнение |
1 группа |
2 группа |
Всего |
|
Менингит |
4 (19%) |
0 |
4 (10,8%) |
|
Кровотечение / гематома |
1 (4,8%) |
0 |
1 (2,7%) |
|
Ликворея |
2 (9,5%) |
2 (12,5%) |
3 (8,1%) |
|
Инфекция раны / краевые некрозы |
7 (33,3%) |
0 |
7 (18,9%) |
|
Некроз лоскута |
1 (4,8%) |
1 (6,3%) |
2 (5,4%) |
|
Неврологический дефицит |
6 (28,6%) |
0 |
6 (16,2%) |
Важно отметить, что в нашем исследовании мы не рассматривали развитие пареза мимической мускулатуры на стороне вмешательства после выполнения субтотальной и тотальной блок-резекции пирамиды в качестве осложнения, что связано с неизбежным пересечением лицевого нерва в процессе выполнения указанных манипуляций.
Летальный исход зарегистрирован в трех случаях (8%), все относились к первой группе больных.
Обсуждение
В настоящий момент общепризнанным методом лечения больных с новообразованиями латерального отдела основания черепа считается максимально радикальное удаление с или без последующей адъювантной терапией [7; 8]. Междисциплинарный подход к данной хирургической проблеме позволяет достичь удовлетворительных результатов с относительно низким уровнем морбидности и летальности.
Обязательной составляющей успешного исхода оперативного лечения с использованием блок-резекции является адекватная пластика образовавшегося дефекта [6; 9]. Помимо герметичного закрытия пострезекционной полости, во избежание формирования «мертвых пространств» используемый метод реконструкции должен отвечать требованиям максимальной эстетичности, что потенциально влияет на социальную адаптацию больного после перенесенного вмешательства.
Частота осложнений и летальности в нашей серии больных составила 54,1% и 8% соответственно. Значения этих показателей соответствуют данным мировой литературы [1; 10-12].
В нашем исследовании использовался дифференциальный подход в применении блок-резекции пирамиды височной кости в зависимости от поставленной хирургической задачи. Для пациентов со злокачественными новообразованиями данная методика использовалась с целью формирования единого блока тканей, включающего в себя по возможности весь опухолевый узел, и удаление его по чистому краю, что соответствует существующей онкологической парадигме. У больных с доброкачественными новообразованиями блок-резекция пирамиды использовалась как этап хирургического доступа для обеспечения адекватной визуализации и дальнейшей мобилизации опухоли при условии контроля невральных и сосудистых структур.
Наше исследование не лишено ряда ограничений. Во-первых, основным фактором, не позволяющим рассматривать полученные результаты как основания для модификации существующих рекомендаций по лечению таких пациентов, является малая выборка больных, что связано с относительной редкостью патологии и строгим требованием наличия интракраниального распространения как критерия включения в настоящее исследование. Во-вторых, относительно высокие показатели морбидности обусловлены, на наш взгляд, тяжелым состоянием больных на момент обращения в стационар.
Выводы
Проведенный нами анализ опыта использования блок-резекции пирамиды височной кости в структуре хирургического лечения пациентов с новообразованиями латерального отдела основания черепа дает основания считать указанную методику достаточно эффективной и безопасной. Дальнейшего исследования и совершенствования требуют существующие хирургические методики блок-резекции и пластики послеоперационных дефектов.
Библиографическая ссылка
Гуляев Д.А., Красношлык П.В., Чиркин В.Ю., Белов И.Ю., Примак Н.А., Васькова Н.Л., Каурова Т.А., Иванов Д.С. БЛИЖАЙШИЕ РЕЗУЛЬТАТЫ ПРИМЕНЕНИЯ БЛОК-РЕЗЕКЦИИ ПИРАМИДЫ ВИСОЧНОЙ КОСТИ В СТРУКТУРЕ ЛЕЧЕНИЯ БОЛЬНЫХ С НОВООБРАЗОВАНИЯМИ ЛАТЕРАЛЬНОГО ОТДЕЛА ОСНОВАНИЯ ЧЕРЕПА // Современные проблемы науки и образования. 2018. № 3. ;URL: https://science-education.ru/en/article/view?id=27640 (дата обращения: 19.05.2026).
DOI: https://doi.org/10.17513/spno.27640



