Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
EARLY DIAGNOSTICS OF BRONCHIAL ASTHMA IN CHILDREN UNDER 5 YEARS
Диагноз «бронхиальная астма» (БА) у детей раннего возраста является клинико-анамнестическим, так как не все существующие методы лабораторной и функциональной диагностики могут использоваться в практике врача-педиатра либо в связи с их дороговизной и трудоемкостью, либо вследствие возрастных ограничений [1-3]. Особенности течения БА у детей дошкольного возраста и отсутствие специфических методов диагностики приводят к определенным трудностям у врачей первичного звена здравоохранения при постановке диагноза [1; 4; 5]. Популяционные исследования, которые регулярно проводятся в мире, демонстрируют, что, несмотря на существующий прогресс в изучении и ведении бронхиальной астмы, все еще сохраняется гиподиагностика этого заболевания у детей раннего возраста [1; 4; 6]. Основные трудности возникают при дифференциальной диагностике острого обструктивного бронхита (ООБ) и БА, особенно при первых их проявлениях [1; 7]. Вирусная инфекция является как этиологическим фактором ООБ, так и самым частым триггером БА у детей дошкольного возраста. И в том и в другом случае развивается синдром бронхиальной обструкции, который у детей этой возрастной группы имеет схожие клинические проявления, одинаковые рентгенологические, функциональные и лабораторные изменения [1; 7; 8]. Также обращает на себя внимание субъективность оценки ряда клинических параметров (тяжесть течения обструктивного синдрома, ответ на терапию), отданных на откуп врачу, который на своем рабочем месте, ограниченный временем приема, должен решать как «более» или «менее» выражен тот или иной симптом. В результате практически ни один из этих показателей не может служить достоверным дифференциально-диагностическим критерием ООБ и БА. Заболевание не диагностируется, больные не получают своевременно базисную терапию, что приводит к снижению качества жизни, образования и может приводить к росту инвалидизации от БА. Необходимость разработки новых диагностических критериев позволила нам более десяти лет назад модифицировать и внедрить в алгоритм диагностики бронхиальной астмы у детей раннего возраста метод индуцированной мокроты (ИМ) [9]. В детской практике методы оценки воспаления слизистой оболочки дыхательных путей должны быть простыми, неинвазивными, дающими возможность многократного проведения с отсутствием противопоказаний, ограничений и возможных осложнений. Многие методы являются трудоемкими, устаревшими, не информативными, сложными, инвазивными, очень дорогостоящими и не могут претендовать на роль релевантных. Метод индуцированной мокроты, «пришедший» в педиатрию из взрослой службы, является безопасной процедурой, которая обеспечивает многофункциональной информацией о воспалительном процессе на уровне слизистой оболочки бронхиального дерева, в частности по эозинофильному воспалению, его динамике на фоне лечения, т.е. может являться средством лабораторной диагностики и мониторирования БА во время лечения [9-11].
Цель исследования. Оценить эффективность определения уровня эозинофилов индуцированной мокроты как дополнительного диагностического критерия бронхиальной астмы.
Материалы и методы. Когортное исследование уровня эозинофилов индуцированной мокроты проводилось в течение 10 лет, под наблюдением находилась группа 75 детей в возрасте от 1 года до 5 лет (средний возраст 2,8±1,2 года.) с ООБ в анамнезе, сформированная методом случайной выборки из детей, перенесших один и более эпизодов острого обструктивного бронхита, обратившихся на прием к врачу-аллергологу с целью обследования для исключения бронхиальной астмы. На всех детей была заполнена персональная анкета, содержащая данные анамнеза, объективного осмотра и результаты проведенных исследований. Всем респондентам в декретированные сроки был проведен цитологический анализ назального секрета, индуцированной мокроты, исследование уровня общего IgE крови, уровня эозинофилов крови. Для получения мокроты с целью ее цитологического анализа проводили процедуру индукции мокроты [9; 11; 12]. В данном исследовании за диагностически значимый уровень эозинофилов индуцированной мокроты принят показатель ≥ 5%. Из исследования исключались пациенты с подтвержденной паразитарной инфекцией.
Исследование проводили поэтапно. Повторное обследование детей проведено через 18 месяцев и через 10 лет от начала исследования. По окончании наблюдения пациенты были разделены на две группы. Первая группа (n=46) – дети, у которых бронхиальная астма не сформировалась за время исследования. Вторая группа (n=29) – дети со сформировавшейся бронхиальной астмой.
Статистический анализ полученных результатов проводился при помощи пакетов статистических программ STATISTICA 6.0 (StatSoft, 2001) и SPSS 12.0. Для описания количественных признаков в выборке рассчитывались медиана и квартили (Ме; 25-75%). Для сравнительного анализа данных в двух зависимых группах при распределении количественных признаков, отличных от нормального, использовался критерий Вилкоксона. С целью оценки клинической информативности диагностических тестов проводился ROC-анализ и анализ четырехпольной таблицы для оценки чувствительности и специфичности диагностического критерия. Для всех видов анализа статистически достоверными считались значения p<0,05.
Результаты и обсуждения. За первый год наблюдения детей с эпизодами ООБ в анамнезе БА сформировалась примерно у каждого пятого ребенка (17% детей). Через 2 года диагноз БА имел уже каждый третий ребенок (33% детей), через 3,5 года БА была диагностирована в общей сложности у 36% детей, через десять лет - у 39% детей, что соответствует статистическим данным других исследователей [1; 6].
При сравнении детей 2 группы с детьми 1 группы по уровню эозинофилов ИМ и его динамике за первые 18 месяцев наблюдения было выявлено, что у детей первой группы уровень эозинофилов ИМ в начале исследования был диагностически не значимым (Ме; 25-75%) - 1,0 (0,0-4,0) и в динамике, через 18 месяцев наблюдения, статистически значимо не изменился – 2,0 (1,0-3,0) (рwilc.>0,05). У детей второй группы уровень эозинофилов ИМ был изначально высоким - 6,0 (2,4-17,0), и отмечался его статистически значимый рост в динамике через 18 месяцев наблюдения – 12,0 (4,0 - 22,0) (рwilc.<0,05). Также наблюдали следующую закономерность: у детей, имевших через 18 месяцев наблюдения уровень эозинофилов ИМ ≥5%, независимо от исходного уровня эозинофилов ИМ (<2,5% или ≥2,5%) сформировалась БА в 95,2% случаев. У детей с исходным уровнем эозинофилов ИМ <2,5%, имевших через 18 месяцев уровень эозинофилов ИМ <5%, в 80,8% случаях не сформировалась БА в отдаленные сроки наблюдения. Связь между уровнем эозинофилов ИМ и наличием БА также была отмечена в работах иностранных исследователей [10; 11; 13].
На втором этапе работы проводилось сравнение лабораторных показателей, из алгоритма диагностики БА у детей: уровень эозинофилов общего анализа крови, уровень общего иммуноглобулина Е крови и изучаемого показателя - уровня эозинофилов индуцированной мокроты по таким критериям, как чувствительность и специфичность. Для этого мы сопоставили результаты лабораторных методов исследования у детей двух групп. Полученные результаты представлены в таблице. Следует отметить, что в этом случае нами использованы не исходные результаты обследования, а данные, полученные при исследовании, проведенном через 18 месяцев, то есть когда БА у детей сформировалась.
Анализ основных лабораторных показателей у детей в зависимости от наличия/отсутствия бронхиальной астмы
|
Показатели |
Бронхиальная астма есть (n=46) |
Бронхиальной астмы нет (n=29) |
Всего |
|
Уровень эозинофилов ОАК (n=46) |
|||
|
Эозинофилы ОАК ≥5 % |
17-77,3% |
5-22,7% |
22 |
|
Эозинофилы ОАК <5 % |
15-62,5% |
9-37,5% |
24 |
|
Уровень общего IgE крови (n=74) |
|||
|
≥100 МЕ/мл |
25-86,2% |
4-13,8 |
29 |
|
<100 МЕ/мл |
21-46,7% |
24-53,3% |
45 |
|
Уровень эозинофилов индуцированной мокроты (n=75) |
|||
|
Эозинофилы ИМ ≥5 % |
44-95,6% |
2-4,4% |
46 |
|
Эозинофилы ИМ < 5% |
2-6,9% |
27-93,1% |
29 |
При оценке диагностической ценности такого параметра, как уровень эозинофилов ОАК, было выявлено отсутствие статистически значимых различий в вероятности наличия БА у детей из групп риска (эпизоды ООБ в анамнезе) при уровне эозинофилов ОАК ≥5% (77,3%) и вероятности таковой при уровне эозинофилов ОАК < 5% (62,5%). В отношении повышенного уровня общего IgE крови и уровня эозинофилов ИМ различия были статистически значимыми (р<0,001), однако наиболее высокие чувствительность, специфичность и соответственно прогностическая ценность положительного результата и прогностическая ценность отрицательного результата были у уровня эозинофилов ИМ. Так, чувствительность, то есть доля лиц с положительным результатом теста (уровень эозинофилов ИМ ≥ 5%) среди лиц с изучаемым заболеванием, составила в данном случае, так же как и прогностическая ценность положительного результата, 95,6%. Специфичность, то есть доля лиц с отрицательным результатом теста, среди лиц без изучаемого заболевания составила, так же как и прогностическая ценность отрицательного результата, 93,1%. Диагностическая эффективность уровня эозинофилов ИМ ≥5% составила 94,4%, что оценивается как высокая [9; 11].
Повышенный уровень общего IgE крови (≥ 100 МЕ/мл) свидетельствовал о вероятности БА в 86,2% случаев, что статистически значимо меньше (р<0,05), чем при наличии уровня эозинофилов ИМ ≥5%. У детей из группы риска по развитию БА при уровне общего IgE крови < 100 МЕ/мл вероятность наличия БА - 46,7%, то есть достаточно высокая, что не позволяет считать данный признак диагностическим критерием БА у детей групп риска. Комплексный учет всех трех лабораторных методов (эозинофилы ИМ, эозинофилы ОАК, общий IgE крови) не повышает предсказательной способности изолированного определения уровня эозинофилов ИМ.
Для наглядного выражения соотношения между чувствительностью и специфичностью теста по определению уровня эозинофилов в ИМ с целью диагностики БА у детей раннего возраста было проведено построение ROC-кривой (ROC – Receiver operating characteristic curve) (рис. 1). Для получения численного значения клинической значимости теста используется показатель AUC (Area Under Curve). Судить о качестве теста можно по экспертной шкале для значений AUC. Характеристика качества метода диагностики может быть представлена в виде площади под ROC-кривой - AUC-ROC: >1,0-0,9 – отличное, 0,9-0,8 – очень хорошее, 0,8-0,7 – хорошее, 0,7-0,6 – среднее, 0,6-0,5 – метод неинформативен. Таким образом, чем больше эта площадь, тем эффективнее метод диагностики. В данном исследовании AUC-ROC (рис. 1) площадь под кривой равна 0,944, что говорит о высокой диагностической эффективности этого метода – 94,4%. В аналогичных исследованиях с участием детей старше 5 лет и взрослых было продемонстрировано, что процент эозинофилов в мокроте является наиболее чувствительным и специфичным маркером в сравнении с эозинофилией крови и уровнем общего IgE крови при БА [12-14].
Для того чтобы была возможность сравнить чувствительность и специфичность использующихся в настоящее время показателей для диагностики БА, было проведено построение ROC-кривой по другим диагностическим тестам. Построены ROC-кривые диагностики по уровню эозинофилов ОАК (%) и общему IgE крови (МЕ/мл). Эти показатели были использованы, так как они являются лабораторными критериями, отражающими наличие аллергии и/или атопии, и используются врачами педиатрами и аллергологами при постановке диагноза БА (рис. 2, 3).
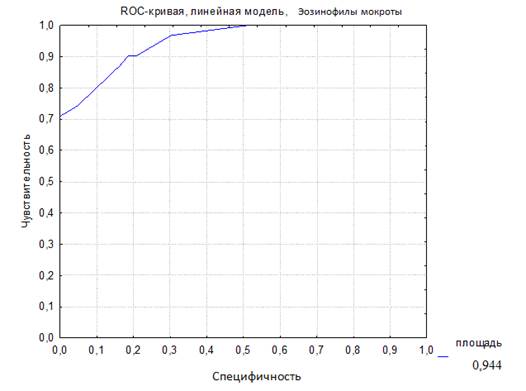
Рис. 1. ROC-кривая диагностической эффективности уровня эозинофилов индуцированной мокроты (AUC-ROC 0,944)
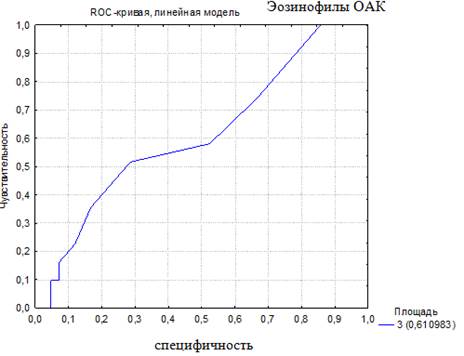
Рис. 2. ROC-кривая диагностической эффективности уровня эозинофилов в общем анализе крови (AUC-ROC 0,61)
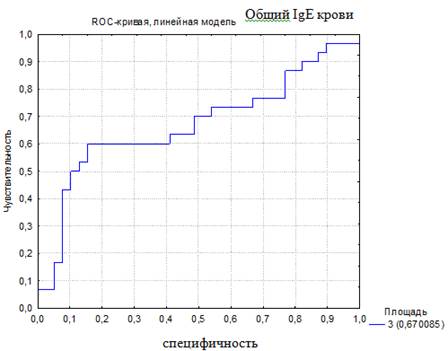
Рис. 3. ROC-кривая диагностической эффективности уровня общего IgE крови
(AUC-ROC 0,67)
Таким образом, полученные результаты помогут врачу определиться с количественной оценкой такого критерия, как уровень эозинофилов мокроты, так как даже в пятом пересмотре Национальной программы «Бронхиальная астма у детей. Стратегия лечения и профилактика» (2017) говорится о качественной оценке этого показателя: «у детей с БА средний уровень эозинофилов в индуцированной мокроте достоверно выше и превышает показатели у здоровых». В то же время что такое средний уровень и его количественное отображение не приводится. По данным этого исследования установлено, что уровень эозинофилов ИМ ≥5% является чувствительным и специфичным маркером и поэтому рекомендован для диагностики БА у детей.
Библиографическая ссылка
Федоров И.А., Рыбакова О.Г. РАННЯЯ ДИАГНОСТИКА БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ МЛАДШЕ 5 ЛЕТ // Современные проблемы науки и образования. 2018. № 2. ;URL: https://science-education.ru/en/article/view?id=27492 (дата обращения: 19.05.2026).
DOI: https://doi.org/10.17513/spno.27492



