Scientific journal
Modern problems of science and education
ISSN 2070-7428
"Перечень" ВАК
ИФ РИНЦ = 0,936
MORPHOMETRIC EVALUATION OF OPTIC NERVE AND RETINA IN PATIENTS WITH KERATOCONUS
Кератоконус является хроническим, дистрофическим, наследственным, в 96% случаев - двусторонним заболеванием, с характерным прогрессирующим истончением, деформацией и конусовидным выпячиванием роговой оболочки. Патологические изменения, происходящие при этом в роговой оболочке в подростковом, юношеском и молодом возрасте, приводят к ее помутнению и значительному ухудшению остроты зрения, что влечет за собой, в свою очередь, снижение или полную потерю трудоспособности, социальную дезадаптацию и раннюю инвалидизацию. По данным ВОЗ, частота кератоконуса составляет от 2 до 17%, поэтому проблема имеет большое медико-социальное значение для мировой офтальмологии в целом, и для России в частности [1-3].
В последние десятилетия исследователи отмечают увеличение частоты возникновения кератоконуса. Частота встречаемости кератоконуса среди населения варьирует от 1:250 до 1:500 тыс. человек, что зависит от региональных, географических и социальных факторов [4; 5]. По результатам исследования CLEK, проведенного в конце 90-х годов, частота кератоконуса в мире отмечалась в пределах 4-600 человек на 100 тыс. населения и зависела в том числе и от региона проживания населения и проведения исследования. По данным Национального глазного института США, кератоконус является самой распространённой формой дистрофии роговицы в штатах, поражая примерно одного из 2000 американцев. Иногда приводятся и более высокие цифры встречаемости кератоконуса, вплоть до 1 случая на 500 человек популяции. При проведении 49-летнего исследования авторы констатировали, что среднее число вновь заболевших кератоконусом составило 2 случая на 100 000 человек в год [6; 7].
Цель исследования: изучение состояния головки зрительного нерва и перипапиллярной сетчатки у больных c кератоконусом с помощью оптической когерентной томографии.
Материал и методы исследования. Нами были изучены морфометрические параметры головки зрительного нерва (ГЗН) и перипапиллярной сетчатки у 74 больных c кератоконусом всех стадий (136 глаз). Всем больным были проведены комплексные исследования, включающие в себя традиционные (визометрия, кераторефрактометрия, офтальмобиомикроскопия, тонометрия, офтальмоскопия и пр.) и специальные методы обследования. В последние входили: ультразвуковая биомикроскопия, компьютерная кератотопография, оптическая когерентная томография (ОКТ) переднего и заднего отделов глазного яблока. Известно, что ОКТ – один из самых успешных и широко используемых методов визуализации в современной офтальмологии [8]. При проведении ОКТ оценивали: площадь ГЗН; площадь нейроретинального пояска; среднее соотношение площади экскавации и площади ГЗН (Э/ГЗН) по горизонтали и вертикали; объем экскавации. Кроме того, измерялись: средняя толщина слоя нервных волокон перипапиллярной сетчатки (СНВС); симметрия слоя нервных волокон сетчатки (RNFL, %); средняя толщина СНВС в каждом из 4 меридианов (SNTI). При статистической обработке клинического материала применяли стандартные методы описательной статистики с помощью программы IBM SPSS Statistics v.21.
Результаты исследования и их обсуждение
В группе обследованных нами больных с кератоконусом были лица от 15 до 50 лет, средний возраст составил 28,43±0,89 (σ=7,45) года. При проведении мультицентрового исследования кератоконуса в 16 медицинских центрах США (CLEK) с участием 1209 пациентов их средний возраст при выявлении кератоконуса составил 39 лет [5; 6], что, несомненно, достойно удивления, так как известно, что возникновение кератоконуса приходится на юношеский и молодой возраст.
Городских жителей было 62,9%, сельских - 37,1%. Мужчины преобладали – 72,9%, хотя в ряде исследований упоминается доминирование женщин среди больных с кератоконусом. В нашей работе женщин было 27,1% от общего числа. Жалобы больных представлены на рис. 1. Большинство предъявляли жалобы на снижение остроты зрения (70%).
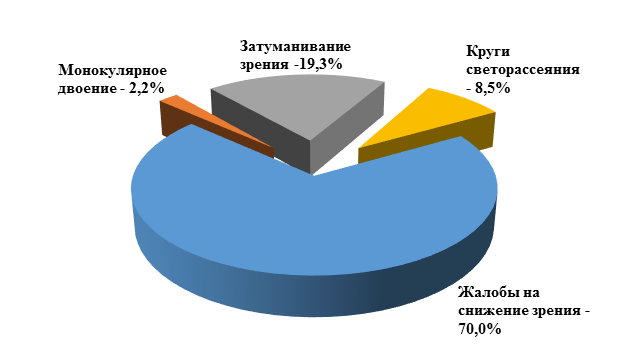
Рис. 1. Частота и характер жалоб больных с кератоконусом, %
Острота зрения без коррекции (M±m) составила в среднем 0,39±0,04 (σ=0,33), с коррекцией повысилась до 0,58±0,04 (σ=0,29). Рефракция глаз пациентов распределилась следующим образом: эмметропическая – 7,0%, сферическая миопическая – 39,8%, сферическая гиперметропическая – 3,8% и цилиндрическая миопическая - 49,5%. Среди аметропов в цилиндрической миопической коррекции нуждались более половины - 54,5%, в сферической миопической коррекции - 42,1%, в сферической гиперметропической коррекции – 3,4%. При этом в среднем сила сферической миопической коррекции составила 3,74±0,51 (σ=3,12) дптр, сферической гиперметропической коррекции 0,75±0,14 (σ=0,25) дптр, цилиндрической миопической коррекции - 3,24±0,31 (σ=2,17) дптр. Истинное внутриглазное давление (Pº) в среднем было в пределах 11,35±0 (σ=2,88). Переднезадний размер глаз больных в среднем составил 24,05±0,12 (σ=1,03). При пахиметрии среднее значение толщины центральной части роговой оболочки было в пределах 459,19±4,55 µm (σ=37,27).
Средние значения морфометрических показателей ГЗН и перипапиллярной сетчатки у обследованных нами больных представлены далее: толщина СНВС по всем меридианам суммарно составила 92,60±1,18 мµ (σ=9,87) [max 118; min 63]; отношение площади экскавации к площади ГЗН (Э/ГЗН) - 0,45±0,01 (σ=0,14) [max 0,73; min 0,07]; отношение площади экскавации к площади ГЗН по вертикали (Э/ГЗН верт.) - 0,58±0,04 (σ=0,29) [max 1,0; min 0,1]; объем экскавации - 0,12±0,01 мм³ (σ=0,13) [max 0,7; min 0,01].
Для дальнейшего анализа мы разделили всех пациентов на 4 группы в зависимости от стадии клинического процесса: I стадия кератоконуса была на 55 глазах, II – на 36, III – на 38 и IV стадия - на 7 глазах. Глаз больных с IV стадией кератоконуса было недостаточно, поэтому данные этой группы нельзя считать статистически значимыми. Удельный вес глаз больных в зависимости от стадии заболевания представлен на рис. 2.
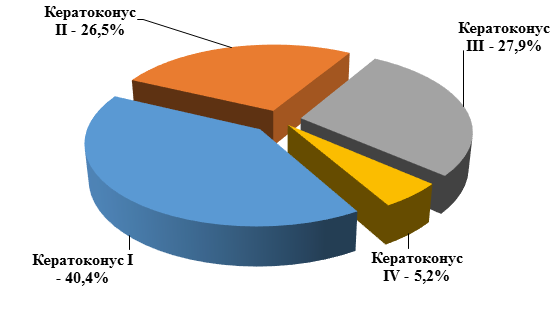
Рис. 2. Распределение глаз пациентов в зависимости от стадии кератоконуса, %
Далее у больных были проанализированы морфометрические параметры ГЗН с расчетом средних и учетом максимальных и минимальных значений экскавации в зависимости от стадии патологического процесса (рис. 3, 4).
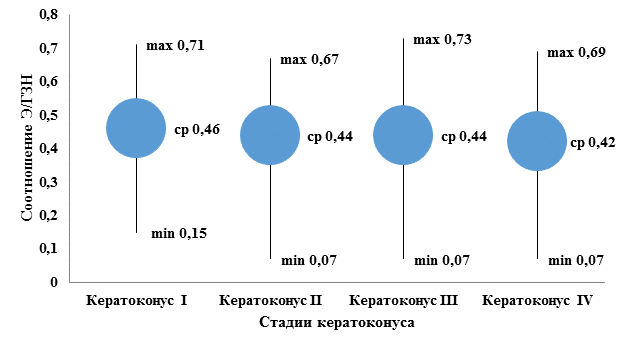
Рис. 3. Соотношение Э/ГЗН по горизонтали у больных с разными стадиями
кератоконуса (значения: max - максимальное, min - минимальное, ср - среднее), абс. знач.
Обращает на себя внимание, что уже в I стадии кератоконуса экскавация ГЗН может быть большой - 0,71. Статистически значимых различий средних Э/ГЗН в зависимости от стадии кератоконуса не выявлено (P>0,05).

Рис. 4. Соотношение Э/ГЗН по вертикали у больных с разными стадиями
кератоконуса (значения: max - максимальное, min - минимальное, ср - среднее), абс. знач.
При всех стадиях кератоконуса отмечаются большие размеры Э/ГЗН по вертикали – от 0,65 до 0,71, однако статистически значимых различий средних Э/ГЗН верт. в зависимости от стадии заболевания выявлено не было (P>0,05). Оказалось, что в среднем соотношение экскавации ГЗН к ее диаметру по горизонтали составило 0,43, по вертикали - 0,45. При этом максимальный размер экскавации ГЗН при всех стадиях заболевания был в пределах 0,67-0,73 по горизонтали и 0,65-0,71 - по вертикали.
Большие размеры экскавации ГЗН при кератоконусе свидетельствуют о патологических изменениях в заднем отделе глаза, что расширяет наши представления о патологических процессах, происходящих при кератоконусе.
На рис. 5 представлены средние, максимальные и минимальные значения толщины СНВС в разных меридианах (SNIT) у обследованных нами больных с кератоконусом без деления на стадии процесса.
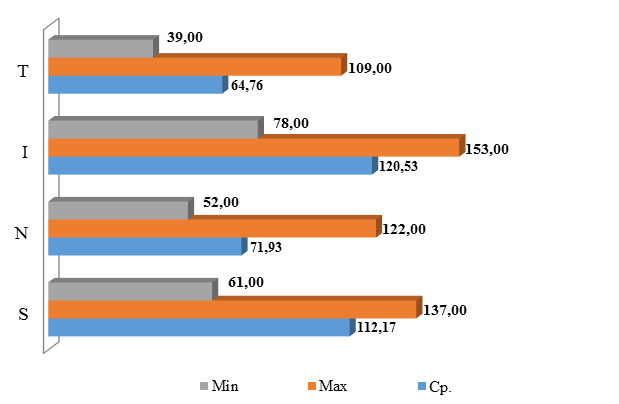 Рис. 5. Средние, максимальные и минимальные значения толщины слоя нервных
Рис. 5. Средние, максимальные и минимальные значения толщины слоя нервных
волокон сетчатки по 4 меридианам у больных с кератоконусом, µм
Сравнив полученные нами данные с данными условно здоровых лиц репрезентативного возраста, приведенными Р.Д. Мухамадеевым [9], T. Liu с соавт. [10] и L. Solé Gonzélez с соавт. [11], мы убедились в том, что толщина СНВС у больных кератоконусом была статистически значимо меньше: 92,60±9,87 µm (М±σ) против 281,66±9,34 µm (P<0,05); 281,3±14,5 µm (P<0,05) и 280,33±10,34 µm (P<0,05) соответственно. Простое сравнение этих параметров свидетельствует, что СНВС при кератоконусе в 3 раза тоньше, чем у условно здоровых лиц сопоставимого возраста. По сообщению [9], полученные им нормальные показатели толщины сетчатки у испытуемых 19–28 лет могут использоваться в виде справочных величин для сравнения, чем мы и воспользовались в своей работе.
Заключение
Таким образом, впервые с помощью ОКТ нами выявлено истончение СНВС у больных с кератоконусом всех стадий. Наряду с истончением перипапиллярных слоев нервных волокон сетчатки большие размеры экскавации головки зрительного нерва при кератоконусе свидетельствуют о патологических изменениях в заднем отделе глаза, что расширяет наши представления о патогенезе кератоконуса.
До настоящего времени все внимание офтальмологов, занимающихся проблемой кератоконуса и его лечения, сосредотачивалось на переднем отделе глаза – роговой оболочке, и в последнее время – склере. Полагаем, что изменения корнеосклеральной капсулы глаза при кератоконусе являются только «вершиной айсберга». В патологический процесс вовлекаются и глубокие структуры глаза - сетчатая оболочка и зрительный нерв. Выявленные изменения дают основания для изменения диагностической и лечебной тактик при этом заболевании.
В Краснодарском крае ежегодно выполняется около 9 тысяч кераторефракционных операций, в том числе и у пациентов, принадлежащих к так называемым древним народностям (армяне, евреи, мусульманские этносы), в отношении которых известна особенная предрасположенность к развитию патологических изменений в роговой оболочке глаза, возможно, связанная с длительным изолированным проживанием и высоким уровнем близкородственных связей. Это обусловливает особую актуальность и своевременность проведения дальнейшего изучения проблемы кератоконуса как особо значимой медико-социальной проблемы для юга России.
Библиографическая ссылка
Подтынных Е.В., Комаровских Е.Н., Сахнов С.Н. МОРФОМЕТРИЧЕСКАЯ ОЦЕНКА ЗРИТЕЛЬНОГО НЕРВА И СЕТЧАТКИ У БОЛЬНЫХ С КЕРАТОКОНУСОМ // Современные проблемы науки и образования. 2017. № 6. ;URL: https://science-education.ru/en/article/view?id=27131 (дата обращения: 16.05.2026).



